Аденокарцинома кишечника – это раковое заболевание, которое развивается в прямой кишке и считается самой распространённой формой онкологии кишечника. В группе риска находятся люди возраста 50-70 лет. Медики отмечают повышение динамики поражения людей данным заболеванием за последнее десятилетие.
Группа риска
Что такое аденокарцинома кишечника?
Аденокарциномой называется травмирование тканей кишечного тракта злокачественным новообразованием, которое формируется из клеток железистого эпителия.
Эта разновидность онкологии очень опасна из-за бессимптомного течения практически до 4 степени тяжести. Развивающаяся симптоматика опухоли неявная и слишком типичная для большого количества разных болезней в желудке и кишечнике. Это сильно осложняет своевременное определение диагноза.
Метастазы аденокарциномы проникают в близлежащие лимфоузлы, в печень и легкие. Кровью патогенные клетки разносятся к здоровым органам и тканям – так формируются новые очаги и образуются множественные опухоли. Проводить диагностику и лечение должен врач-онколог.
В МКБ-10 злокачественные новообразования органов пищеварения обозначаются кодами: C15-C26.
Причины возникновения
Считается, что данная злокачественная патология начинает развиваться и прогрессировать под влиянием нескольких провоцирующих факторов. Основными являются:
- наследственность,
- неблагоприятные влияния на организм окружающей среды,
- особенности рациона человека,
- болезни соматического характера.
Также к нарушениям, повышающим риски возникновения аденокарциномы, относятся:
- болезнь Крона,
- язвенный колит,
- полипы толстого кишечника,
- патологии кишечника, сопровождающиеся каловыми камнями, постоянными запорами.
Один из факторов
После проведения ряда медицинских исследований было установлено, что важным фактором поддержания здоровья кишечника является правильное питание. Больная онкологией кишка чаще диагностируется у людей, в пище которых практически нет клетчатки, а также в большом количестве присутствует мясо.
Ученые объясняют, что растительная клетчатка увеличивает объем каловых масс в кишечнике, благодаря чему они быстрее передвигаются. На этом фоне происходит ограничение контактирования слизистой кишечника с канцерогенами, образующимися в процессе расщепления кислот. Но точных доказательств этой теории не существует.
Важно! Если обращать внимание на факторы влияния окружающей среды, то к наиболее опасным для кишечника стоит относить использование средств бытовой химии, сидячий образ жизни, профессиональный вред и недостаток двигательной активности в жизни человека.
Опухоль может проявляться, как наследственный синдром – после 50 лет болезнь диагностируется у каждого третьего носителя гена. Аденокарцинома в основном поражает следующие отделы толстой кишки.
- восходящий,
- поперечно-ободочный,
- нисходящий,
- сигмовидный,
- прямая кишка.
Симптомы и признаки болезни
Главная проблема аденокарциномы – это позднее проявление симптоматики, когда лечение уже малоэффективно. По этой причине увеличиваются показатели смертности при развитии болезни.
Когда опухоль уже проявляется нарушениями в кишечнике и человек замечает это, то практически нет шансов на полное выздоровление даже после реализации операции и химиотерапии. Каждый должен помнить, что даже минимальные нарушения работы кишечника – повод обращения к доктору для реализации обследования.
К основным признакам поражения опухолью относятся:
- ноющие боли в области живота, которые не ощущаются постоянно,
- отсутствие голода, быстрая потеря веса,
- незначительный подъем температуры тела,
- ослабленное состояние, побледнение кожи,
- присутствие в каловых массах крови, слизи и гноя,
- вздутие живота,
- нарушения стула – постоянные запоры или диареи,
- болевые ощущения в процессе дефекации.
Важно! Каждый перечисленный симптом должен насторожить, несмотря на слабую интенсивность.
Боль во время акта дефекации
Требуется вовремя посетить доктора, чтобы диагностировать нарушения и увеличить шансы на сохранение жизни и здоровья.
Не получится сразу установить симптоматику раковой опухоли в прямой кишке, но по мере прогрессирования и роста новообразования интенсивность проявления признаков увеличивается. Пациент все чаще жалуется на боль в области живота. Она сопровождается тяжестью, изжогой, рвотой. Эти характерные симптомы свидетельствуют о прогрессировании интоксикации в организме.
Виды опухолей кишечника
По степени дифференцировки и однородности классифицируются такие типы заболевания:
- При диагностике высокодифференцированной формы на раннем этапе развития лечение оказывается успешным.
- Низкодифференцированная аденокарцинома подразделяется еще на несколько подвидов:
- Слизистая аденокарцинома или коллоидный рак. Главное его отличие большая секреция слизи с массой веществ разного размера,
- Мукоцеллюлярный рак или перстневидно-клеточный. Этот вид болезни кишечника может диагностироваться и у пожилых и у молодых людей. Болезнь способна переходить не только по кишечнику, но и затрагивать другие органы и ткани. Для данного подвида характерно большое количество метастаз,
- Тубулярный тип – опухоль состоит из трубчатых структур, характеризуется размытыми контурами, небольшим диаметром. Такой вид диагностируется в половине случаев всех онкологий кишечника,
- Муцинозный тип – опухоль в кишечнике из клеток эпителия и слизи. Для нее характерны расплывчатые границы, метастазы в расположенные поблизости лимфоузлы. У данной формы повышенные риски рецидива даже после успешного лечения. Онкология устойчива к облучению,
- Плоскоклеточный рак. Характеризуется прорастанием в простату, влагалище и мочевой пузырь. При данной форме онкологии очень низкая выживаемость и большие риски рецидивов,
- Железисто-плоскоклеточный рак – карцинома в слепой кишке. Из-за сильной интоксикации при этой форме страдает печень, увеличиваются ее размеры, поэтому возникает вздутие живота, непроходимость кишечника, кровотечения кишечника, склеры глаз приобретают желтый оттенок. Эти симптомы свидетельствуют о метастазировании.
Умеренно дифференцированная опухоль чаще всего выявляется у тех людей, которые злоупотребляли алкоголем, курением, не следили за правильностью своего рациона, имеют нарушения в работе щитовидной железы или травмы прямой кишки.
Стадии
Реализация операции кишечника целесообразна только на первых 3 стадиях заболевания, выживаемость составляет 90%, 50% и 25%, соответственно. Аденокарцинома на 4 стадии приводит к летальному исходу, а выживаемость после операции составляет всего 1%.
Обнаружение аденокарциномы на первых стадиях происходит редко вследствие отсутствия выраженных симптомов. Когда проявляются признаки, доставляющие приносящие дискомфорт в жизнь больного, патология находится на запущенных стадиях развития.
Итак, выделяется 4 степени поражения данным онкологическим процессом кишечника с характерными признаками и протеканием:
Симптомы полностью отсутствуют. Опухолевое новообразование располагается в слизистой кишки, его диаметр не превышает 2 см, метастазов нет.
Возникает несильный дискомфорт в кишечнике. В кале появляются кровяные прожилки. Также все чаще возникают проблемы с опорожнением кишечника – запоры постоянно сменяются диареями и наоборот. Отмечаются и общие симптомы нарушения состояния кишечника: беспричинное снижение массы тела, отсутствие аппетита, утомленность и плохое самочувствие.
Метастазы могут быть единичными, затрагивают регионарные лимфоузлы. Размер опухолевого новообразования не превышает 10 см в диаметре.
Опухоль становится такого размера, что способна перекрывать больше половины кишечника. Рост затрагивает все слои кишечника, близлежащие ткани и органы. Множественные метастазы выявляются в регионарных лимфоузлах. По причине большой кровопотери уменьшается гемоглобин в крови, возникает хроническая анемия.
Для нее характерны множественные метастазирования во всем организме. Помимо кишечника, поражаются печень, легкие, позвоночник, головной мозг. Новообразование затрагивает расположенные рядом с кишечником органы.
Возникает непроходимость кишечника, кровотечения, открывается рвота с содержимым кишечника. Боль очень сильная, не всегда получается купировать ее препаратами. Возникает кахексия, сильнейшая интоксикация организма.
Впоследствии наступает летальный исход.
Стадии
Диагностика
Поставить диагноз онкологии кишечника врачам удается посредством изучения истории болезни, жалоб, организации осмотра, пальцевой диагностики и инструментального исследования.
Важно! 60% всех случаев опухоли располагаются внизу толстой кишки, что дает возможность обнаружить их посредством пальцевого осмотра или ректороманоскопии.
Когда злокачественное новообразование находится вверху кишечника, диагностировать его можно только при помощи колоноскопии. При обследовании эндоскопом специалист получает образец опухоли из кишечника для реализации морфологического лабораторного исследования.
Чтобы оценить распространенность, размеры аденокарциномы требуется рентгенографическая диагностика. Чтобы установить наличие метастазов и противопоказаний к эндоскопии, сначала организуется УЗИ органов брюшного отдела и малого таза.
УЗИ
В сложных случаях пациент получает направление на КТ или МРТ брюшного отдела. Обязательно сдается общий анализ крови, мочи, каловых масс. Окончательный диагноз ставится после биопсии взятого участка опухолевой ткани.
Лечение
После диагностирования аденокарциномы врач подбирает способ лечения. Метод терапии зависит от степени злокачественности процесса, размера, места расположения и стадии аденокарциномы.
Высокодифференцированные типы опухолей хорошо поддаются терапии. По мере снижения дифференцированности тканей прогноз становится хуже. Обычно организуется комплексное лечение, к которому относится весь спектр мероприятий современной медицины:
- медикаментозная терапия при помощи препаратов химиотерапии,
- радиоактивное облучение,
- хирургическая операция для удаления опухоли с близлежащими тканями и задействованными в патологии регионарными лимфоузлами.
После тотальной резекции пораженного отдела кишечника на передней брюшной стенке выводится искусственное отверстие – создается стома, чтобы через нее каловые массы поступали в специальный приемник.
Следует отметить, что воздействие методами народной медицины может быть только вспомогательными к операции, и направлено на укрепление и поддержание защитных сил организма. Посещение врача и назначение лечения необходимо, не следует надеяться на удачу и пытаться вылечиться одними травами. Это большая ошибка, которая ускорит прогрессирования страшной болезни и приведет к летальному исходу.
Химиотерапия
Оперативное вмешательство
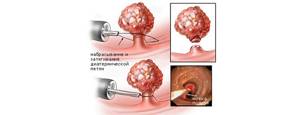
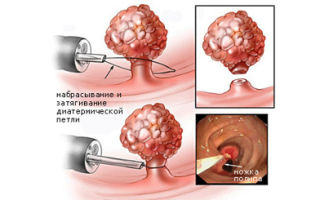
Как правило, операция рекомендуется на ранних этапах поражения болезнью. Она предполагает проведение радикального удаления органа. В зависимости от распространения опухоли, наличия метастазов реализуется комбинированная, типичная или расширенная операция.
При организации типичной операции удаляются только клетки злокачественной опухоли в кишечнике. Комбинированная операция проводится, когда онкология успела затронуть здоровые органы. Расширенная операция проводится при формировании сразу нескольких новообразований сразу.
Помимо операции способы удаления опухоли могут быть такими:
Также во время операции могут удаляться пораженные лимфоузлы, расположенные рядом с очагом заболевания. Перед операцией проводится специальная подготовка. В течение нескольких дней до операции назначается прием слабительных лекарств. Перед операцией делается очистительная клизма.
В процессе самой операции врачи стараются не прикасаться к раковым клеткам, чтобы не повысить риск распространения опухоли. В первую очередь пережимаются сосуды, только потом удаляется поврежденная ткань.
Операция
Лучевая терапия
При аденокарциноме кишечника облучение реализуется до и после операции:
- до операции процедуры реализуются ежедневно в течение 5 дней, облучается участок дислокации раковой опухоли, затем реализуется хирургическое вмешательство,
- после операции лучевая терапия показана только через 20 – 30 дней, когда были выявлены метастазы.
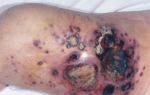
После лучевой терапии развиваются осложнения:
- ощущение слабости и сильной утомленности,
- эрозии кожного покрова и образование язв в местах воздействия,
- угнетение работы мочеполовой системы,
- диареи,
- уменьшение концентрации в крови тромбоцитов, лейкоцитов,
- цистит – частые мочеиспускания, сопровождающиеся позывами с болью.
Лучевая терапия
Также могут возникать поздние осложнения. К ним относятся:
- лейкоз,
- атрофия внутренних органов – уменьшение размеров и неправильная работа мочевого пузыря, мочеточников, влагалища и матки, возникновение аденомы,
- некроз костной ткани.
Важно! Для предотвращения негативных последствий для кишечника после реализации лечения дозу облучения четко дозируют, а после организуют специальную реабилитацию. При возникновении поздних осложнений проводится дополнительная терапия.
Прогноз
При формировании аденокарциномы в кишечнике прогноз на выздоровление небольшой. Обычно патологию не получается полностью вылечить, но с помощью терапии она на время отступает, замедляется ее прогрессирование. Рецидивы, как правило, случаются спустя 3-5 лет после проведения лечения, в связи с чем данный период принято считать критическим.
На успех терапии кишечника влияет то, на какой стадии проводилась диагностика опухоли. Но в большинстве ситуаций диагноз ставится слишком поздно, поэтому время упущено, ткани травмированы слишком глубоко, уже имеются метастазирования в лимфатические узлы.
В сложившейся ситуации лечение только на время продлевает и облегчает жизнь пациента. Следует уточнить, что только высокодифференцированная аденокарцинома прямой кишки прогноз сохраняется благоприятным в случае своевременной диагностики.
Около 90% таких опухолей завершаются выздоровлением.
Аденокарцинома кишечника – серьезное и опасное заболевание, которое чаще всего становится не излечимым, в связи с чем так важно диагностировать его своевременно, пока еще не произошло необратимых изменений в организме.
Загрузка…
Источник: https://MedBoli.ru/gemorroj/drugie-zabolevaniya/simptomy-i-prichiny-razvitiya-adenokartsinomy-kishechnika-metody-diagnostiki-i-lecheniya-prognoz
Аденокарцинома кишечника: прогноз, стадии, симптомы и лечение
Аденокарцинома кишечника – это опухоль внутри органа. Развитие патологии начинается на уровне эпителиально-железистых клеток, где образуется внутренняя слизистая оболочка. Другое название болезни – железистый рак.
В начале развития пациент не ощущает дискомфорта, не наблюдает клинических признаков. Опасность заключается в поздней диагностике, когда рак находится на последней неоперабельной стадии.
Также в указанный период проведение терапии не даст результатов.
Патологии, связанные с развитием злокачественных опухолей, становятся частым случаем в медицинской статистике. Новообразование способно поразить любой внутренний орган. Рак опасен тем, что в начале развитие патологии не показывает внешних признаков, не даёт симптомов. В результате диагностирование заболевания происходит на последних стадиях, когда оперировать поздно или не имеет смысла.
Причины
Поражение толстой кишки – разновидность колоректального рака. На сегодня врачи не могут сказать, какая точная причина развития патологии. Выделяются определённые факторы, провоцирующие злокачественный процесс развития новообразования:
- Нарушения в работе кишечника, связанные с болезнью. Это может быть полипоз, доброкачественные опухоли.
- Нарушение питания. Преобладание в рационе жирной пищи, острых и солёных блюд, снижение количества продуктов с клетчаткой.
- Потребление алкоголя и курение в дозах, превышающих восстановительные силы организма.
- Рабочее место связано с регулярным контактом с химическими веществами, токсического действия.
- Наследование по роду. Если в семье или близкие родственники страдали от раковой опухоли, риск развития болезни велик.
- Отсутствие дефекации продолжительное время, наличие каловых камней, способных образовываться внутри.
- Образ жизни предполагает постоянное нахождение в сидячем положении, что провоцирует застойные моменты в кишечнике.
Преобразование доброкачественной опухоли в рак происходит быстро по причине недостаточного снабжения кровью и кислородом повреждённых клеток. Также влияние способны оказать и другие факторы.
Симптомы
Опасность раковых заболеваний заключается в невозможности раннего диагностирования. Не стала исключением и аденокарцинома. Обнаружение заболевания происходит случайно, при проведении диагностики другого нарушения.
Прогрессирование заболевания приводит к развитию опухоли. Человек физически болезненно ощущает наличие образования. В лимфоузлах возникает воспалительный процесс, провоцирующий увеличение органов.
На третьей стадии опухоль увеличивается настолько, что затрагиваются соседние органы. Метастазы проникают в здоровые ткани. Симптоматика:
- Болевой синдром в животе, характеризующийся как схватки.
- Болезненное опорожнение кишечника.
- Периоды диареи сменяются периодами запора, вздутие живота, повышенное газообразование.
- Быстрая потеря веса, больной отказывается кушать.
- Возможно повышение температуры от 37 до 40 и выше.
- В фекальных массах присутствует кровь, возможно наличие гноя.
- Тошнота, рвотные позывы, провоцируемые каждым приёмом еды.
Симптомы заболевания в зависимости от расположения
Поражение разных органов, спровоцированное развитием злокачественного образования, сопровождается клиническими признаками, отличными от других. Существующие виды опухолей:
- Поражение пищевода. Больной не может глотать или дисфагия. Нередко процесс глотания сопровождается болезненными ощущениями – одинофагия. В результате увеличения размеров образования пищеводный канал сужается, слюна обильно выделяется.
- Новообразование в печени. Как правило, это боль справа. Когда опухоль увеличивается, перекрываются каналы. Желчь перестает отходить, накапливаясь в органе, что негативно отражается на работе двенадцатиперстной кишки. Появляются первые симптомы желтухи: приобретают характерный цвет белки глаз. В брюшной полости скапливается жидкость, развивается асцит.
- Поражение аденокарциномой почек. При проведении диагностики на экране будет виден увеличенный орган. При этом пациент жалуется на боль в области поясницы. В урине наблюдаются вкрапления крови. Все тело больного начинает отёкать. Для продления жизни пациенту назначают делать диализ.
- Опухоль в мочевом пузыре. Это постоянная боль в районе лобка, поясницы. Чем больше становится по размерам новообразование, тем меньше мочи проходит по каналу мочеточника. В медицине указанный процесс имеет название – дизурия. Отекают ноги, возникает дисфункция лимфатических узлов.
- Поражение кишечника. Здесь различают опухоль в поперечно-ободочной кишке, сигмовидной, слепой, прямой кишках и других отделах органа.
Стадии развития
Заболевание развивается постепенно по восходящей. Этапы сопровождает клинический признак:
- Нулевая стадия. На указанном этапе клетки опухоли остаются внутри органа, в полипе, не затрагивая эпителиальный слой.
- 1 стадия. Новообразование имеет размер 2 сантиметра.
- 2 стадия. Опухоль растёт. При этом происходит распространение метастазов в лимфатические узлы, расположенные рядом.
- 3 стадия. Новообразование увеличивается в размерах. Опухоль способна поражать стенки органа, проходя через всю толщину. Метастазы распространяются на органы, расположенные рядом, поражая здоровые ткани.
- 4 стадия. Метастазы проникают вглубь организма. Лимфатическая система даёт сбой.
Когда у пациента диагностируют аденокарциному последней стадии, выживаемость составляет 2 процента.
Виды аденокарциномы
Основой для роста новообразования становится эпителий внутренних стенок кишечника, где происходит выработка секрета, слизи, гормонов, ферментов.
Нередко при проведении гистологии клетки, составляющей образование, и клетки, составляющей ткани органа, обнаруживается схожесть. Таким образом, медикам удается определить, где находится источник заболевания.
Когда клетки опухоли отличаются от ткани, ставшей основой роста, тогда диагностика поражённого органа затрудняется.
Схожесть или различие между раковыми тканями и клетками поражённого органа определяются с помощью дифференцировки. Чем выше показатель, тем положительнее прогноз для больного. Соответственно, низкий уровень указывает на раннее метастазирование.
Классификация заболевания:
- Высокодифференцированная опухоль. В указанном случае болезнь формирует клетки, идентичные зрелым клеткам, образующим железы и слизистые оболочки. Отмечается формирование тубулярной опухоли, когда в тканях появляются трубочки, похожие на протоки в железах. Отмечается увеличенный размер ядра поражённых клеток. Указанный вид заболевания проходит практически без осложнений.
- Умеренно дифференцированное образование. Аденокарцинома злокачественного характера. В результате развития появляются клетки, имеющие разную форму и разные размеры. При этом происходит безостановочное деление и рост поражённых тканей. Эпителий перестает быть упорядоченным. Клетка находится в нестабильном состоянии, под действием негативных факторов способна измениться. Образуются метастазы.
- Низкодифференцированная аденокарцинома. Железистый рак с отрицательным прогнозом. Отсутствует полное созревание, клетки находятся в постоянном делении, размер опухоли увеличивается. Низкий показатель дифференцирования говорит о том, что злокачественные ткани отделяются от образования и разносятся по организму посредством попадания в кровеносные сосуды и лимфатические узлы. Метастазы образуются на ранней стадии. Практически не поддаётся терапии.
Прогнозы для пациентов
Результат лечения, прогноз развития болезни и сколько проживёт человек при диагностировании заболевания, зависит от стадии рака, вида опухоли и от того, насколько организм поражён метастазами.
Когда аденокарцинома имеет высокодифференцированный вид, у пациента есть все шансы вылечиться. Выживаемость составляет 90%.
- При умеренно дифференцированной опухоли количество пациентов, избавившихся от рака, составляет 50 процентов, при условии, что обнаруженный рак находится на ранней стадии.
- При низкодифференцированном виде выживаемость составляет от 10 до 15% больных.
Лечение
Терапевтические мероприятия по борьбе с аденокарциномой зависят от результатов обследования. Лечение болезни проводится с применением различных методов. Положительные результаты показывает комплексная терапия, включающая хирургию, химиотерапию, радиотерапию. Диагностика определяет, какую методику применять и продолжительность лечения.
Хирургическое вмешательство
При обнаружении раковой опухоли главным способом борьбы считается оперативное вмешательство. В результате хирургии происходит удаление части органа или полное удаление.
Когда у пациента диагностирована аденокарцинома слепой кишки, то происходит резекция поражённого участка с рядом расположенными лимфатическими узлами.
Если у больного рак прямого кишечника, удалению подлежат кишка и анальный выход.
После операции у пациента наступает восстановительный период. В течение этого времени прописываются физиотерапевтические процедуры и медикаменты. Комплексный подход способствует скорейшему восстановлению в послеоперационный период. При наличии противопоказаний к проведению операции используются другие способы.
Химиотерапия
При аденокарциноме обойтись без операции можно. Как правило, химиотерапия назначается, когда в организме распространяются метастазы. Также указанный способ позволяет значительно продлить жизнь больному на последних стадиях болезни.
Проведение процедуры химиотерапии
Химиотерапия подразумевает введение внутрь опухоли специальных препаратов, направленных на снижение жизнеспособности раковых клеток.
Лучевая терапия
Для пациентов онкологических центров лучевое облучение помогает снизить болезненность, возникающую после проведения оперативного вмешательства.
Нередко лучевая терапия выступает в качестве главного способа борьбы с аденокарциномой. Это происходит, когда больному противопоказана резекция поражённого органа.
Чаще лучевая терапия входит в состав комплексного лечения, позволяя снизить распространение метастазов в организме. Также помогает снизить опасность развития рецидивной реакции.
Инновационные способы борьбы
Лёгкая форма злокачественного новообразования поддаётся лечению современными методами:
- Операции проводятся с помощью лапароскопа. При этом снижается риск развития послеоперационных осложнений за счет того, что кожные покровы практически не затрагиваются.
- Лучевая терапия прицельного типа. В указанном случае химические препараты вводятся в определённые точки наибольшей концентрации раковых клеток.
- Томотерапия. Используется КТ и 3D сканер. Приборы помогают контролировать площадь, подвергшуюся рассечению, ограничивать иссекаемую область.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник: https://onko.guru/zlo/adenokartsinoma-kishechnika.html
Лечение и прогноз при раке слепой кишки
Возникновение, классификация и лечение опухолей слепой кишки аналогичны для всего колоректального рака, занимая значительное место в общей структуре заболеваемости по онкологическому профилю.
Однако подобная локализация имеет свои характерные особенности в отношении клинической картины и подхода к больному.
К сожалению, люди редко обращаются на первой стадии, что значительно влияет на их выживаемость в последующем.
В международной классификации болезней 10-го пересмотра (МКБ-10), для рака слепой кишки есть отдельный раздел – С 18.0. Эту кодировку также должны указывать при выставлении диагноза.
Факторы риска
В настоящее время еще не установлены истинные причины развития злокачественных опухолей, однако выделяют такие факторы риска, которые с большой долей вероятности способны индуцировать их:
- Наследственность. Наличие онкозаболеваний у родных, а также новообразований у этого же человека другой локализации обуславливает генетическую предрасположенность к ним;
- Аммиак, фенолы и нитрозамины, которые выделяются в процессе жизнедеятельности бактерий, в норме населяющих кишечник (микрофлора);
- Профессиональные вредности (работа на производствах, сопряженных с радиоактивными или химическими веществами);
- После достижения 45-55 лет риск развития колоректального рака практически удваивается каждые последующие десять лет, возрастает количество аденом и новообразований толстой кишки;
- Особенности питания:
- Чрезмерное употребление жиров животного происхождения и жареного красного мяса;
- Регулярное переедание, ожирение;
- Изнуряющие диеты, голод;
- Употребление спиртных напитков (в том числе пива);
- Преимущественно белково-углеводная пища с недостаточным содержанием растительной клетчатки;
- Предраковые заболевания толстой кишки:
- Полипы (аденомы) толстой кишки;
- Неспецифический язвенный колит;
- Болезнь Крона;
- Наличие в анамнезе лечения других опухолей желудочно-кишечного тракта, женских половых органов, молочной железы;
- Синдром Гарднера-Тернера, Пейтца-Егерса, Линча;
- Болезнь Тюрка.
90-98% рака слепой кишки имеют эпителиоидное происхождение (аденокарциномы).
Стадии по системе TNM
Перед составлением плана обследования и лечения опухоль слепой кишки необходимо соотнести с одной из следующих стадий, которыми характеризуют онкологические заболевания ЖКТ:
| Стадия рака | Степень распространенности | T | N | M |
| Так называемая carcinoma in situ – поражение собственной пластинки слизистой оболочки. | is | |||
| I | Рак растет в пределах от слизистой до мышечной оболочки. | 1-2 | ||
| II | Распространяясь, опухоль занимает всю толщу стенки слепой кишки с захватом окружающих тканей и/или брюшины. | 3-4 | ||
| III (A, B, C) | На фоне вышеперечисленного распространения рака слепой кишки поражаются регионарные лимфатические узлы (до 3-х, 3-4 и более 4-х). | Любая | 1-2 | |
| IV | Появляются отдаленные метастазы (очаги опухолевого отсева в других органах – печень, кости, легкие). | Любая Т | Любая N | 1 |
Только установление стадии рака слепой кишки позволяет врачу потенциально судить о том, сколько человек сможет прожить после проведения лечения. Для более точного прогноза необходима оценка анамнеза, симптомов и данных лабораторно-инструментальных исследований.
Симптоматика
На начальных стадиях клинические признаки заболевания могут отсутствовать или быть неспецифическими, не доставляя человеку значительного дискомфорта. В большинстве своем симптоматику обуславливает активность и распространение опухолевого процесса, что заложено в основу классификации рака слепой кишки.
Аденокарцинома слепой кишки может проявляться следующими симптомами:
- Снижение аппетита при повышенной жажде;
- Абдоминальный болевой синдром разнообразной степени интенсивности и локализации (чаще справа снизу). Проявления сильных схваткообразных приступов могут указывать на нарушение пассажа содержимого кишечника вплоть до непроходимости;
- Патологические примеси в каловых массах при дефекации – чаще кровь темно-вишневого цвета, слизь;
- Метеоризм – повышенное газообразование в кишечнике, проявляется вздутием, асимметрией живота, урчанием;
- Чувство дискомфорта спустя несколько часов после приема пищи;
- Тошнота без рвоты;
- Снижение веса больного при прежнем питании;
- Незначительное повышение температуры тела (редко).
Хроническая кровопотеря обусловлена распадом или травматизацией опухоли кишечным содержимым. Она далеко не всегда сопровождается болью, поэтому часто остается незамеченной. К тому же на ранних стадиях будет всего лишь незначительное количество крови, которая бывает смешана с каловыми массами (не видна невооруженным глазом).
Частая потеря крови приводит к развитию анемии (клинико-гематологическим синдром, характеризующийся снижением гемоглобина и/или эритроцитов), которая проявляется слабостью, головокружением, обмороками, быстрой утомляемостью вследствие гипоксии.
Исходя из этого, можно заключить, что для рака слепой кишки нет патогномоничных признаков, которые указывали бы именно на него.
Больные, не принимая их всерьез, чаще обращаются к другим специалистам после появления симптомов поражения различных органов и систем. Осложнения опухоли слепой кишки могут влиять на прогноз лечения, так как часто требуют более обширного хирургического вмешательства, что увеличивает риск летального исхода. С ним относятся следующие состояния:
- Обтурационная кишечная непроходимость (90%);
- Массивное кишечное кровотечение (0,5-15%);
- Анемия (13-50%);
- Параколический абсцесс (0,8-35%);
- Перфорация кишки (5,1-7%).
Диагностика
В настоящее время, вопреки заверениям частных лабораторий и клиник, не разработаны специфические методы скрининга (доклинической диагностики) рака слепой кишки.
Выявление онкомаркеров имеет вспомогательное значение, не оказывая влияния на постановку диагноза.
Единственным доступным методом раннего выявления считается проведение гемоккульт-теста (например, iFOBT), который определяет наличие скрытой крови в кале. Людям после 50 лет рекомендуют выполнять его ежегодно.
От постановки правильного диагноза зависит выбранная тактика лечения с оценкой последующей потенциальной продолжительности жизни пациента. Для этого проводят следующие исследования:
| Догоспитальный этап | Стационар | По показаниям (дополнительно) |
|
|
|
Заключительный диагноз ставится только при морфологической верификации опухолевой ткани биоптата или после ее удаления.
Принципы лечения
На фоне того, что первые симптомы заболевания развиваются у человека уже при значительной раковой интоксикации на II-IV стадиях, чаще прибегают к комбинированному лечению, ключевым направлением которого считают хирургический метод. Только при полном удалении опухолевого очага в слепой кишке появляется шанс на увеличение продолжительности жизни.
Врачи преследуют следующие цели лечения:
- Максимальная ликвидация опухоли с лимфодиссексицей в показанном объеме и ее метастазов;
- Стабилизация состояния больного для достижения полной или частичной регрессии опухоли;
- Выживаемость пациентов, превышающая порог в 5 лет (основной критерий излечения).
Прогноз по стадиям
Для каждого больного учитываются следующие факторы, которые позволяют врачу судить об индивидуальном прогнозе в данном случае:
- Характеристика опухоли – ее размеры, степень злокачественности;
- Стадия заболевания;
- Объем полученного лечения, включая адекватность и целесообразность его назначения;
- Компетенция и опыт врача-хирурга;
- Индивидуальные особенности организмы больного (состояние иммунитета, наличие сопутствующих заболеваний, возраст, приверженность к лечению);
- Регулярное появление у лечащего врача больного, который находится на диспансерном учете в течение 5 лет (по схеме).
О-1 стадии
Первые симптомы или признаки рака слепой кишки должны быть основанием к проведению хирургического лечения в ближайшее время, которое производят в таком объеме:
- Полипэктомия;
- Сегментарная резекция;
- Лапароскопическая резекция;
- Широкая резекция с наложением анастомоза.
Объем оперативного вмешательства зависит от точной локализации опухоли и степени ее злокачественности. Тем не менее, чем раньше это произойдет, тем дольше пациент будет жить.
После проведения хирургического лечения на ранних стадиях прогноз 5-летней выживаемости пациентов превышает 90%. То есть 9/10 больных раком с высокой долей вероятности полностью выздоровеют. К сожалению, это не исключает появление опухоли другого органа.
2 стадия
На второй стадии заболевания выполняют радикальное оперативное вмешательство – удаляют всю правую половину ободочной кишки одним блоком с жировой клетчаткой, брюшиной и лимфоузлами (сопровождается наложением анастомоза).
Также возникает необходимость выполнения послеоперационной химио- или лучевой терапии при наличии риска рецидива (молодой возраст, Т4, высокодифференцированная опухоль). В последующем устанавливается диспансерное наблюдение.
Прогноз выживаемости после проведения лечения на второй стадии колеблется от 70 до 84%.
3 стадия
Третья стадия характеризуется, помимо инвазивного роста опухоли, поражением регионарных лимфатических узлов.
С целью уменьшения объема раковых клеток рекомендуют проведение неоадъювантной химиолучевой терапии (предоперационной).
Далее также выполняется радикальная операция (широкая резекция кишки с наложением анастомоза с лимфодиссекцией), объем которой зависит от распространенности рака и вовлечении в патологический процесс окружающих тканей.
После этого назначают получение курсов адъювантной химиотерапии для предупреждения рецидива. Сколько будет жить больной после такого лечения, часто зависит от него самого (регулярное посещение врача, соблюдение рекомендаций, получение необходимой вспомогательной терапии). Это обуславливает широкий статистический диапазон 5-летней выживаемости – от 40 до 60%.
4 стадия
На четвертой стадии рака слепой кишки зачастую больной не в состоянии перенести радикальную операцию или невозможно удаление всего опухолевого конгломерата, поэтому проводятся паллиативные вмешательства по показанию (при кишечной непроходимости, интенсивном болевом синдроме).
С целью облегчения страданий больного проводят различные комбинации химио- и лучевой терапии, позволяющих уменьшить не только размеры самой опухоли, но и отдаленных метастазов. Также используют симптоматическое лечение.
К сожалению, при диагнозе рак слепой кишки 4 стадия прогноз зачастую неблагоприятный. 5-летний порог преодолевает менее 15% всех больных.
Источник: https://mi-msk.ru/zabolevaniya/onkologiya/rak-slepoy-kishki.html
Причины и признаки аденокарцинома кишечника
Врачам нередко приходится ставить такой диагноз, как аденокарцинома кишечника. Это злокачественная опухоль, которая может поражать различные отделы кишечной трубки. На ранних этапах своего развития опухоль не вызывает специфических симптомов и протекает в скрытой форме.
Развитие рака кишечника
Аденокарциномой называется злокачественная опухоль (железистый рак), которая развивается из желез кишечника. Поражаться может тонкий и толстый отделы. Аденокарцинома толстой кишки является наиболее частой злокачественной опухолью этого отдела. У лиц женского пола данная патология стоит на 4 позиции по распространенности среди всех опухолей.
Лидирующие позиции занимают рак желудка, легких и молочной железы. Рак развивается преимущественно у лиц старше 50 лет.
В зависимости от степени изменения клеток различают высокодифференцированные, умереннодифференцированные и низкодифференцированные аденокарциномы. Последние протекают наиболее тяжело.
Опухоль может локализоваться в любом отделе (в прямой, ободочной или слепой кишке). Наиболее часто выявляется рак прямой кишки.
Значительно реже развивается опухоль тонкой кишки. В половине случаев поражается 12-я кишка. Мужчины страдают от этого заболевания чаще женщин. Пик заболеваемости приходится на возраст старше 60 лет. Выделяют 4 стадии развития рака кишечника. На 1 стадии опухоль затрагивает только слизистую оболочку.
При 2 степени поражаются все слои органа. При 3 стадии в процесс вовлекаются регионарные лимфатические узлы.
Наиболее опасна аденокарцинома 4 стадии, при которой выявляются метастатические очаги в других органах.
Для определения стадии болезни применяется система TNM, в основе которой лежат следующие критерии: величина опухоли, поражение лимфатических узлов и наличие метастаз.
Основные этиологические факторы
Как и лимфома кишечника, аденокарцинома возникает на фоне различных предрасполагающих факторов. Выделяют следующие возможные причины развития рака кишечника:
- наличие полипов;
- язвенный колит;
- язвенная болезнь двенадцатиперстной кишки;
- наличие хронического запора;
- болезнь Крона;
- наличие целиакии;
- хронический энтерит;
- дивертикулит;
- папилломавирусная инфекция.
Рак может развиться на фоне доброкачественных опухолей. Поражение раком двенадцатиперстной кишки связано с воздействием на нее желчи и панкреатического сока. К предрасполагающим факторам относится неправильное питание (нехватка веществ, улучшающих моторику кишечника), алкоголизм, курение, стресс, отягощенная наследственность. Рак тонкой и толстой кишки нередко сочетаются между собой.
Аденокарцинома прямой кишки чаще всего возникает у тех лиц, которые не соблюдают режим питания, имеют свищи заднего прохода, геморрой и анальные трещины, контактируют с различными канцерогенными веществами (асбестом, пестицидами). Немаловажное значение в развитии болезни имеют и внешние факторы. К ним относятся частое использование химических веществ в бытовых условиях, вредные профессиональные факторы, сидячий образ жизни.
Симптомы
Если лимфома кишечника проявляется диареей, болью в животе и снижением веса, то симптомы аденокарциномы более разнообразны. Рак тонкой кишки характеризуется следующими признаками:
- периодической болью в верхней части живота;
- чередованием жидкого стула с запором;
- вздутием (метеоризмом);
- тошнотой;
- рвотой;
- снижением веса.
По мере роста опухоли появляются симптомы интоксикации (субфебрильная лихорадка, общее недомогание, слабость). Частым симптомом болезни является снижение аппетита и отказ от пищи. В тяжелых случаях возникает кишечное кровотечение. На поздних стадиях аденокарциномы могут поражаться соседние органы (поджелудочная железа, печень).
В данной ситуации возможно развитие асцита, желтухи и панкреатита. Образование язв в стенке тонкой кишки может стать причиной кровотечения. Аденокарцинома толстой кишки имеет некоторые отличительные особенности. Она проявляется болью внизу живота, отсутствием аппетита, нарушением стула, появлением в кале крови и большого количества слизи. Иногда в каловых массах обнаруживается гной.
При поражении правых отделов кишечника кровотечения протекают скрыто. При локализации опухоли в левых отделах определяется темно-красная кровь в кале. Одним из самых частых симптомов рака толстой кишки является наличие тенезмов. Это ложные позывы к опорожнению кишечника. При крупной опухоли больные отказываются от мясной пищи. Нередко развивается анемия.
При росте опухоли в просвет кишки возможно развитие кишечной непроходимости. Проявляется это сильным вздутием, задержкой кала и болью в животе. К дополнительным симптомам болезни относится желтушность кожи и неустойчивость стула.
При аденокарциноме прямой кишки самой частой жалобой больных является ректальное кровотечение.
Кровь может выделяться до опорожнения кишечника или же она перемешана с фекалиями. Выделение гноя и слизи из заднего прохода является признаком поздней стадии рака.
Таких людей беспокоит боль в заднем проходе. Определяется положительный «симптом табуретки», при котором больные садятся только на 1 ягодицу.
При перекрытии опухолью просвета кишки изменяется форма кала. Он становится лентовидным.
Лечебная тактика и прогноз
Лечение больных с аденокарциномой хирургическое. До проведения операции следует исключить другие заболевания. Достигается это путем комплексного обследования пациента. Для постановки диагноза потребуются следующие исследования:
- анализ крови и мочи;
- определение скрытой крови в кале;
- биопсия;
- колоноскопия;
- ФЭГДС (при подозрении на рак двенадцатиперстной кишки);
- ректороманоскопия;
- ирригоскопия;
- УЗИ брюшной полости;
- цитологическое исследование;
- определение онкомаркеров в крови;
- томография;
- радиоизотопное сканирование.
При обнаружении рака тонкой кишки проводится широкая резекция. В процессе операции накладываются анастомозы. Рак двенадцатиперстной кишки является показанием к ее удалению. При необходимости дополнительно может проводиться резекция желудка. Операция часто сочетается с химиотерапией. Если рак неоперабелен, то химиотерапия является основным методом лечения таких больных.
При проведении операции на ранних стадиях (1 и 2) пятилетняя выживаемость достигает 40%. При раке толстой кишки лечение тоже хирургическое. Если новообразование расположено низко, то формируется колостома. На 4 стадии болезни, когда имеются отдаленные метастазы, осуществляются паллиативные операции. Они направлены на продление жизни больному.
При раке прямой кишки до и после операции часто проводится облучение. Это позволяет добиться лучшего результата. При 1 стадии аденокарциномы толстой кишки пятилетняя выживаемость достигает 90%, при 2 – она снижается до 80%.
При 3 стадии болезни половина больных после лечения проживает 5 лет и более. Таким образом, аденокарцинома долгое время остается незамеченной.
Это становится причиной запоздалой диагностики, поэтому многие больные погибают вскоре после операции, не проживая 5 лет.
Источник: https://mygastro.ru/rak/adenokarcinoma-kishechnika/