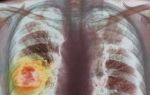
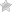Лейомиома пищевода относится к образованиям доброкачественного течения. Она формируется из мышечной ткани пищевода.
Отмечается ее рост в виде одиночных, реже множественных узлов. Когда размеры опухоли начинают перекрывать просвет, развиваются соответствующие симптомы.
Лейомиома пищевода мкб 10: код по МКБ 10 D.13
По каким причинам развивается лейомиома пищевода?
Основной причиной формирования опухоли является бесконтрольное деление клеток. Это происходит под влиянием различных факторов внутренней среды. Бесконтрольный рост приводит к образованию опухолевых узлов. Существуют факторы, которые могут спровоцировать такой рост клеток. К ним относят:
- Хронические болезни пищевода и желудка. К ним относят воспаление пищевода или эзофагит, развитие рефлюкса и хронический гастрит. Такие заболевания являются очагом, где воспаление всегда присутствует. Именно это влияет на иммунную систему. Постоянное ее напряжение приводит к потере контроля над делением клеток. Это считается одной из теорий возникновения такого активного роста при опухоли.
- Постоянное присутствие в желудке бактерии H.pylori.
- Наличие других заболеваний хронического течения.
- Генетическая предрасположенность. Связанно с тем, что передается дефектный ген, который отвечает за деление.
- Присутствие радиоактивного фона.
- Наличие вредных привычек по типу курения или алкоголизма.
Все факторы могут привести к развитию активного роста мышечных клеток пищевода. Лейомиома редко переходит в злокачественное образование.
Механизм развития
Формирование лейомиомы связанно с активным ростом клеток пищевода. По каким то причинам происходит их ускоренное деление. Это приводит к тому, что новые образованные клетки непохожи на первоначальные.
Такой процесс называют мутацией. Такие мутационные клетки уничтожаются иммунной системой. Но по ряду вышеперечисленных факторов, этого не происходит.
Больше того, из-за такой мутации клетки совсем уходят из под контроля со стороны организма.
Так развивается бесконтрольный рост. Это приводит к увеличению в объеме самой опухоли. Формируется узел, которые постепенно растет в просвет пищевода и возникают симптомы.
В чем опасность лейомиомы пищевода?
Рост опухоли происходит в просвет пищевода. Это приводит к формированию непроходимости. Полное закрытие может стать причиной развития нарушений в работе других органов и систем. Происходит за счет недостаточного питания, по причине непроходимости пищевода.
Опасность так же заключается в ее риске озлокачествляться. По статистике такой процесс развивается достаточно редко. Но не смотря на это, опухоль нужно лечить оперативным путем. Из-за роста в просвет может возникать кровотечение из сосудов опухоли. Это связано с тем, что пищевой комок может повреждать саму опухоль.
Как проявляется лейомиома?
Интенсивность симптомов зависит от степени перекрытия опухолью просвета пищевода. Маленький размер не дает о себе знать, пока не будет обнаружен специальными методами исследования.
Симптомы подразделяют на местные и общие. Первые связанны непосредственно с самими пищеводом. Вторые с влиянием опухоли на соседние структуры и на организм в целом.
По-другому их делят на пищеводные и внепищеводные.
Пищеводные
По мере сужения просвета формируется следующие симптомы. Первым сигналом о наличии опухоли служит нарушение глотания. Изначально невозможно проглотить твердую пищу. Затем трудно проходят жидкости. В момент еды возникает чувство дискомфорта за грудиной. Формируется тошнота, отрыжка, срыгивание. В тяжелых случаях возникает рвота.
Постепенно возникает боль, не связанная с приемом пищи. Она обусловлена ростом опухоли. Увеличенные размеры давят на нервные окончания, что вызывает болезненные ощущения. При приеме еды боль усиливается.
Рвота представлена только что съеденной пищей. Может отмечаться примесь крови. Это говорит, о наличии опухоли значительных размеров. На момент приема пищи возникает ощущения инородного тела за грудиной. Это связанно с тем, что пищевой комок с трудом продвигается по пищеводу.
Боль, которая формируется на момент еды, связана со спазмом пищевода. Так как на пути пищевого комка есть препятствие в виде опухоли, то пищевод пытается еду протолкнуть в желудок. Возникает резкий спазм и боль.
Общие симптомы
Рост опухоли приводит к сдавлению блуждающего нерва. Это проявляется в виде рвоты, которая не приносит облегчение. Так же отмечается нарушение в работе сердца. Замедляется сердечный ритм.
Постепенно возникает осиплость голоса. Это связанно со сдавлением возвратного гортанного нерва. Такая осиплость не поддается терапии. Так как рядом располагается левый главный бронх, опухоль может давить и на него. Это приводит к формированию кашля и нарушению дыхания. Может возникать одышка.
На фоне отказа от еды постепенно снижается масса тела. Это приводит к развитию недомогания, слабости и апатии. Становится тяжело выполнять привычную работу. Такое характерно, только когда новообразование увеличивается в размерах.
Внепищеводные симптомы формируются, если опухоль достигает больших размеров или изначально растет не в просвет.
Как обнаружить лейомиому?
Для обнаружения опухоли проводятся лабораторные и инструментальные методы исследования. При появлении вышеперечисленных симптомов следует обратиться к гастроэнтерологу.
Будут проведены лабораторные методы. К ним относят общий анализ крови. В нем особое значение имеет уровень гемоглобина и эритроцитов. Снижение этих показателей, говорит о наличии кровотечения. На основании жалоб и такого анализа врач может заподозрить новообразование в пищеводе.
Основными методами являются проведение рентгенографии и ФГДС. Преимуществом обладает ФГДС. Он позволяет выявить и определить размер опухоли. Оценить ее рост и состояние сосудов.
Дать оценку слизистой оболочке пищевода. При ФГДС проводится биопсия. Отщипывают кусочек ткани для определения характера образования.
И только после результатов биопсии ставится диагноз.
Дополнительным методом является рентген. Его проводят с использованием бариевой смеси. Пациенту предлагается выпить ее. Затем оценивают размер опухоли, ее рост. После постановки диагноза врач назначает соответствующие лечение.
Источник: https://GastrituNet.online/bolezni-pishhevoda/onkologiya/lejomioma-pishhevoda.html
Что такое лейомиома пищевода и как её вылечить?
Появление доброкачественных образований в пищеводе связано с протеканием других заболеваний и их осложнением. Появление опухолей диагностируется нечасто. Однако лейомиома пищевода возникает в 70% случаев. На первичных стадиях заболевание протекает без выраженных симптомов. Больной начинает обращаться за помощью, когда размеры образований превышают норму.
Понятие о лейомиоме пищевода
Лейомиома – это такое заболевание пищевода, когда образуются доброкачественные опухоли на мышечной ткани. По виду различается несколько проявлений. Опухоли возникают одиночными узлами. Контур образования ровный без других проявлений. Редко встречаются опухоли, состоящие из нескольких узлов. В некоторых случаях такие образования объединяются между собой, оплетая орган.
Локализация опухоли находится в толще стенок мышечного эпителия пищеводной трубки. Когда очаг увеличивается, то опухоль раздвигает ткани.
При прогрессировании заболевания слизистая оболочка становится тонкой и эластичной. Если лейомиомы увеличиваются в размерах, то происходит пролабирование просвета пищевода. Стенки сужаются, и у больного возникает дисфагия.
Опухоли состоят из пучков гладких мышц, которые чередуются с фиброзной тканью.
Чаще всего лейомиома относится к подслизистому образованию в нижней трети пищевода. Это происходит из-за того, что в дистальной части органа мышцы поперечнополосатые, которые заменяются гладким эпителием. Эти волокна становятся основным источником развития лейомиомы.
Механизмы развития заболевания
Образование узлов по стенке пищевода связано с первопричиной неконтролируемого роста и деления клеток эпителия. Из-за этого происходит формирование гладкомышечной ткани в средних слоях пищеводной трубки.
Процесс связан с нарушением регулятора дисфункции. При этом происходит неконтролируемое деление клеток. Точно указать причину сбоя этой функции в медицине не предоставляется.
Однако на процесс оказывают влияние второстепенные факторы.
Причинами развития доброкачественных опухолей являются:
- хронические заболевания пищевода;
- внешние факторы – экология;
- вредные привычки;
- наследственная предрасположенность;
- частое употребление вредной пищи;
- хронические инфекции и болезни верхних отделов пищеварительного тракта;
- сниженный иммунитет.
Развивается лейомиома пищевода вследствие длительного протекания эзофагитов, рефлюксной болезни или гастрита. Плохая экологическая среда связана с повышенным уровнем радиации или токсических веществ. Это вызывает мутацию клеток организма человека.
Когда снижается иммунитет, то уменьшается выработка интерлейкинов. Эти клетки вырабатывают вещества, контролирующие развитие мышечной ткани пищеводной трубки.
Для развития лейомиомы значимыми причинами считаются наследственность, питание и экологическая обстановка. Однако, независимо от фактора появления опухолей мышечной ткани пищевода, требуется своевременно начать лечение болезни. Если помощь оказывается плохо, то происходит отмирание поражённых участков, и возникают кровоизлияния. Кроме этого, выделяют ряд осложнений лейомиомы.
Симптоматика лейомиомы пищевода
Развитие лейомиомы происходит без ярко выраженных признаков на ранних стадиях. Часто больной не знает о протекании патологии. Отличительная черта заболевания заключается в медленном развитии новообразований в пищеводе.
- Симптоматика лейомиомы пищевода проявляется с замедленным действием, которое наблюдается ближе к поздним стадиям патологии.
- При этом врачи выделяют такие признаки:
- дисфагия;
- боль или дискомфорт;
- отрыжка;
- повышенное слюноотделение;
- приступы тошноты и рвоты;
- частая изжога;
- аритмия;
- сухой кашель;
- ощущение кома в горле;
- снижение аппетита.
Болевой синдром возникает за грудиной. Это происходит, когда новообразования достигают больших размеров, в диаметре опухоль доходит до 4 сантиметров. Болезненность при глотании связана с уменьшением просвета пищевода. Дискомфорт возникает не только за грудью, но и переходит в область спины.
Тупая боль возникает в области мечевидного отростка. Интенсивность дискомфорта зависит от размера опухолей. При небольшом диаметре лейомиомы происходит спазм органа.
Если размер лейомиомы увеличивается, то это способно повлиять на работу сердечно-сосудистой системы. Это объясняется тем, что происходит давление на орган. При несвоевременном лечении у больного возникают проблемы с сердцем.
Дополнительные проявления опухолей
Кроме основных признаков, выделяют сопутствующие симптомы лейомиомы пищевода. К таким проявлениям относят:
- сухой кашель усиливается;
- возникает одышка;
- осиплость голоса или хрипота;
- цианоз.
Такие признаки новообразования проявляются из-за появления опухоли в области возле раздвоения трахеи. Поражённые ткани способны достигнуть лёгких, из-за чего развивается лейомиоматоз.
При обнаружении нескольких признаков лейомиомы пищеводной трубки требуется обратиться к гастроэнтерологу.
Несвоевременное лечение опухолей приведёт к перерождению в злокачественные образования и будут лечить рака.
Как проводят диагностику?
Проблемами заболеваний пищевода и пищеварительного тракта занимаются в гастроэнтерологии, поэтому диагностику лейомиомы делают соответствующие специалисты. Для точного определения диагноза врач проводит осмотр и лабораторные обследования.
Чтобы наблюдать клиническую картину лейомиомы пищевода, больному требуется пройти:
- рентгенологическое исследование;
- эндоскопию;
- комплексное уродинамическое исследование;
- эзофагоскопию.
Рентгенографический метод диагностики позволяет определить характерные признаки опухоли. В зависимости от дефекта наблюдают тень новообразования. Если узлов по пищеводу множество, то определяют перекрещивающиеся контуры. Однако такая клиническая картина способна проявляться при других заболеваниях. Поэтому вместе с рентгенографией проводят эндоскопию.
Чтобы наблюдать опухоль в пищеводной трубке, делают эзофагоскопию. Это помогает увидеть подслизистое расположение лейомиомы. При помощи данных исследования врач оценивает состояние слизистой оболочки.
Затем проводят эндоскопическую биопсию. Результаты и оценка полученного биоптата требуются для определения доброкачественности образования. Кроме этого, данные помогают в назначении дальнейшего лечения.
Выявление признаков
Данные рентгенологического исследования оказывают влияние на постановку диагноза. Поэтому при этом методе диагностики лейомиома пищевода подтверждается, если заметны чёткие края опухоли.
Врачи наблюдают на снимке складки возле образований. Перистальтика пищевода не нарушается. Если возникает атрофия, то наблюдается прерывистое или спазматическое сокращение. Просвет органа смещается к очагу опухоли.
Отверстие имеет веретенообразное расширение, которое появляется над лейомиомой.
Во время эзофагоскопии наблюдается выпячивание слизистой оболочки над очагом опухоли. Верхние слои эпителия пищевода имеют рельеф.
Лечение заболевания
Чтобы начать лечение, врач планирует комплексные терапевтические мероприятия. При этом выделяют традиционные методы и хирургическое вмешательство по удалению лейомиомы. Доброкачественные образования способны оказывать влияние на работу органа. Поэтому при интенсивном разрастании прибегают только к хирургическому лечению на ранних и поздних стадиях.
Однако консервативные методы проводятся при инфекционных и бактериологических причинах появления патологии. Терапия заключается в приёме антибиотиков. Кроме этого, требуется восстановить моторно-эвакуаторную функцию органа. Для этого используют прокинетики и спазмолитики. При протекании рефлюксной болезни терапия направлена на устранение постоянного заброса содержимого желудка в пищевод.
Проведение операции
Хирургическое лечение лейомиомы пищевода назначается, если размер опухоли превышает 4 сантиметра. Часто операцию проводят, когда у больного наблюдается ярко выраженные клинические проявления.
Показания для удаления (резекции) поражённого участка проводится:
- вследствие сомнения в доброкачественном образовании;
- при больших лейомиомах, которые сужают пищеводное отверстие;
- из-за циркулярного распространения с появлением язв;
- вследствие поражения большого участка слизистого эпителия.
Перед хирургическим вмешательством больному проводят подготовку к операции. Для этого делается анестезия. Затем технология оперативного лечения заключается в вылущивании опухоли.
В основном используют торакотомический способ удаления лейомиомы. Во время операции происходит разрез в левой или правой части грудной клетки. Это зависит от расположения образований.
Затем начинается вылущивание опухоли.
Проведение торакотомии имеет минусы, которые заключаются в длительном периоде восстановления. Из-за этого повышается уровень травмирования, и остаётся косметический дефект.
Если не соблюдать указания врача, то происходит несостоятельность швов пищевода. После удаления больших и спиралевидных образований способен возникнуть некроз слизистой оболочки. Появляются частые рецидивы заболевания.
Появление доброкачественных опухолей в пищеводе не относится к проявлению, которое не требует внимания. Если запустить заболевание, то образования становятся злокачественными. Это приводит к увеличению их размера и сужению органа.
Прогрессирование патологии вызывает выраженные симптомы. Однако это наблюдается на поздних стадиях. Поэтому врачи прибегают только к резекции поражённых участков органа. После операции пациент проходит длительный период реабилитации.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Рекомендуем: Что такое эзофагоскопия и как она проводится?
Источник: https://gastrot.ru/pishhevod/lejomioma
Код по мкб 10 новообразование пищевода — Врачебный метод
Важно знать! Эффективное средство от гастрита и язвы желудка существует! Чтобы вылечиться за 1 неделю, достаточно просто… Читать далее
Появление новообразований в верхнем отделе пищеварительной системы – явление нечастое, однако оно может свидетельствовать о серьёзных отклонениях в работе желудочно-кишечного тракта.
Полип пищевода – это достаточно редкое доброкачественное образование, состоящее из эпителиальных клеток. Полип образуется вследствие разрастания эпителиального слоя пищеводной стенки и свисает с неё, имея ножку и широкое основание.
Полипы в пищеводе могут локализоваться на любом участке пищеводной трубки и в любом отделе ЖКТ. В большей степени заболеванию подвержены представители сильного пола, в возрастной категории от 35-70 лет. Для патологии характерно бессимптомное течение, что зачастую приводит к разрастанию образования и значительному ухудшению качества жизни больного.
Разновидности и характерные особенности полипов
Полип пищевода МКБ 10: код диагноза D13.0
Данное новообразование пищевода классифицируется в медицине по происхождению:
- Гиперпластический полип пищевода – образуется вследствие разрастания нормальной, здоровой ткани. Этот вид практически не склонен к перерождению в злокачественное образование. Гиперпластический полип чаще возникает у людей, ведущих нездоровый образ жизни, пренебрегающих правильным питанием, предпочитающих фастфуд и курение.
- Неопластический полип пищевода (из за чего возникает полипы уже ясно) развивается из патологических клеток. Такой тип пищеводных полипов может быть как доброкачественной, так и онкологической природы.
- Воспалительный локализуется непосредственно в самом очаге воспаления, где нарушена целостность тканей органа. Велика вероятность возникновения воспалительного нароста на фоне эзофагита – воспаления слизистой оболочки пищеводной трубки.
Нередко полип пищевода располагается неподалёку от кардии, в верхней трети пищеводного отдела. Благодаря такому расположению, нарост может выпадать в глотку. Своё название, полип кардии пищевода (кардиального отдела), получил благодаря особому расположению, в непосредственной близости с сердцем.
Полипы на пищеводе неопасны до тех пор, пока они имеют маленькие размеры и не многочисленны по количеству.
Эти уплотненные наросты могут быть множественными и распространяться на соседние внутренние органы, такое явление носит на звание полипоз.
Процесс распространения полипов считается запущенным в том случае, если новообразования начинают планомерно увеличиваться в размерах.
Полипы на пищеводе: причины появления и развития
Причины возникновения этого новообразования очень разнообразны, однако основополагающей предпосылкой является наличие воспалительного процесса или каких-либо сопутствующих патологий верхних отделов пищеварительной системы. Рассмотрим полный перечень факторов развития заболевания:
- хроническое воспаление слизистой пищевода – эзофагит;
- курение и злоупотребление спиртосодержащими напитками;
- микротравмы тканей пищевода, в связи с употреблением грубой пищи, большого количества специй и приправ, агрессивных химических веществ;
- сбой в деятельности пищеводного сфинктера, являющийся причиной обратного заброса желчи;
- малоподвижный образ жизни, ведущий к ослаблению мышечного тонуса и появлению новообразований;
- генетический фактор;
- регулярные стрессы;
- плохая экологическая ситуация.
Из-за чего возникают полипы пищевода, симптомы которых будут изучены далее? Точные причины образования наростов в пищеводном канале до конца не изучены, однако вышеперечисленные предрасполагающие факторы оказывают непосредственное влияние на появление новообразований в пищеводном отделе.
Полип в пищеводе: симптомы
Однако даже незначительные промедления в лечении этих новообразований может привести к преобразованию клеток и появлению рака, поэтому важно вовремя обратить внимание даже на малейшие проявления этой патологии:
- дисфагия – нарушение глотательного процесса, является первостепенным тревожным признаком, полип уменьшает пищеводный просвет и препятствует нормальному прохождению пищевых масс;
- ощущение дискомфорта за грудиной;
- боль во время приёма пищи;
- чувство тошноты и частые рвотные рефлексы;
- спазмы пищеводных стенок;
- снижение аппетита и, как следствие, ощутимая потеря веса;
- повышенная раздражительность больного, на фоне невозможности полноценно принимать пищу.
Полип в пищеводе: лечение
Постановка окончательного диагноза возможна только после проведения инструментальных методов диагностики, таких как:
- Рентгенография.
- Эндоскопическое обследование.
Если имеется полип пищевода лечение может заключаться только в хирургическом удалении нароста, главной задачей инструментальных методов диагностики является определение характера новообразования: доброкачественный или раковый. Окончательно убедиться в природе нароста поможет гистологическое исследование его тканей.
Если имеются полипы в пищеводе симптомы и лечение которых ясны, их удаление не столь травматично, в чем можно убедиться в этом видео.
В случае своевременного удаления нароста, послеоперационная рана заживает в течение 4-5 дней, а функции пищеводного канала восстанавливаются после недолгого реабилитационного периода. Послеоперационный прогноз, как правило, благополучный, рецидивы и осложнения практически исключены.
Если имеется полип пищевода лечение народными средствами весьма эффективно, но исключительно на первичных стадиях развития патологии, а также в качестве профилактических мер.
Наши читатели рекомендуют:
Этот копеечный метод избавляет от язвы и гастрита! Надо взять 250 мл кипяченой воды… Читать дальше
Рецепт №1. Сок из лопуха.
Полезное средство, применяется при новообразованиях на слизистых оболочках внутренних органов. Предпочтение нужно отдавать молодым листьям лопуха, затем срезать их, помыть и просушить.
Далее, листья лопуха пропускаем через соковыжималку, а полученный нектар убираем в прохладное место. Пить сок рекомендуется 2-3 раза в день, по чайной ложечке, после приёма пищи.
Курс лечения составляет 1 месяц, после чего нужно сделать двухнедельный перерыв.
Рецепт №2. Отвар из шишек хмеля и еловых иголок.
Это снадобье поможет устранить неприятные симптомы наростов в органах ЖКТ, а также полностью избавить организм от наростов незначительных размеров. Для приготовления целебного отвара необходимо залить 3 столовых ложки еловых игл крутым кипятком и дать настояться, в течение 20 минут.
Затем нужно добавить в отвар маленькую ложку сухого сырья из шишек хмеля и довести всё до кипения, а после процедить. Употреблять отвар внутрь нужно по 1 стакану в день, на протяжении 3 дней, после чего важно сделать 5-дневный перерыв. Всего нужно пропить 3 курса.
Source: GastrituNet.online
Источник: https://worldwantedperfume.com/polip-pishhevoda-mkb-10/
Классификация степеней пищевода Барретта
> Что такое ГЭРБ > Пищевод Барретта
От стадии и степени развития заболевания зависит не только кратность наблюдения в течение года в медицинском учреждении, но и лечение болезни. Даже практически неизлечимые и малоизвестные науке болезненные процессы учёные стараются разбить на варианты течения, чтобы было легче с ними работать.
Существует ли какая-либо классификация пищевода Барретта или заболевание находится лишь на одной из начальных стадий разработки? Да, есть несколько классификаций, которые разрабатывались с учётом места расположения, распространения и строения процесса.
Код пищевода Баррета по МКБ-10
С середины двадцатых годов XX века при исследовании пищевода с помощью эзофагоскопии у некоторых страдающих изжогой пациентов были обнаружены изменения слизистой оболочки органа.
Вместо многослойного неороговевающего эпителия появились участки желудочного или кишечного эпителиального слоя. Такое состояние стали называть пищеводом Барретта. Этот процесс в 0,2—0,8% случаев переходит в злокачественное новообразование.
Именно поэтому медики ему уделяют пристальное внимание.
Когда болезненный процесс был обнаружен стал вопрос о его принадлежности. Но до сих пор ведутся споры к какому классу заболеваний его отнести. Основной источник, которым пользуются в своей практике врачи всего мира — МКБ-10. Это книга медицинских диагнозов, разработанная Всемирной организацией здравоохранения, для облегчения работы медиков. Последний пересмотр был в 2007 году.
Согласно МКБ-10 пищевод Барретта относится к XI классу под общим названием «Болезни органов пищеварения». Код диагноза — К 22.7. Так было принято несколько лет назад, так как пищевод Барретта всегда считали осложнением гастроэзофагеальной рефлюксной болезни.
В некоторых справочных источниках и работах можно встретить строку заболевания — D 13.0. Это подразделение включает доброкачественные процессы, ведь врачи рассматривают недуг как предраковое заболевание.
Споры ведутся до сих пор, но, возможно, МКБ 11-го пересмотра решит этот вопрос.
Стадии и варианты Пищевода Барретта
Для определения этих показателей применяют только один метод исследования — фиброгастродуоденоскопия с биопсией (это когда берут для исследования кусочек ткани). Так можно обнаружить тип течения процесса.
При замене эпителиального слоя пищевода, может, встретится несколько следующих вариантов.
- Когда он меняется на кардиальный желудочный эпителий — тот, который находится на границе с пищеводом. Это так называемый кардиальный тип пищевода Барретта.
- При обнаружении в кусочке ткани эпителиальных клеток дна желудка. Тогда в диагнозе ставят фундальный тип пищевода Барретта.
- Самый неблагоприятный вариант — кишечный эпителий с бокаловидными клетками. Это те изменения, которые являются предраковым состоянием.
Как уже было сказано, в процессе развития болезни происходит замещение одного вида эпителия на другой, кишечный. Это явление носит название метаплазия (полное изменение ткани). Если процесс запущен, но клетки ещё не до конца изменились — это дисплазия. В соответствии с этими переменами пищевод Барретта подразделяют на стадии или степени течения болезни:
- лёгкая, или умеренная стадия, — когда имеется незначительное изменение клеток;
- тяжёлая стадия, при которой вероятность развития кишечной метаплазии высока.
Пражская классификация пищевода Барретта
При предыдущих вариантах учитывалась степень замещения обычных эпителиальных клеток на атипичные, тип клеток, которые обнаруживались при исследовании и принадлежность заболевания к определённому типу процессов.
Но в 2004 году учёные предложили внести ещё несколько критериев, была разработана пражская классификация пищевода Барретта или С&М классификация. Её основа — распространённость замещённой ткани, выраженная в сантиметрах.
- В диагноз вписывают C и M параметры.
- C — это расстояние либо протяжённость циркулярного сегмента метаплазии.
- M — это расстояние самого длинного «языкоподобного» сегмента замещённой ткани.
Проще говоря, это участок изменённой ткани, измеренный в длину и по окружности пищевода. Например, диагноз согласно этой классификации, будет звучать следующим образом: пищевод Барретта C6 M4. Это обозначает, что по окружности распространённость сегмента составляет 6 см, в длину — 4 см.
Пражские критерии пищевода Барретта не включают отдельные островки или участки метаплазии, а только длину больших сегментов.
К сожалению, на сегодня нет полной всеобъемлющей классификации заболевания, она пока ещё не разработана. Это объясняется тем, что болезнь была обнаружена относительно недавно и никто не смог внести все необходимые значимые критерии. Но так как пищевод Барретта это частое осложнение ГЭРБ и обнаруживается как минимум в 10% случаев — классификация со временем будет пересмотрена и дополнена.
Источник: https://vrmetod.ru/kod-po-mkb-10-novoobrazovanie-pishhevoda.html
Лейомиома пищевода :: Симптомы, причины, лечение и шифр по МКБ-10
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
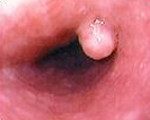
Название: Лейомиома пищевода.
Лейомиома пищевода
Лейомиома пищевода. Доброкачественная опухоль, образующаяся из мышечных клеток стенки пищевода и растущая в виде единичных или множественных узлов. В течение длительного времени может никак не проявляться.
При достижении образованием определенных размеров возникает нарушение глотания, возможно сдавление близлежащих органов. Для диагностики лейомиомы пищевода проводится рентгеноскопия пищевода, эзофагоскопия с выполнением биопсии.
Лечение только хирургическое – осуществляется удаление крупных новообразований, нарушающих функции пищевода. Прогноз для жизни и выздоровления благоприятный.
Лейомиома пищевода является довольно редкой патологией в гастроэнтерологии, однако среди всех доброкачественных новообразований пищевода диагностируется примерно в 70% случаев. Данная опухоль формируется из мышечной оболочки пищевода либо из гладкомышечных волокон слизистой оболочки.
Чаще всего лейомиома пищевода имеет вид одиночного округлого образования, в редких случаях состоит из множественных узлов, которые распространяются по пищеводу на значительном протяжении и существенно нарушают его функции.
Локализуясь в мышечном слое, лейомиома истончает стенки пищевода, раздвигает волокна, вследствие чего страдают даже неизмененные участки мышц. Крупные образования пролабируют в просвет органа, вызывая дисфагию.
Однако клинические симптомы развиваются не у всех пациентов, с чем и связана сложность диагностики лейомиома пищевода: согласно данным статистики, дисфагия имеет место лишь у половины пациентов.
Лейомиома пищевода
Причины развития лейомиомы пищевода окончательно не установлены.
Доказано, что риск развития данной патологии выше у лиц с наследственной предрасположенностью (случаи онкопатологии у родственников), при наличии вредных привычек (курения, употребления алкоголя), нерациональном питании (избытке в рационе острой, копченой пищи, специй, систематическом употреблении термически агрессивной пищи).
Важную роль играю врожденные аномалии развития пищевода (кисты пищевода). Все факторы риска приводят к нарушению процессов деления гладкомышечных клеток и апоптоза, в результате чего клетки приобретают способность бесконтрольно делиться, формируя узлы.
Наиболее часто лейомиома развивается в местах естественных сужений пищевода, а также в его нижней трети.
Данный вид доброкачественных опухолей характеризуется относительно медленным ростом, поэтому до появления первых клинических симптомов может пройти длительный период (особенно при росте опухоли в толще мышечной оболочки – интрамуральном). Лейомиомы пищевода могут образовываться под слизистой оболочкой, тогда симптоматика проявляется даже при малых размерах образования в виде дисфагии. В случае формирования новообразования ближе к наружной оболочке пищевода больные могут в течение многих лет не испытывать никаких жалоб. В 8% случаев лейомиома пищевода малигнизируется, преобразуясь в лейомиосаркому.
Клиническая картина лейомиомы пищевода определяется размерами и локализацией опухоли, наличием изъязвлений. В большинстве случаев узлы лейомиомы небольшие, при этом никаких проявлений заболевания нет. Такие новообразования обычно являются диагностическими находками.
При достижении образованием определенных размеров происходит частичное перекрытие просвета пищевода, при этом пациентов начинает беспокоить дисфагия (нарушение глотания) — наиболее частый симптом данного заболевания.
Сначала возникает поперхивание, при увеличении размеров лейомиомы пищевода начинаются трудности с глотанием твердой, а затем и жидкой пищи. Также пациентов может беспокоить ощущение инородного тела.
При субсерозном расположении лейомиомы возникают симптомы сдавления соседних органов: одышка, сердцебиение, однако такие признаки развиваются только при больших размерах новообразования.
Лейомиомы пищевода малых размеров, не вызывающие жалоб у пациентов, обычно являются диагностическими находками. При наличии характерной симптоматики консультация гастроэнтеролога позволяет предположить наличие новообразования пищевода, однако верифицировать диагноз можно только на основании данных рентгенологических и эндоскопических методов диагностики. При проведении рентгенографии пищевода определяются характерные признаки новообразования: дефект наполнения в области опухоли, в зоне ее локализации возможно расширение пищевода. Соответственно дефекту наполнения на фоне средостения визуализируется тень опухоли. При множественных узлах определяются перекрещивающиеся контуры. Данная рентгенологическая картина не является специфичной, поскольку помимо лейомиомы пищевода, может встречаться при других опухолях или кистах. Поэтому обязательно проведение эндоскопического исследования.
Эзофагоскопия дает возможность визуализировать образование, особенно при его подслизистом расположении, оценить состояние слизистой оболочки пищевода и провести эндоскопическую биопсию. Гистологическая оценка биоптата обязательна для определения доброкачественности опухоли, прогноза и выбора оптимального метода лечения.
При лейомиоме пищевода проводится только хирургическое лечение. Данные новообразования характеризуются медленным ростом, поэтому их удаление показано только при нарушении функций пищевода. При небольших размерах опухоли возможно длительное наблюдение с обязательным периодическим обследованием, целью которого является своевременное установление показаний к операции. Однако раннее удаление лейомиомы пищевода избавляет пациента от более сложной и обширной операции в будущем. Наиболее часто хирургическое удаление лейомиомы проводится путем энуклеации (вылущивания) опухоли при выполнении торакотомии. После удаления опухолевого образования производится ушивание дефекта мышечной стенки пищевода, при крупных дефектах возможно выполнение пластики лоскутом диафрагмы или париетальной плевры. Обширное оперативное вмешательство, целью которого является удаление части пищевода (резекция), выполняется крайне редко – при крупных множественных узлах и отсутствии возможности исключить малигнизацию.
В послеоперационном периоде пациенту показана диета (механически, термически и химически щадящие блюда). На длительный период назначаются препараты группы ингибиторов протонной помпы, которые предупреждают повреждение слизистой оболочки пищевода кислым желудочным содержимым. Это особенно важно, если лейомиома пищевода сопровождалась явлениями эзофагита.
42a96bb5c8a2acfb07fc866444b97bf1Модератор контента: Васин А.С.
Источник: https://kiberis.ru/?p=33809
Лейомиома пищевода
| Доброкачественные опухоли пищевода |
| Лейомиома пищевода |
| Дивертикулы пищевода |
Лейомиома пищевода – доброкачественная опухоль, исходящая из гладких мышц пищевода.
В большинстве случаев опухоль одиночна и растет очень медленно. Как правило, лейомиома – это случайная находка при рентгенологическом исследовании пищевода.
Клинические проявления в виде дисфагии (нарушение прохождения пищи по пищеводу) возникает при больших размерах опухоли (более 5 см).
Тактика лечения при лейомиоме пищевода
При определении показаний к хирургическому лечению лейомиомы пищевода хирург исходит из следующих соображений:
- Следует ли удалять лейомиому в связи с последующим ростом? По данным Glanz и Grunebaum (1977) при наблюдении в течение 3-15 лет роста лейомиомы не было обнаружено. Соотвественно, малую лейомиому (менее 5 см) нет оснований удалять, возможно наблюдение с ежегодным рентгенологическим обследованием. Пациента следует проинформировать, что удаление опухоли показано при росте, превышении размеров 5 см, появлении симптомов дисфагии.
- Есть ли корреляция между размерами и симптоматикой? Нет корреляции между размерами лейомиомы и длительностью существования симптомов. Т.е. нет никаких оснований удалять лейомиому малых размеров при ее длительном стабильном существовании.
- Следует ли опасаться озлокачествления лейомиомы? За все время отмечено только 2 случая трансформации лейомиомы в лейомиосаркому, что говорит о чрезвычайно низком риске такой трансформации. Хотя злокачественный процесс может быть исключен лишь при гистологическом исследовании удаленного препарата, представляется необоснованным удаление всех небольших лейомиом.
- Имеется ли корреляция между размерами опухоли и злокачественностью? Нет данных свидетельствующих о корреляции размеров лейомиомы и ее потенциальной злокачественностью.
- Возможна ли смерть при отказе от лечения лейомиомы? Да, но только при ошибочной диагностике, приведшей к неправильному диагнозу. При отказе от лечения небольшой лейомиомы смерть ни разу не сообщалась.
- Что является показанием к удалению лейомиомы и как она должна быть удалена? При аервичном выявлении удаление лейомиомы показано только в случае ее размеров превышающих 5 см, если у пациента есть симптоматика (дисфагия), если диагноз вызывает сомнение, если опухоль имеет внутрипросветное расположение на ножке и подвижна.
Хирургическое лечение
В связи со своим расположением вне слизистой, как правило исходя из циркулярного слоя пищевода — как правило возможно вылущение опухоли. Ранее традиционно использовалась торакотомия (лево- или правосторонняя в зависимости от уровня локализации лейомиомы).
В настоящее время при удалении лейомиом пищевода накоплен опыт видеоторакоскопических операций. Особо удобно оперировать при одновременном интраоперационном контроле и ассистировании с помощью фиброскопа. При данном методе удаление лейомиомы происходит без торакотомии, через 4 прокола в межреберьях.
Уже на 3-й день после операции пациент может быть выписан домой.
Потенциальные осложнения хирургического лечения
- Несостоятельность швов пищевода и некроз слизистой — наиболее грозное осложнение, особенно, при удалении больших по размерам, спиралевидных лейомиом.
- Рецидив опухоли — при удалении лейомиосаркомы — вылущение не является методом выбора — показана радикальная резекция и реконструкция как при раке.
- Развитие послеоперационного гастрэзофагеального рефлюкса (особенно при расположении лейомиомы в нижних отделах пищевода)
В каких случаях может потребоваться резекция пищевода?
- Выявление гигантской лейомиомы, которая не только суживает просвет пищевода, но и вызывает компрессию окружающих органов.
- Цирклярное распространение лейомиомы с возможным изъязвлением. Чаще бывает в области кардио-эзофагеального перехода.
- Значительное повреждение слизистой при удалении лейомиомы.
- Дистально распространяющаяся большая лейомиома, перходящая на желудок и имеющая изъязвление.
- Если по данным срочного исследования установлен диагноз лейомиосаркомы.
- Послеоперационное наблюдение
- В послеоперационном периоде достаточно часто развивается гастро-эзофагеальный рефлюкс, который может потребовать выполнение антирефлюксной операции.
- Вернуться назад в рубрику «Заболевания пищевода»
- Запись на консультации и операции
Источник: http://ladoni.ru/esophagus/leiomyomata.html
Симптомы и лечение лейомиомы пищевода
Лейомиома пищевода довольно редкое заболевание, которому свойственно образование доброкачественной опухоли, исходящей из гладких мышц данного органа.
Согласно статистике только в 0,5-5% случаев выявления опухолевых поражений пищевода диагностируется именно лейомиома. Чаще всего данный недуг поражает мужчин в возрасте от 25 до 60 лет.
У женской части населения такие опухоли встречаются крайне редко и появляются в возрасте 60-70 лет.
Такая опухоль обладает ярко или бледно-розовым оттенком и выглядит в виде узла. Его размеры в большинстве случаев варьируются от нескольких мм до 5 см. Однако бывали случаи, когда новообразование достигало 15 см в длину и весило около 1 кг.
Чаще всего лейомиомы обнаруживают в грудном отделе пищевода. Намного реже они локализуются в шейной части пищевода. Такое встречается только у 7 % больных.
Лейомиома является не эпителиальной опухолью пищевода. К эпителиальным новообразованиям в данном органе относится плоскоклеточная папиллома.
Под данным недугом подразумевают полиповедный узел, в котором фиброзный стержень пластинки слизистой органа покрыт многослойным плоским эпителием.
Принято считать, что папиллома пищевода развивается из-за воздействия опухолеподобных поражений данного органа и рефлюксного эзофагита.
Причины возникновения недуга
В настоящее время точные причины развития такого заболевания не известны, однако имеются некоторые факторы риска, которые могут привести к нему. Это такие факторы, как:
- вредные привычки;
- хронические заболевания пищевода;
- наследственная предрасположенность к данному недугу;
- малоблагоприятные экологические условия;
- нездоровое питание – употребление большого количества соленостей и копченостей. Также на состоянии пищевода плохо сказывается недостаток витаминов в рационе человека;
- снижение иммунитета.
Какими бы ни были причины данного недуга, главное – вовремя начать его лечение. При запущенной форме болезни ткани лейомиомы становятся некротическими, в них происходят кровоизлияния.
Симптомы и признаки заболевания
Для малых образований свойственно бессимптомное течение. Если же опухоль достигла довольно больших размеров, больной, как правило, жалуется на следующие симптомы:
- общее недомогание;
- неустойчивый стул;
- рвота и постоянная тошнота;
- затруднение при глотании;
- сильная изжога и неприятная отрыжка;
- плохой аппетит;
- кашель;
- сильное слюноотделение.
Такие симптомы чаще всего указывают на то, что опухоль достигла в размере 5 см и более.
Диагностика заболевания
Диагностика лейомиомы складывается из анамнеза, недовольств пациента и данных тщательного Дополнительно врачи прибегают к помощи инструментальной и лабораторной диагностики. Так, например, берется общий анализ крови.
Пониженный уровень эритроцитов и гемоглобина, анемия укажут на наличие доброкачественной опухоли.
Специалистами также проводится копрограмма. Данная процедура может выявить частички крови в кале, что встречается при наличии скрытого кровотечения в желудочно-кишечном тракте.
Для выявления локализованного новообразования может быть использовано УЗИ брюшной полости.
Если опухоль все-таки была найдена, то с помощью магниторезонансной томографии специалисты определяют ее точное месторасположение и размер.
Нередко врачами проводится фиброэзофагогастродуоденоскопия, которая поможет визуально обнаружить новообразование и взять биоптат для гистологической диагностики. С помощью фиброэзофагогастродуоденоскопии проводится тест и на наличие бактерий Helicobacter pylori.
Способы устранения болезни
Лечение лейомиомы пищевода должно быть комплексным. Для снятия неприятных симптомов врачи назначают пациенту прием антацидов, седативных и противорвотных лекарств.
Чаще всего доброкачественные новообразования удаляются хирургически. В ходе операции специалист производит тщательнейший осмотр внутренней поверхности органа, одновременно оценивая его состояние.
В зависимости от количества новообразований может быть удалена только сама опухоль или же с ней удаляется и часть участка пищевода. Врачи дополнительно обследуют поврежденную ткань.
Если выявляется однотипность клеток опухоли и органа, из которого она сформировалась, то диагностируется доброкачественное новообразование.
Если по той или иной причине удалить лейомиому через эзофагогастродуоденоскоп не получается, то врачи проводят лечение с помощью полостной операции. Во время такой процедуры доступ к больному органу возможен только через грудную полость.
При слишком обширном распространении опухолевого процесса специалистами используется резекционный метод лечения с дальнейшим наложением анастомоза или заменой органа трансплантатом.
После хирургического вмешательства больному назначаются медикаменты из группы ИПП, отвечающие за замедление выработки соляной кислоты в желудке. Прием таких препаратов обязателен в тех случаях, когда новообразование сочеталось с недостаточностью кардии или эзофагитом.
После операции рекомендовано соблюдение диеты. Пациент должен полностью отказаться от продуктов, которые способствуют усиленной выработке желудочного сока. Под запретом находятся все сдобные изделия. Такого режима питания надо придерживаться около 7 дней. После этого больной может перейти на вегетарианские и молочные супы, нежирные сорта мяса и рыбы, каши и мучные блюда.
Нередко после удаления лейомиомы пищевода наблюдается развитие некоторых осложнений:
- Некроз слизистой – очень опасное осложнение, которое, как правило, возникает после удаления крупных спиралевидных доброкачественных новообразований.
- Рецидив опухоли.
- Появление гастрэзофагеального рефлюкса – данное осложнение особенно часто возникает при удалении лейомиом, расположенных в нижних отделах пищевода.
Профилактика недуга
Чтобы избежать появления таких доброкачественных новообразований в пищеводе врачи рекомендуют придерживаться некоторых правил:
- Полный отказ от курения и алкогольных напитков. Надо правильно и сбалансированно питаться – желательно есть как можно больше овощей и фруктов, содержащих много витаминов и полезных микроэлементов, отказаться от острой, копченой, соленой и маринованной пищи.
- Специалисты рекомендуют постоянно проходить обследование у гастроэнтеролога. После удаления опухоли контрольные эзофагогастродуоденоскопические осмотры должны проводиться через 3 и 6 месяцев после операции, в будущем – не менее 1-2 раз в 12 месяцев. Во время такой процедуры врач осматривает состояние внутренней поверхности пищевода с помощью эндоскопа.
Народные методы лечения
Для улучшения состояния и повышения иммунитета при наличии доброкачественных новообразований в пищеводе можно обратиться за помощью к некоторым народным рецептам.
Так, например, большой популярностью пользуется сбор из зверобоя, подорожника, чистотела, ромашки, калгана, корня аира, календулы, девясила, татарника и чага. Все ингредиенты надо смешать в количестве по 40 гр. Полученную смесь следует залить 500 мл воды и варить на среднем огне в течение 5 минут. Остывшую жидкость необходимо процедить и пить в течение всего дня.
Также в борьбе с данным недугом может помочь настойка из 1 ложки омелы, барвинка и татарника. Все ингредиенты надо смешать и залить 500 мл кипятка. Средство должно настояться 2 часа. Курс лечения – 1 месяц, после чего надо сделать перерыв в несколько месяцев. Принимать внутрь надо только свежеприготовленную настойку из данных трав.
Следует помнить, что даже самое эффективное народное средство от лейомиомы пищевода не сможет полностью справиться с этим заболеванием, и поэтому важно вовремя обратиться к врачу.
Следите за своим здоровьем!
Источник: https://upraznenia.ru/lejomioma-pishhevoda.html
Лейомиома пищевода
Лейомиома пищевода — доброкачественная опухоль, исходящая из гладких мышц пищевода. В большинстве случаев опухоль одиночна и растет очень медленно. Как правило, лейомиома — это случайная находка при рентгенологическом исследовании пищевода. Клинические проявления в виде дисфагии (нарушение прохождения пищи по пищеводу) возникает при больших размерах опухоли (более 5 см).
Тактика лечения при лейомиоме пищевода
При определении показаний к хирургическому лечению лейомиомы пищевода хирург исходит из следующих соображений:
- Следует ли удалять лейомиому в связи с последующим ростом? По данным Glanz и Grunebaum (1977) при наблюдении в течение 3–15 лет роста лейомиомы не было обнаружено. Соотвественно, малую лейомиому (менее 5 см) нет оснований удалять, возможно наблюдение с ежегодным рентгенологическим обследованием. Пациента следует проинформировать, что удаление опухоли показано при росте, превышении размеров 5 см, появлении симптомов дисфагии.
- Есть ли корреляция между размерами и симптоматикой?Нет корреляции между размерами лейомиомы и длительностью существования симптомов. Т.е. нет никаких оснований удалять лейомиому малых размеров при ее длительном стабильном существовании.
- Следует ли опасаться озлокачествления лейомиомы? За все время отмечено только 2 случая трансформации лейомиомы в лейомиосаркому, что говорит о чрезвычайно низком риске такой трансформации. Хотя злокачественный процесс может быть исключен лишь при гистологическом исследовании удаленного препарата, представляется необоснованным удаление всех небольших лейомиом.
- Имеется ли корреляция между размерами опухоли и злокачественностью? Нет данных свидетельствующих о корреляции размеров лейомиомы и ее потенциальной злокачественностью.
- Возможна ли смерть при отказе от лечения лейомиомы? Да, но только при ошибочной диагностике, приведшей к неправильному диагнозу. При отказе от лечения небольшой лейомиомы смерть ни разу не сообщалась.
- Что является показанием к удалению лейомиомы и как она должна быть удалена? При аервичном выявлении удаление лейомиомы показано только в случае ее размеров превышающих 5 см, если у пациента есть симптоматика (дисфагия), если диагноз вызывает сомнение, если опухоль имеет внутрипросветное расположение на ножке и подвижна.
Хирургическое лечение
В связи со своим расположением вне слизистой, как правило исходя из циркулярного слоя пищевода — как правило возможно вылущение опухоли. Ранее традиционно использовалась торакотомия (лево- или правосторонняя в зависимости от уровня локализации лейомиомы).
В настоящее время при удалении лейомиом пищевода накоплен опыт видеоторакоскопических операций. Особо удобно оперировать при одновременном интраоперационном контроле и ассистировании с помощью фиброскопа. При данном методе удаление лейомиомы происходит без торакотомии, через 4 прокола в межреберьях.
Уже на 3-й день после операции пациент может быть выписан домой.
Потенциальные осложнения хирургического лечения
- Несостоятельность швов пищевода и некроз слизистой — наиболее грозное осложнение, особенно, при удалении больших по размерам, спиралевидных лейомиом.
- Рецидив опухоли — при удалении лейомиосаркомы — вылущение не является методом выбора — показана радикальная резекция и реконструкция как при раке.
- Развитие послеоперационного гастрэзофагеального рефлюкса (особенно при расположении лейомиомы в нижних отделах пищевода)
В каких случаях может потребоваться резекция пищевода?
- Выявление гигантской лейомиомы, которая не только суживает просвет пищевода, но и вызывает компрессию окружающих органов.
- Цирклярное распространение лейомиомы с возможным изъязвлением. Чаще бывает в области кардио-эзофагеального перехода.
- Значительное повреждение слизистой при удалении лейомиомы.
- Дистально распространяющаяся большая лейомиома, перходящая на желудок и имеющая изъязвление.
- Если по данным срочного исследования установлен диагноз лейомиосаркомы.
Послеоперационное наблюдение
В послеоперационном периоде достаточно часто развивается гастро-эзофагеальный рефлюкс, который может потребовать выполнение антирефлюксной операции.
Источник: http://www.thoracoscopy.ru/esophageal-benign-tumors/leiomyoma.html

 Лейомиома пищевода относится к образованиям доброкачественного течения. Она формируется из мышечной ткани пищевода.
Лейомиома пищевода относится к образованиям доброкачественного течения. Она формируется из мышечной ткани пищевода.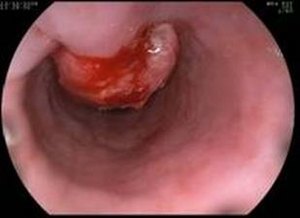 Хронические болезни пищевода и желудка. К ним относят воспаление пищевода или эзофагит, развитие рефлюкса и хронический гастрит. Такие заболевания являются очагом, где воспаление всегда присутствует. Именно это влияет на иммунную систему. Постоянное ее напряжение приводит к потере контроля над делением клеток. Это считается одной из теорий возникновения такого активного роста при опухоли.
Хронические болезни пищевода и желудка. К ним относят воспаление пищевода или эзофагит, развитие рефлюкса и хронический гастрит. Такие заболевания являются очагом, где воспаление всегда присутствует. Именно это влияет на иммунную систему. Постоянное ее напряжение приводит к потере контроля над делением клеток. Это считается одной из теорий возникновения такого активного роста при опухоли.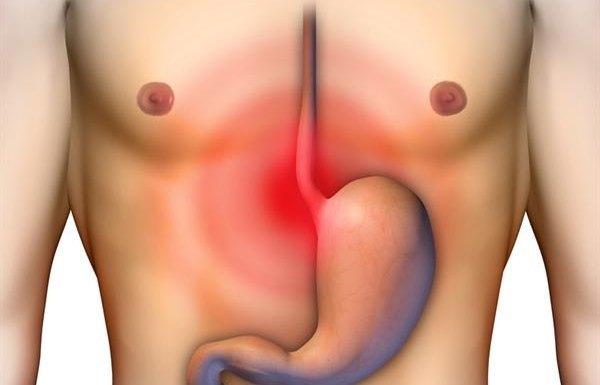
 Рвота представлена только что съеденной пищей. Может отмечаться примесь крови. Это говорит, о наличии опухоли значительных размеров. На момент приема пищи возникает ощущения инородного тела за грудиной. Это связанно с тем, что пищевой комок с трудом продвигается по пищеводу.
Рвота представлена только что съеденной пищей. Может отмечаться примесь крови. Это говорит, о наличии опухоли значительных размеров. На момент приема пищи возникает ощущения инородного тела за грудиной. Это связанно с тем, что пищевой комок с трудом продвигается по пищеводу.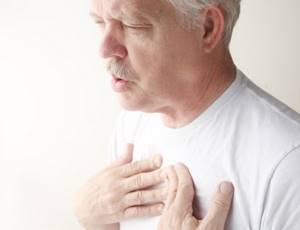


 Лейомиома пищевода
Лейомиома пищевода 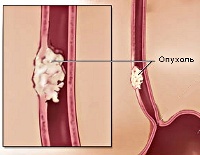 Лейомиома пищевода
Лейомиома пищевода