Моноцитарный лейкоз — одна из морфологических разновидностей острого миелоидного лейкоза (ОМЛ), имеющая в классификации этого заболевания пункт М5. Понятие «ОМЛ» включает в себя целую группу злокачественных заболеваний тканей, ответственных за образование крови, при этом клон опухолевой клетки экспансирует как кроветворные органы (красный костный мозг (ККМ), селезёнку, печень), так и некроветворные органы, например, почки, головной мозг, лимфатические узлы. Состав крови также становится патологическим.
Источником клонов аномальных клеток может быть любая разновидность клеток-предшественниц кроветворения (гемопоэза), например, предшественниц эритроцитов, гранулоцитов, тромбоцитов. В случае моноцитарного лейкоза — это предшественницы моноцитов, клеток из ряда крупных зрелых агранулярных лейкоцитов.
Главная роль моноцитов в организме — активный фагоцитоз в периферической крови и тканях.
Моноциты способны поглощать бактериальные и вирусные молекулы, частицы опухолевых и погибающих тканей, они образуют ряд иммунных факторов (интерферон, интерлейкин-1, ФНО), участвуют в специфическом иммунном ответе.
Циркуляция моноцитов в кровотоке составляет 48-72 часа, после чего одна часть из них погибает, а другая часть превращается в тканевые формы — макрофаги, выполняющие функции фагоцитоза в различных органах, например, в кишечнике, лёгких, печени, селезёнке.
Нормальные показатели моноцитов в кровотоке: 3-11% от общего количества лейкоцитов. При микроскопии материала красного костного мозга с подсчётом отдельных видов клеток (миелограмма) в норме у взрослого человека выявляется от 0,25 до 2% предшественниц моноцитов. У детей от 1 до 3 лет этот показатель ниже 0,2%, он может достигать 0%, и это считается нормой.
Классификация моноцитарного лейкоза
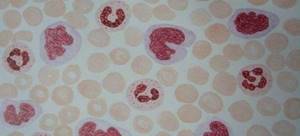
Бластные клетки в мазке крови
- Существует морфологическая классификация ОМЛ, в ней происходит разделение заболевания по клеткам-предшественницам опухоли.
- Пункт «М5» в классификации соответствует острому монобластному и острому моноцитарному лейкозу.
- В этом пункте содержится ещё два варианта:
- М5а: содержание монобластов в ККМ более 80%;
- М5b: содержание монобластов, промоноцитов и моноцитов в ККМ более 80%.
Пункт «М4» соответствует смешанному варианту — острому миеломоноцитарному лейкозу.
При этом в результате диагностики заболевания можно выявить как патологический прирост клеток-предшественниц моноцитов, так и прирост юных гранулоцитов, клеток, которые в периферической крови станут нейтрофилами, эозинофилами и базофилами. Моноцитарный компонент в ККМ при этой форме лейкоза колеблется в пределах 20-80%.
Причины
Негативное влияние оказывают цитостатические препараты
Как и при любой другой опухоли, внимание исследователей, как правило, сосредоточено на поиске и изучении различных мутаций, приводящих к образованию атипичных клеток гемопоэза.
Мутации могут иметь форму транслокаций, делеций, вставок, точечных изменений генов, при этом некоторые хромосомы видоизменяются.
В случае возникновения моноцитарного лейкоза отмечено нарушение нормальной структуры хромосом 9, 11, 22 и 23.
Также к опухолевому перерождению клеток предрасполагают следующие факторы:
- наличие врождённых и наследственных синдромов и заболеваний (синдром Дауна, анемия Фанкони, нейрофиброматоз 2 типа, врождённая нейтропения, тромбоцитопения и тромбоцитопатия);
- воздействие на организм ионизирующего и радиомагнитного излучения, химических веществ (нитраты, бензол, индол, пестициды, гербициды, смолы);
- длительное лечение некоторыми лекарствами (тетрациклины, цитостатические препараты, НПВС);
- наличие в организме некоторых долго живущих вирусов (например, вируса герпеса).
Симптомы заболевания
Чрезмерная усталость — неспецифический признак заболевания
Клиническая картина заболевания обусловлена тремя факторами:
- токсическим действием опухоли на организм;
- массивным ростом опухоли в различных органах;
- вытеснением опухолью ККМ других созревающих клеток (будущих эритроцитов, гранулоцитов, тромбоцитов), в результате чего наблюдается дефицит выполняемых ими функций.
Первый фактор проявляется симптомами интоксикации: вялость, слабость, утомляемость, плохой аппетит, тревожный сон, повышенная потливость, субфебрильная волнообразно меняющаяся температура тела, уменьшение веса.
Второй фактор характеризуется гиперпластическими процессами в органах, при этом, как правило, возникает:
- увеличение лимфатических узлов, селезёнки, печени, что может вызывать ощущение дискомфорта или явной болезненности;
- гипертрофия нёбных миндалин, дёсен, частые стоматиты и ангины, особенно у детей;
- гиперплазия костного мозга, что вызывает сильные боли в костях, особенно плоских (кости черепа, таза, грудина, рёбра) и в суставах, прикосновения к ним тоже болезненные;
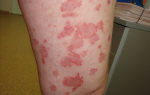
- гиперпластический процесс в коже.
Пациентов может беспокоить одышка
Третий фактор клинически проявляется тремя группами симптомов:
- астения, бледность, одышка, сердечные шумы, что указывает на анемию;
- дёсневые, носовые, маточные кровотечения, петехии на коже, гематомы, что указывает на недостаток тромбоцитов с развитием геморрагического синдрома;
- склонность к частому возникновению тяжело протекающих инфекционных процессов (ОРЗ, ангина, пневмония, цистит, пиелонефрит и т.д.), что указывает на нейтропению и явления вторичного иммунодефицита.
Отдельно следует выделить клинику нейролейкоза, поражения нервной системы опухолевыми клетками. Заболевание может принимать форму энцефалита и менингита.
Обычно больного беспокоит сильная головная боль, особенно при воздействии световых, звуковых, тактильных раздражителей, но иногда боль становится персистирующей, она постепенно нарастает, принимая давящий или распирающий характер.
Также больные с нейролейкозом могут жаловаться на ухудшение зрения, слуха, вкусовых ощущений, у части из них возникают расстройства глотания и речи, судороги, ригидность мышц шеи, патологические рефлексы. Может наблюдаться нарушение психики: высокая возбудимость, агрессия, капризность, подавленность.
Диагностика
Комплексная диагностика позволяет выставить верный диагноз
- Клинические проявления, позволяющие заподозрить это заболевание.
- Лабораторная диагностика:
- в общем анализе крови отмечают явление анемии (уменьшение гемоглобина, эритроцитов), уменьшение числа тромбоцитов, гранулоцитов, увеличение СОЭ и количества моноцитов, возможно появление их юных форм — монобластов;
- в биохимическом анализе крови — увеличение ЛДГ, щелочной фосфатазы, иногда креатинина, АСТ и АЛТ, уменьшение альбумина, глюкозы;
- в общем анализе мочи возможно появление белка, бактерий;
- в спинномозговой жидкости при нейролейкозе отмечают высокий цитоз опухолевых клеток, находят большое количество моноцитов, монобластов.
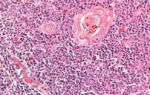
- Трепанобиопсия. Это обязательное исследование, позволяющее оценить миелограмму (количественный клеточный состав ККМ), выявить явное увеличение предшественников моноцитов и подавление других ростков кроветворения. ККМ берут специальным инструментом из плоских костей, чаще — из крыльев подвздошных костей таза.
- Цитохимическое исследование клеток ККМ: оцениваются реакции на некоторые химические вещества и ферменты (например, миелопероксидазу).
- Иммунофенотипическое исследование клеток ККМ: оцениваются специфические маркеры опухолевых клеток.
- Хромосомный анализ и молекулярно-генетическое исследование клеток ККМ.
Неотъемлемый этап диагностики — пункция костного мозга
Лечение
Лечение осуществляется в несколько этапов
Как и при любом другом онкологическом заболевании, в случае моноцитарного лейкоза показана длительная полихимиотерапия.
Лечение проводится исключительно в отделении гематологии врачом гематологом после тщательного изучения результатов полученных анализов, так как морфологическая, цитохимическая и иммунофенотипическая характеристика клеток опухоли имеет важное значение в выборе препаратов для предстоящей химиотерапии.
Лечение состоит из этапов:
- Индукция ремиссии.
- Консолидация ремиссии.
- Поддерживающая терапия.
Лечение может занять месяцы и даже годы, поэтому ждать моментальных результатов от химиотерапии не стоит. Наиболее часто применяемые лекарства: метотрексат, 6-меркаптопурин, блеомицин, циклофосфан, винбластин, доксорубицин, этопозид.
Не обойтись без сопроводительной терапии
Больным требуется и сопроводительная терапия:
- препараты, уменьшающие тошноту от цитостатиков;
- антибиотики в случае тяжёлой нейтропении и при высоких рисках инфицирования;
- гемостатические препараты при сильной кровоточивости, часто используется переливание компонентов крови;
- ростовые факторы для стимуляции роста угнетённых колоний клеток ККМ;
- инфузионная терапия;
- санитарный режим, стерильность, режим труда и отдыха.
Современным методом лечения является трансплантация костного мозга, её часто проводят детям как дополнительную меру совместно с химиотерапией.
Профилактика
Планирование беременности — важная составляющая профилактики
- Планирование беременности, особенно при наличии семейных заболеваний в последних 3-5 поколениях родственников. Скрининг на наследственные болезни и инфекции.
- Избегать действие радиации, химикатов, токсинов.
- Осторожное применение лекарственных средств.
Осложнения и последствия
Заболевание часто сопровождается осложнениями
Осложнения:
- тяжёлый инфекционный процесс;
- тяжёлое кровотечение;
- анемическая кома;
- повреждение нервной системы.
До 27% случаев лейкозов заканчиваются полным излечением пациента без явных признаков перенесённого заболевания. В 30-35% случаев наблюдается инвалидизация больного, возможно рецидивирование заболевания. Около трети больных погибает от осложнений лейкоза.
Источник: https://gidanaliz.ru/bolezn/lejkoz/monocitarnyj-lejkoz.html
Моноцитарный лейкоз: особенности заболевания, лечение
- Дополнительное образование:
- «Гематология»
- Российская Медицинская Академия Последипломного Образования
- Контакты: ivanova@cardioplanet.ru
Моноцитарный лейкоз – одна из разновидностей лейкемии. Патологии характерно изменение состава крови. Причем количество моноцитов увеличивается при неизменном уровне лейкоцитов. Хроническая форма заболевания чаще диагностируется у пожилых пациентов. Если в крови и костном мозге повышено еще и содержание миелоцитов, речь идет о миеломоноцитарном лейкозе – варианте моноцитарного. Симптоматика заболеваний схожа.
Суть и классификация патологии
В основе развития лейкоза лежит выход в русло крови большого числа незрелых клеток, не способных выполнять свойственные им функции. В результате защита организма дает сбои, иммунная система ослабевает.
Возрастающая концентрация измененных клеток угнетает производство тромбоцитов и эритроцитов, число которых со временем критически понижается.
При отсутствии адекватной терапии процесс усугубляется, провоцируя развитие анемии, инфекционных поражений и геморрагий.
Миеломоноцитарный лейкоз, как и моноцитарный, развивается поэтапно:
- на начальной фазе проявляется заторможенность процессов кроветворения. Это так называемая первая атака, которой присуща некоторая выраженность симптоматики;
- на стадии ремиссии показатели пункции костного мозга близки к норме;
- фаза неполной ремиссии при интенсивной терапии отражает наступление определенного улучшения;
- терминальный этап – признак бесполезности консервативной терапии. Опухолевые образования разрастаются, наблюдаются признаки анемии, тромбоцитопении.
В соответствии с МКБ-10 моноцитарный лейкоз делят на несколько типов:
- менее 5% бластов в крови, менее 10% в костном мозге;
- 5-20% бластов в крови, 10-20% в костном мозге;
- с эозинофилией (превышение нормы эозинофилов в крови);
- Ювенильный;
- Другой;
- Неуточненный.
Хронический моноцитарный лейкоз долгое время протекает бессимптомно, при этом клетки крови созревают частично. Стремительно увеличивающие численность очень незрелые бласты – признак острого лейкоза. Ювенальная форма патологии наблюдается довольно редко – у детей до четырех лет. Иногда диагностируется острый миеломоноцитарный лейкоз с эозинофилией.
Хронический моноцитарный лейкоз встречается значительно чаще, чем диагностируется.
Причины развития заболевания
Патологически измененный состав крови не позволяет органам получать в достаточном количестве необходимые питательные вещества и кислород, это вызывает системные расстройства организма. Изначально развитие моноцитарного лейкоза провоцируют:
- генетическая предрасположенность;
- радиоактивное облучение;
- низкий иммунитет;
- вирусные агенты (Эпштейна-Барра, ВИЧ);
- хромосомные аномалии (синдромы Дауна, Блума-Торре-Махачека, анемия Фанкони);
- интоксикация канцерогенами;
- последствия химиотерапии;
- вредные условия труда;
- неблагоприятная экология;
- курение.
Хронический миеломоноцитарный лейкоз (ХММЛ) чаще диагностируют у мужчин после 60 лет. Высока вероятность развития ювенальной формы заболевания у детей с нейрофиброматозом 1 типа. К причинам прогрессирования патологии относят и измененную структуру гена ТЕТ2 (продуцирует белок, контролирующий количество вырабатываемых стволовыми клетками моноцитов).
Доброкачественный хронический моноцитарный лейкоз в специальной терапии долгое время не нуждается.
Меры диагностики
После анализа анамнеза и физикального осмотра (ротовая полость, глаза, селезенка, печень) проводят лабораторные исследования крови:
- клинический и биохимический анализы;
- цитохимию (оценка химической природы клеток);
- проточную цитометрию (анализ дисперсных сред);
- иммуногистохимию (микроскопия тканей);
- цитогенетический тест (микроскопия хромосом);
- флуоресцентную гибридизацию (изучение генетического материала);
- ПЦР-диагностику (молекулярно-генетический анализ);
- визуальные методы (УЗИ, рентгенография, МРТ, ПЭТ).
Диагноз подтверждают проведением биопсии и аспирации костного мозга. Впервые обнаруженный хронический моноцитарный лейкоз необходимо дифференцировать от инфекционного мононуклеоза.
Симптоматика и терапия
Развитие моноцитарной лейкемии сопровождается симптомами, характерными для иных патологий:
- слабость;
- бледность;
- головокружение;
- плохой аппетит;
- потеря веса;
- рвотные рефлексы;
- увеличение объемов печени и селезенки;
- геморрагии (в том числе внутренние);
- восприимчивость к инфекционным заболеваниям;
- лихорадка;
- хрупкость костей.
На поздних этапах развития патологии наблюдаются анемии, тахикардии, нарушение зрения, поражения мозга, половая дисфункция. Проявления зависят от вида моноцитарного лейкоза.
Особенности разных видов заболевания
| Острый | Выраженная анемия, тромбоцитопения, склонность к вирусным инфекциям, резистентным к терапии. Поражения десен, кожи, печени, селезенки | Основное средство – цитостатики. Если патология осложнена нейролейкемическими процессами, лекарственные препараты вводят в спинномозговую жидкость. При определенных обстоятельствах показана трансплантация стволовых клеток. Решение о проведении операции принимает специалист, исходя из эффективности химиотерапии, цитогенетических особенностей течения болезни, состояния пациента и наличия донора |
| Хронический | Боли в груди, костях, животе. Небольшое набухание лимфоузлов. Потеря веса, потливость, гипертермия. Головокружения, предобморочные состояния, шум в ушах, учащенное биение сердца, одышка при небольшой физической активности. Кровоизлияния, кровотечения из носа и десен. Восприимчивость к вирусным инфекциям | Достичь полной ремиссии позволяет только пересадка костного мозга (при наличии оптимального донора). Другие методы лечения используют при невозможности пересадки. Изначально ведется врачебное наблюдение, если требуется – терапия инфекционных заболеваний (антибиотики). В дальнейшем показана химиотерапия (комбинация цитостатиков), внутривенное введение антител к бластам. При невозможности применения химиопрепаратов проводят лучевую терапию. При геморрагиях используют гемостатические средства, при ощутимом понижении уровня тромбоцитов на фоне кровотечений – переливание тромбоцитарной массы, при значительном поражении крови – дезинтоксикационные препараты, при угрозе жизни – трансфузию эритроцитарной массы |
| Ювенильный | Дефицит массы тела, отставание в физическом развитии, анемия (бледность, слабость, утомляемость). Жар, кровотечения из носа, десен. Предрасположенность к инфекционным болезням, увеличение размеров селезенки, печени, периферических лимфоузлов, сыпь | Единственный эффективный метод – трансплантация костного мозга. Консервативные подходы продолжительной ремиссии не гарантируют. Перед трансплантацией проводят химиотерапию, иногда – спленэктомию. После удаления селезенки назначают антибиотики. В первые месяцы после трансплантации костного мозга высок риск рецидива заболевания. При подобных обстоятельствах проводят повторную пересадку |
Хронический моноцитарный лейкоз, как и острый, во время и после основного лечения нуждается в поддерживающей терапии.
У многих пациентов после применения консервативной терапии отмечается положительная динамика. Спустя пять лет после лечения примерно у трети пациентов исчезают все клинические признаки заболевания. При пересадке стволовых клеток эффективность лечения возрастает вдвое.
Источник: https://CardioPlanet.ru/zabolevaniya/krov/monotsitarnyj-lejkoz
Хронический миеломоноцитарный лейкоз (ювенильный): симптомы, причины возникновения, лечение, прогноз
Хронический миеломоноцитарный лейкоз – это злокачественное онкологическое заболевание крови, которое всё чаще диагностируется у лиц разных возрастных категорий и, по некоторым данным, его доля составляет около 30% от всех миелодиспластических синдромов. При наличии данной патологии в крови наблюдается явное количественное изменение определенных показателей: увеличивается число моноцитов и миелоцитов.
О патологии
Хронический (тлеющий) миеломоноцитарный лейкоз входит в группу миелопролиферативных заболеваний. Чаще с хронической формой сталкиваются пожилые люди. Ювенильная форма острого миеломоноцитарного лейкоза наблюдается у детей младшего возраста (приблизительно от года до четырех лет).
Моноциты, как и миелоциты, выполняют важные функции: формируют иммунитет, уничтожают инфекцию и других чужеродных агентов. Повышение их количества в крови свидетельствует о наличии патологического процесса в организме.
https://www.youtube.com/watch?v=9L2fgTdUUSg
Иногда моноциты незначительно повышаются после перенесенной ОРВИ, но абсолютное их повышение – повод для незамедлительного обращения к специалисту. Миелоциты зарождаются и созревают в костном мозге, поэтому их появление в периферической крови – сигнал о наличии проблем со здоровьем, который также не стоит игнорировать.
Выявить лейкоз на начальной стадии бывает крайне сложно, так как основные симптомы заболевания характерны и для других, более распространенных патологий, таких как ОРВИ, грипп и прочие. Какие-либо существенные изменения наблюдаются только в показателях крови.
Причины
Основную причину возникновения конкретно этой формы лейкоза и лейкозов установить не удалось, но существует ряд факторов, которые могут влиять на здоровье человека и теоретически приводить к данной опасной болезни.
Вирусы
Некоторые вирусы (паповавирусы и др.), попадая в организм, способны спровоцировать развитие онкологических заболеваний.
Поэтому одной из главнейших теорий о причинах развития лейкозов является «теория онкогенов», согласно которой в организме человека или животного присутствует онкогенный вирус, но находится в «спящем» состоянии.
Он дает о себе знать только тогда, когда человек наиболее уязвим: ослаблен иммунитет, его окружает большое количество негативных факторов (канцерогенов), находится в состоянии депрессии.
Наследственный фактор
Основная причина развития миеломоноцитарного лейкоза и других лейкозов у детей. Риск обнаружения данной патологии у ребенка, у которого в семье (особенно если у одного из родителей) обнаружен лейкоз, в разы выше, чем у других детей.
Также эта агрессивная форма рака может наблюдаться у людей с различными наследственными хромосомными дефектами и при наличии патологий связанных с дефектами в работе иммунной системы.
Лучевое и химическое воздействие
Оно оказывает не последнее влияние на развитие лейкозов. Необходимо беречь организм и внимательно прислушиваться к рекомендациям специалистов:
- не заниматься самолечением (бесконтрольный прием лекарственных препаратов, в особенности антибиотиков, может привести к необратимым процессам в организме);
- не находиться в летний период длительное время под солнцем и носить головные уборы;
- тщательно подбирать бытовую химию;
- качественно питаться.
Причин развития лейкозов множество. В некоторых случаях они зависят от действий человека и бережного отношения к своему здоровью, в некоторых – не зависят (ювенильный острый миеломоноцитарный лейкоз).
Симптомы
Что касается ювенильного миеломоноцитарного (моноцитарного) лейкоза, он отличается от других видов и форм тем, что не разделяется на стадии и очень быстро прогрессирует. Поэтому родителям всегда нужно внимательно относиться к здоровью ребенка и вовремя обратить внимание на такие симптомы:
- повышенная утомляемость и бледность (провоцирует анемия);
- повышенная кровоточивость (возникает на фоне тромбоцитопении);
- сыпь;
- несоответствие нормам набора веса по возрасту;
- наличие некоторых симптомов, характерных для ОРВИ и гриппа (желательно сдавать ОАК).
Хронический миеломоноцитарный лейкоз протекает в несколько стадий, при каждой из которых наблюдается ухудшение общего состояния больного. Если были замечены определенные неблагоприятные симптомы, нельзя их игнорировать.
Перечень проявлений лейкозов (в том числе и хронического миеломоноцитарного):
- постоянная усталость, отсутствие жизненных сил;
- частые инфекционные процессы в организме;
- гипертермия;
- гипергидроз в ночное время;
- кровоточивость десен;
- увеличение печени и селезенки;
- появление сыпи (геморрагической);
- увеличение лимфоузлов;
- резкая потеря веса.
Важно! При возникновении вышеперечисленных симптомов не стоит откладывать визит к врачу.
Диагностика
О наличии любого рода проблем со здоровьем, в первую очередь поможет узнать общий анализ крови. При миеломоноцитарном лейкозе в результатах отмечается моноцитоз, в некоторых случаях характерна эозинофилия и базофилия.
Также для выявления изменений в костном мозге может быть назначена биопсия (трепанобиопсия или аспирационная биопсия). Важность такого метода заключается в том, что благодаря ему возможно поставить правильный диагноз (исключить или подтвердить наличие онкологического процесса), выявить патологию на ранней стадии. Процедура проводится под наркозом или анестезией (местной).
Актуальны при лейкозах цитогенетический и молекулярно-генетический методы диагностики. Данные методы помогают выявить нарушения в хромосомах, подтверждает или опровергает влияние наследственного фактора на возникновение и развитие лейкоза.
Чтобы поставить точный диагноз, необходимо в обязательном порядке провести дифференциальную диагностику и исключить наличие любых инфекций, болезней ЖКТ, саркоидоза, системного васкулита и других патологий. Для этого потребуется проведения дополнительных диагностических мероприятий: УЗИ, МРТ, ЭКГ, рентгенографию, сдать общий анализ мочи и прочие.
Лечение
Лечение хронического миеломоноцитарного лейкоза – сложный и длительный процесс, успешность которого зависит от множества факторов: возраста пациента, стадии болезни, сопутствующих патологий и др.
В первую очередь больной должен осознать, что организму понадобится много сил для борьбы с лейкозом, поэтому очень важно в этот период вести здоровый образ жизни. Прогулки, правильное питание, отказ от вредных привычек – первый шаг на данном пути.
Основное лечение включает в себя применение химиотерапии и (или) трансплантации костного мозга. Химиотерапию проводят в 2 этапа. На первом этапе пытаются вызвать ремиссию, а на втором – закрепить результат. Трансплантация осуществляется после того, как удается подобрать донора, что может занять немало времени.
Также, если у больного увеличилась селезенка, врач назначает лучевую терапию. В случае нарушения свертываемости, понадобится компенсация (переливание) эритроцитарной массы.
Осложнения
В период прохождения лечения у больного могут возникнуть следующие осложнения, связанные с применением сильнодействующих лекарственных средств:
- интоксикация;
- выпадение волос;
- нарушения в работе ЖКТ.
Опасные состояние в процессе терапии – ретиноидный (синдром ретиноевой кислоты) и ДВС-синдромы. Для нормализации состояния при ДВС-синдроме необходимо осуществить такие лечебные действия: переливание эритроцитов (эритроцитарной массы), нормализация свертывания крови и кровотока.
Без лечения наступает летальный исход. Ретиноидного синдрома следует опасаться не меньше, так как он также может привести к летальному исходу или спровоцировать множество опасных для жизни осложнений.
Выживаемость
Прогноз при хронических лейкозах будет благоприятным, если своевременно выявить патологию и начать лечение. Болезнь, диагностированная на прогрессирующей стадии, сложнее поддается лечению и около 10-15% процентов больных погибают в течение ближайших трех лет.
Эффективность терапии зависит от многих факторов:
- возраста;
- реакции на назначенную терапию;
- стадии лейкоза и др.
Также очень важно найти опытного и грамотного специалиста (клинику), который назначит правильное лечение и будет готов справиться с посильными трудностями, возникающими в процессе терапии.
Не стоит забывать о профилактических осмотрах. Они помогут выявить патологию на ранней стадии, когда еще симптомы неярко выражены, и повысят шансы побороть болезнь.
Источник: https://onkologia.ru/onkogematologiya/hronicheskiy-mielomonotsitarniy-leykoz/
Причины и лечение моноцитарного лейкоза
Возникает моноцитарный лейкоз в результате воздействия на организм человека различных канцерогенных факторов в сочетании с отягощенной по этому заболеванию наследственностью или недостаточностью иммунной противоопухолевой защиты.
При этом у пациента возникают слабость, кровотечения, частые инфекции и изменения в формуле крови с появлением бластных клеток.
Для подтверждения диагноза проводят лабораторные исследования, а лечение заключается в пересадке костного мозга с предварительным его уничтожением.
Больным требуется постоянное переливание крови.
Причины развития
Спровоцировать возникновение моноцитарного лейкоза может воздействие на организм человека таких факторов:
- генетическая предрасположенность;
- облучение радиацией, контакт с канцерогенами, интоксикация;
- персистенция вируса Эпштейна-Барра;
- снижение иммунной защиты;
- вредные привычки, неправильный образ жизни;
- гормональный дисбаланс, хромосомные аномалии;
- бесконтрольный прием медикаментозных препаратов;
- плохая экология, вредные условия труда.
Группы риска:
- возраст, старше 60 лет;
- люди с тяжелыми хроническими патологиями;
- пациенты после химиотерапии;
- люди с генетическими мутациями.
Патология выражается нарушением нормальных процессов в крови: происходит замена клеток моноцитами.
Хронический моноцитарный лейкоцитоз как острый характеризуется представляет собой нарушение созревания бластных клеток в крови и замещение нормальных клеточных элементов крови моноцитами.
При этом значительно уменьшается количество всех клеток, в частности эритроцитов и тромбоцитов, с неуклонным ростом количества моноцитарных единиц.
У пожилых людей наблюдается хронический лейкоз, а дети страдают от острой формы болезни.
Источник: https://InfoOnkolog.ru/tipy/lk/monotsitarnyy-leykoz.html
Миеломоноцитарный лейкоз (ММЛ) — симптомы, лечение и прогноз жизни при острой, хронической и ювенальной формах
Онкологическая патология зарождается в кроветворных тканях.
Механизм возникновения опасной болезни характеризуется несколькими последовательными этапами:
- Под воздействием негативных факторов происходит поломка (мутация) клетки-предшественницы кровяных телец.
- Потеряв способность к созреванию, она начинает безостановочно производить свои клоны, с самого начала наделённые аномальными чертами.
- В короткие сроки кроветворные ткани костного мозга заполняются чрезмерным количеством мутировавших бластных клеток, которые поступают в кровяное русло и вытесняют из него здоровые элементы.
В результате этого процесса в кровотоке скапливается большое количество недозрелых, неспособных к нормальному функционированию кровяных телец.
Они разносятся по всем внутренним органам и прорастают в них, образуя вторичные злокачественные очаги.
Ещё одной особенностью онкологии кроветворных тканей является то, что острый миеломоноцитарный лейкоз, зарождающийся из-за малигнизации незрелых бластов, никогда не преобразуется в хронический.
Стоит знать! Специфические симптомы патологии начинают появляться только после того, как в кровяное русло поступит большое количество бластов и вытеснит из него основную массу здоровых телец.
Виды и классификация болезни
Согласно МКБ 10 (Международной классификации болезней) моноцитарный лейкоз подразделяют по типу течения на следующие виды:
- острый;
- хронический;
- ювенальный.
Каждая из этих разновидностей характеризуется своими особенностями течения, определённой симптоматикой и прогнозами на выздоровление.
Острая миеломоноцитарная лейкемия
Отличительная черта этой формы онкопатологии кроветворных тканей – высокая скорость прогрессирования процесса малигнизации.
Заболевание характеризуется резким увеличением в кровотоке лейкоцитов, что провоцирует развитие аллергических реакций необычной природы и выраженного иммунодефицита. Острый моноцитарный лейкоз чаше всего встречается у только родившихся детей и малышей до 2 лет.
Данную разновидность недуга легче всего выявить, т. к. негативная специфическая симптоматика появляется практически с самого его зарождения.
Хроническая миеломоноцитарная лейкемия
Онкологический процесс такой формы характеризуется появлением в периферической крови чрезмерного количества миеломонобластов и снижением лейкоцитов, что приводит к нарушению функционирования иммунной системы. Болезнь длительное время протекает бессимптомно, поэтому чаще всего становится случайной находкой.
Стоит сказать, что хронический моноцитарный тип недуга является самым благоприятным. С ним люди могут жить годами, даже не предполагая, что в их организме развивается опасная болезнь. Но возможно это только в том случае, когда на онкобольного не оказывают влияние негативные факторы, провоцирующие активизацию мутации бластов.
Ювенильный тип онкопатологии
Эта разновидность недуга по характеру течения имеет большое сходство с хронической формой. Основным отличием является возрастная категория группы риска – обычно диагностируют ювенильный миеломоноцитарный лейкоз у детей, которым не исполнилось 4 лет, в основном у мальчиков.
При этой разновидности онкологии крови у маленьких пациентов отмечается явное снижение тромбоцитов и эритроцитов, что провоцирует развитие выраженной тромбоцитопении и анемии.
Кроме этого данная разновидность заболевания характеризуется самым тяжёлым течением и требует более агрессивного лечения, чем другие формы патологии.
Причины возникновения
Почему в кроветворных тканях костного мозга зарождается миеломоноцитарный лейкоз, до конца не известно, но учёными, занимающимися изучением онкологических процессов, выделен ряд факторов, способных привести к развитию недуга.
Особое место среди них занимают:
- отрицательная экологическая обстановка, нарушенный радиационный фон и длительная трудовая деятельность на вредных производствах;
- нарушения в функционировании иммунной системы, приводящие к развитию иммуннодефицитного состояния;
- влияние на организм человека вируса Эпштейна-Барра или ВИЧ;
- регулярные стрессы и хроническое переутомление;
- частые курсы химиотерапии.
Также подтверждены генетические причины возникновения миеломоноцитарного лейкоза – у людей, имеющих в семейном анамнезе онкологические патологии крови, данный недуг диагностируется намного чаще, поэтому их принято относить к группе риска и регулярно проводить скрининговую диагностику. Только таким образом можно своевременно выявить начало озлокачествления зарождающихся в костном мозге клеток-предшественниц, поставить правильный диагноз и начать соответствующее лечение.
Стадии патологического процесса
Моноцитарный тип недуга, как и любые другие патологии крови онкологического характера, развивается не одномоментно, а достаточно длительное время.
Существует 4 этапа, через которые проходит злокачественное перерождение бластов:
- Инициация (зарождение или первая атака). Начальный этап развития нарушений в гемопоэзе, возникающий под воздействием какого-либо негативного фактора. На этом этапе в структуре стволовых клеток начинается опухолевая трансформация.
- Промоция. Мутировавшие клетки начинают порождать себе подобные клоны, из-за чего происходит значительное увеличение их численности в костном мозге. На этом же этапе аномальные кровяные тельца начинают активно поступать в кровеносное русло, а болезнь требует начала серьёзного лечения.
- Прогрессия. Онкологический процесс повторно активизируется, появляются одиночные или множественные метастазы. Этот этап считается предпоследним и никогда не заканчивается полным выздоровлением.
- Терминальный (финальная стадия). Клиническая симптоматика на этой стадии миеломоноцитарного лейкоза активно нарастает, и для снижения негативных ощущений пациенту назначают паллиативную терапию. Болезнь, находящаяся на этом этапе, в короткие сроки заканчивается летальным исходом.
Симптомы проявления острой, хронической и ювенильной форм
Среди клинических признаков, которыми сопровождается миеломоноцитарный тип ракового поражения кроветворных структур, длительное время полностью отсутствуют специфические симптомы.
Все негативные проявления этого патологического процесса имеют большое сходство с другими онкопатологиями крови или внутренних органов: постоянные головокружения, непонятная слабость, потеря аппетита, резкое снижение веса вплоть до полного истощения, частые простудные и инфекционные заболевания, регулярный диспепсический синдром.
Такое сходство симптоматики не позволяет своевременно заподозрить миеломоноцитарную разновидность недуга, поэтому гематологи рекомендуют обращать внимание на любые тревожные признаки, способные косвенно свидетельствовать о развитии различных типов опасной патологии:
- Симптомы при моноцитарном лейкозе острой формы обычно напоминают анемический синдром – бледность кожных покровов, быстрая утомляемость, постоянное ощущение необъяснимой слабости, возникающей даже во время отдыха. Из-за развития тромбоцитопении возможны длительные кровотечения и непроизвольное появление на кожных покровах кровоподтёков.
- Симптомы при миеломоноцитарном лейкозе хронической формы не имеют явной выраженности. При этой разновидности заболевания длительное время не происходит нарушения костномозгового кроветворения. На ранней стадии хронической патологии соотношение в периферической крови эритроцитов и лейкоцитов практически полностью соответствует нормальному, поэтому проявления клинической симптоматики возникают достаточно редко. Заподозрить болезнь может только специалист по результатам сданного с другой целью анализа крови.
- Симптомы при моноцитарном лейкозе ювенильной формы, поражающем в основном детей, связаны с появлением значительных изменений в системе гомеостаза (кроветворения) и снижении иммунитета. Чаще всего о зарождении этой разновидности онкопатологии кроветворных органов будут свидетельствовать очень незначительное прибавление ребенка в весе, его бледная кожа, постоянная кровоточивость дёсен, недостаточное возрасту физическое развитие и быстрая утомляемость.
Важно! В связи с тем, что моноцитарный лейкоз у детей зарождается чаще, чем у взрослых, и длительное время протекает без определённой симптоматики, родителям малышей следует быть очень внимательными к любым изменениям в общем состоянии и самочувствии крохи. Только при своевременном выявлении патологического процесса существует реальная возможность добиться наступления длительного периода ремиссии, который вполне вероятно закончится полным выздоровлением маленького пациента.
Дифференциальная диагностика и диагностические критерии ВОЗ
Для того, чтобы с уверенностью поставить опасный для жизни диагноз, гематологу требуются результаты специфических диагностических исследований, указывающие на наличие определённых отклонений.
Основанием для экстренного назначения и проведения диагностических мероприятий служат неожиданно появившиеся симптомы миеломоноцитарного лейкоза.
В первую очередь при выявлении этой опасной болезни пациенту необходимо сдать общий и биохимический анализ крови и полное исследование мочи.
Обязательно назначается лучевая диагностика:
- электрокардиография;
- рентгенография;
- МР или КТ;
- УЗИ.
Предполагает диагностика миеломоноцитарного лейкоза и проведение гистологического исследование кроветворных тканей костного мозга, имеющее высокую диагностическую информативность и позволяющее обнаружить появление нарушений в продуцировании кровяных телец и аномальное изменение их структуры.
Специалист, которым была назначена диагностика недуга, должен учитывать при постановке диагноза все диагностические критерии ВОЗ, соответствующие этому заболеванию:
- количество лейкоцитов превышает 10000/мкл, что указывает на возросший и не отвечающий на терапию лейкоцитоз;
- стойкий, не реагирующий на лечение, тромбоцитоз (количество тромбоцитов в плазме превышает 1 млн/мкл);
- персистирующая, т. е. длительная и не способная исчезнуть самостоятельно, тромбоцитопения (снижение продуцирования тромбоцитов до 100 000/мкл и менее);
- быстро возрастающая спленомегалия (активное увеличение размеров селезёнки).
Это интересно! Если у человека развивается этот тип заболевания, в его моче и плазме крови значительно, иногда в десятки раз, повышается количество лизоцима.
Также от стадии миеломоноцитарного лейкоза зависит картина крови.
Данные клинические признаки позволяют с большой точностью определить этап развития патологического процесса и дифференцировать его с лейкемоидными реакциями и другими онкологическими поражениями костного мозга.
Лечение болезни крови в зависимости от формы
Такой тип онкологии кроветворных органов является одним из самых опасных. К сожалению, в настоящее время полностью излечить эту болезнь невозможно.
Активная противоопухолевая терапия только лишь помогает продлить на определённый срок жизнь пациента с сохранением её качества.
Если в ходе диагностических мероприятий специалисты выявили моноцитарный лейкоз у детей или взрослых пациентов, необходимо начинать экстренную терапию.
На самых ранних стадиях требуется только динамическое наблюдение, а при активации онкологического процесса пациентам назначают более агрессивное лечение.
Все терапевтические мероприятия имеют непосредственную связь с формой протекания заболевания крови:
- Острая. Основой лечебного курса является медикаментозная противоопухолевая терапия (Этопозид, Цитарабин). После достижения стойкой ремиссии пациенту может быть рекомендована пересадка стволовых клеток.
- Хроническая. Терапевтические мероприятия на стадии зарождения патологического процесса бесполезны. Золотым стандартом, по которому проводят лечение хронической онкопатологии кроветворных органов на начальных этапах развития, является динамическое наблюдение. Назначение активной химиотерапии может потребоваться только в том случае, если в клеточных структурах костного мозга активизируются аномальные преобразования.
- Ювенильная. Данная разновидность патологии очень плохо поддаётся противоопухолевой терапии, поэтому для неё не разработан стандартный протокол химии. Если болезнь, протекающую по моноцитарному типу, диагностируют у детей, лечение предпочитают проводить посредством пересадки стволовых клеток от близкого родственника, брата или сестры. Причём пересадка должна произойти в кратчайшие сроки после постановки диагноза.
Какой прогноз при миеломоноцитарном лейкозе острой, хронической и ювенильной форм?
При диагностировании данного заболевания, необходимо в экстренном порядке начинать его терапию. Если по каким-либо причинам лечебный курс будет отложен, болезнь начинает активно прогрессировать, и приводит к необратимым изменениям в кроветворных органах.
При постановке такого диагноза прогноз будет иметь непосредственную зависимость от разновидности недуга и его стадии:
- Прогноз при остром миеломоноцитарном лейкозе зависит от нескольких факторов: возрастная категория больного (у детей шансы на жизнь значительно выше, чем у взрослых), разновидность бластов, подвергшихся аномальному преображению, стадия, на которой был выявлен недуг, правильность назначения лечебного курса и другие.
- Прогноз жизни при хронической разновидности недуга считается самым лучшим, т. к. данная разновидность заболевания прогрессирует очень медленно. До 5 лет после выявления болезни доживает более чем 90% пациентов. Зачастую, при проведении постоянного динамического наблюдения и адекватных курсов терапии, сроки жизни пациентов увеличиваются до 10-15 лет.
- Ювенильный тип недуга по прогностическим данным является самой опасной и трудноизлечимой формой патологии. Медиана выживаемости зависит от того, была ли проведена пересадка костного мозга. Без трансплантации стволовых клеток сроки жизни пациента не превышают года.
Источник: http://onkolog-24.ru/mielomonocitarnyj-lejkoz-mml-simptomy-lechenie-i-prognoz-zhizni-pri-ostroj-xronicheskoj-i-yuvenalnoj-formax.html