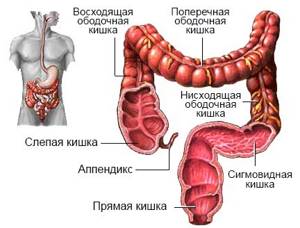
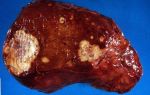
Колоректальный рак – это злокачественное новообразование в стенке толстой кишки.
Опасность патологии в том, что она долгое время развивается бессимптомно, пациент не обращает внимания на первичные признаки.
Однако заболевание продолжает прогрессировать, появляются осложнения, которые значительно ухудшают прогноз для пациента. Поэтому при наличии колоректального рака так важно своевременно провести диагностику.
Симптомы колоректального рака
Ранние симптомы
- общая слабость;
- повышенная утомляемость;
- наличие неприятного привкуса во рту, появление отрыжки кислым;
- тошнота, рвота, не приносящая облегчения;
- вздутие живота, метеоризм;
- ощущение тяжести в области эпигастрия;
- тянущие боли в животе, часто локализующиеся в левой части живота.
Дальнейшее развитие симптоматики
- частичная, а затем и полная кишечная непроходимость;
- острые боли, возникающие резко и имеющие схваткообразный характер;
- постоянные нарушения перистальтики – чередование запоров и диареи;
- выраженная интоксикация – слабость, утомляемость, повышение температуры;
- выделение крови в начале дефекации;
- ощущение неполного опорожнения кишечника;
- снижение массы тела пациента;
- анемия;
- сухость слизистых глаз, рта, носа;
- повышенная потливость;
- боли при дефекации;
- иммунодефицитное состояние, которое сопровождается частыми инфекциями;
- сохраняется тошнота и рвота, потеря аппетита.
Причины и факторы риска
- наследственная предрасположенность;
- воспалительные патологии толстого кишечника (неспецифический язвенный колит, болезнь Крона);
- пожилой возраст;
- особенности питания (постоянное употребление жирных продуктов, животного белка, недостаточное количество клетчатки в меню);
- употребление алкогольных напитков, курение;
- наличие полипов кишечника;
- недостаточная физическая активность;
- ожирение;
- сахарный диабет;
- кальциевая недостаточность в питании;
- вторичный или первичный иммунодефицит;
- гиповитаминозные состояния;
- прием некоторых лекарств.
Стадии рака
- Стадия I. Характеризуется возникновением первичной опухоли, которая распространяется на глубину слизистой и подслизистой оболочки толстого кишечника.
- Стадия IIa. Опухоль распространяется глубже, но не прорастает всю стенку кишечника. Образование перекрывает не более половины полости органа. При этом не обнаруживается распространения в другие органы, в том числе в лимфатические узлы.
- Стадия IIb. Отличается от предыдущей стадии глубиной распространения – опухоль прорастает всю стенку кишечника, но при этом не выходит в полость органа более чем на половину поперечника и не дает метастазов в лимфатические узлы.
- Стадия IIIa. Новообразование распространяется на всю глубину стенки кишечника, закрывает более половины просвет, но не переходит на лимфатические узлы.
- Стадия IIIb. Опухолевый очаг прорастает всю стенку органа, значительно перекрывает его полость и распространяется в ближайшие лимфоузлы.
- Стадия IV. Опухоль значительно разрастается, может распространяться в соседние органы или отдавать гематогенные метастазы в отдаленные ткани.
Диагностика
- Анализ клинико-анамнестических данных. О наличии рака может свидетельствовать длительное вялое течение заболевания, характерные кишечные симптомы, наличие астенизации пациента (слабость, вялость, субфебрильная лихорадка), а также снижение массы тела (признак кахексии).
- Пальцевое ректальное исследование. Считается первичным методом диагностики. С помощью ректального исследования можно обнаружить только образования, расположенные в области анального канала.
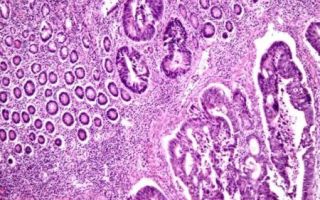
- Колоноскопия. Основной метод диагностики колоректального рака. Методика может применяться и в качестве скрининга – профилактического обследования пациентов группы риска (пожилых людей старше 50 лет). Исследование предполагает введение в пищеварительную систему пациента через анальное отверстие специального эндоскопа, с помощью которого можно осмотреть стенку кишечника и обнаружить патологическое образование. В ходе диагностики из подозрительной опухоли обязательно берется фрагмент ткани.
- Гистологическое исследование. Полученный при колоноскопии биоптат отправляется в лабораторию для определения его клеточного состава. Анализ морфологии ткани позволяет дифференцировать злокачественное новообразование от доброкачественных полипов. Проведение гистологического исследования является обязательным компонентом диагностики, без которого невозможно подтвердить диагноз колоректального рака.
- Ирригоскопия. Методика представляет собой «запасной» метод диагностики, который применяется при наличии противопоказаний к колоноскопии. Она относится к рентгеноконтрастным исследованиям. По информативности ирригоскопия значительно ниже, чем эндоскопическая диагностика.
- Исследование кала. При анализе копрограммы можно обнаружить скрытую кровь в кале, которая свидетельствует о наличии повреждения стенки кишечника, характерного для колоректального рака. Однако такой признак не является специфическим для новообразования, он может появляться и при других патологиях пищеварительной системы.
- Дополнительные исследования. После обнаружения очага рака пациента в обязательном порядке обследуют на наличие метастазов опухоли в других органов. С этой целью проводится комплекс исследований, который включает УЗИ, КТ или МРТ брюшной полости, рентгенографическое исследование грудной клетки, урографию, цистоскопию. Объем обследования пациента зависит от наличия симптомов повреждения тех или иных органов, которые появляются на поздних стадиях заболевания.
- Общий и биохимический анализ крови. Лабораторные исследования являются рутинными методиками, которые необходимы для оценки общего состояния пациента. При колоректальном раке в общем анализе обычно определяется выраженная анемия, а в биохимическом – снижение функциональной активности печени.
Лечение
Основными методами борьбы с раком являются химиотерапия, лучевая терапия и хирургическое вмешательство. Консервативными методами избавиться от заболевания невозможно.
Хирургическая терапия
В большинстве случаев при колоректальном раке прибегают к хирургическому вмешательству. Объем операции зависит от стадии развития рака:
- На ранних стадиях заболевания, когда оно имеется четко локализованный характер, удаляется только пораженный фрагмент кишечника с окружающей его клетчаткой и регионарными лимфатическими узлами.
- Распространенная опухоль нижнего отдела требует более радикального вмешательства. Проводится удаление прямой кишки вместе с сфинктером. На переднюю брюшную стенку накладывается сигмостома – прямое сообщение сигмовидной кишки с поверхностью кожи. В дальнейшем каловые массы будут удаляться через эту стому.
- В некоторых случаях может быть проведена более щадящая операция – сфинктеросохраняющая резекция. В ходе нее удаляется только прямая кишка, сфинктер остается на месте, и к нему подшивается низведенная сигмовидная кишка. Такая операция более удобна для пациента в дальнейшем, однако не всегда анатомическое строение позволяет подвести вышележащий отдел без натяжения ткани.
- Если рак находится на последних стадиях и осложняется кишечной непроходимостью, операция проводится в несколько этапов. Первоначально необходимо восстановить движение пищевых масс по кишечнику, для чего пациенту накладывается колостома – соустье между ободочной кишкой и поверхностью кожи. Через некоторое время проводится операция по удалению новообразования способом, описанным выше.
Химиотерапия и лучевая терапия
Дополнительное лечение
Пациенту обязательно проводится симптоматическое лечение, которое направлено на снятие клинических проявлений заболевания. На опухоль эти лекарства никак не влияют, поэтому заменить этиологическое лечение ими невозможно.
В данную группу входят:
- анальгетики – для купирования болей;
- противорвотные средства;
- препараты железа при анемии;
- иммуностимуляторы.
Особенности диеты
Во время лечения от рака пациент должен значительно скорректировать свой образ жизни, в том числе и питание. Правильное питания – это дополнительный положительный фактор, который поможет поддерживать нормальное состояние пациента при прохождении терапии.
| Рекомендуемые продукты | Нерекомендуемые продукты |
Отдельно стоит отметить антиканцерогенные продукты, которые рекомендуется ввести в рацион:
|
|
Прогноз для жизни
Прогноз жизни для пациента зависит от того, насколько рано была диагностирована опухоль.
- На I и II стадии заболевания после адекватного лечения выздоравливают 80-90% пациентов, при этом вероятность ремиссии заболевания практически отсутствует. При прогрессировании патологии прогноз ухудшается.
- На III стадии только 50% больных выздоравливает.
- IV стадия характеризуется появлением тяжелых осложнений и активного метастазирования опухоли. Это считается фатальным для пациента и почти всегда приводит к летальному исходу.
Профилактика
Специфическая профилактика заболевания на данный момент не разработана. В качестве неспецифической профилактики колоректального рака рекомендуется:
- правильно питаться, соблюдать режим приемов пищи, отказаться от вредных блюд, полуфабрикатов, фастфуда;
- включать в рацион больше продуктов, содержащих много клетчатки;
- отказаться от употребления алкоголя, бросить курить;
- регулярно проходить осмотр у гастроэнтеролога после достижения 50 лет;
- удалять доброкачественные полипы толстого кишечника, так как они могут переродиться в злокачественную опухоль.
Источник: https://ProKishechnik.info/zabolevaniya/kolorektalnyj-rak.html
Особенности возникновения колоректального рака, симптомы первой стадии, методы лечения, диагностики и профилактики
Колоректальный рак (синоним: колоректальная карцинома, рак кишечника) – злокачественное новообразование толстого кишечника. В международной классификации болезней 10-го пересмотра колоректальная карцинома (КК) обозначается кодом C18. В статье мы разберем колоректальный рак, первая стадия, симптомы и лечение.
Рак
Внимание! При появлении подозрения на рак кишечника необходимо обратиться к врачу. Своевременная диагностика и лечение заболевания увеличивают шансы на выздоровление.
Что вызывает рак?
Переваривание пищи в пищеварительном тракте человека начинается в ротовой полости. Желудок смешивает пережеванную пищу с желудочным соком и пропускает пищу небольшими порциями в тонкую кишку. Печень и поджелудочная железа обеспечивают ЖКТ необходимыми ферментами, метаболическими гормонами и сигнальными веществами, которые ускоряют процессы пищеварения.
В тонком кишечнике происходит фактическое пищеварение: оттуда большинство питательных веществ проникает в организм. На данный момент неизвестно, какие факторы точно вызывают раковое заболевание. Существуют, однако, результаты исследований, которые могли бы объяснить механизм действия.
Кишечник
Недостаток физических упражнений (гиподинамия) и большая масса тела (ожирение) являются взаимосвязанными факторами риска: кто много двигается, тот предотвращает избыточный вес.
Первоначальные результаты фундаментальных исследований показывают, что регулярные физические нагрузки влияют на биологические процессы и факторы, связанные с канцерогенезом, такие как уровни гормонов и воспалительные процессы. Избыточный вес также изменяет эти процессы.
В качестве триггерного фактора развития рака рассматривают метаболический синдром, при котором нарушается работа различных органов человеческого тела.
Симптомы и признаки
Опухоль в толстой или прямой кишке у большинства людей не вызывает никаких симптомов. На ранних стадиях колоректальная карцинома обнаруживается случайно, например, в ходе стандартного обследования.
Первые заметные признаки, указывающие на опухоль толстой кишки, обычно не очень типичны. Они также могут указывать на другие заболевания ЖКТ.
Возможные симптомы КК:
- Частая потребность в стуле или запор. Изменение между запорами и диареей также является возможным показателем КК;
- Видимая кровь в стуле может указывать на рак кишечника. Свежая кровь окрашивает стул не в красный цвет, а в черный. Иногда в стуле появляется слизь. Если растущая опухоль вызывает обструкцию кишечника (илеус), у некоторых пациентов может появляться выраженный запах;
- Сильные шумы в кишечнике и вздутие живота возникают у большинства людей. Если проблемы появляются чаще, они могут иногда указывать на КК. Некоторые пациенты с раком кишечника страдают от чувства переполненности в кишечнике;
- Боль: в зависимости от ситуации опухоль кишечника может вызвать боль во время дефекации. Независимо от дефекации, у некоторых пациентов возникает спазматическая боль в животе.
Если болезнь развивается дальше, то могут возникать дополнительные жалобы: если опухоль регулярно кровоточит, у некоторых пациентов возникает анемия. Часто больные становятся чрезмерно бледными и усталыми. Это также может привести к нежелательной потере веса.
Если опухоль в кишечнике уже относительно велика, больной может почувствовать ее как уплотнение на животе. Если опухоль сужает весь кишечник, результатом является кишечная непроходимость. Пациенты больше не способны ходить в туалет. Также при раке могут возникать колики, боли в животе, тошнота и рвота.
Полная обструкция кишечника является чрезвычайно опасной ситуацией и обычно требует немедленной операции.
Серьезные проблемы могут возникать, когда прогрессирующая опухоль распространяется за пределы кишечника или образует отдаленные метастазы в печени или других органах. Дискомфорт зависит от того, какие органы и ткани были затронуты. При появлении любых признаков требуется сдать анализы и посетить доктора.
Стадии
Что такое колоректальный рак? Термин «рак толстой кишки» используется в основном для опухолей, которые лежат в прямой или толстой кишке. Рак также может возникать во всех других отделах кишечника. Однако более 95 из 100 всех опухолей кишечника находятся в этих отделах. Злокачественные опухоли в тонком кишечнике встречаются крайне редко.
КК входит в число так называемых «твердых опухолей»: эти раковые опухоли происходят из клеток одного органа. Клетки твердых опухолей могут также мигрировать в организме при определенных обстоятельствах. Если раковые клетки приобретают свойство отделяться и расти в других местах тела, образуется метастатическая онкология.
Исследования показали, что КК обычно возникает из доброкачественных предшественников. Они видны при колоноскопии как небольшие ростки слизистой кишечника, называемые полипами.
Под микроскопом видно, что большинство таких доброкачественных опухолей являются так называемыми аденомами. Некоторые из этих полипов на начальном этапе совершенно безвредны.
Сегодня существует несколько последовательных, характерных генетических изменений, которые лежат в основе постепенной эволюции рака.
Колоноскопия
Наиболее надежный метод раннего обнаружения, с которым можно распознать и удалить доброкачественных предшественников, – колоноскопия. В России колоноскопия доступна для всех застрахованных лиц в возрасте 55 лет.
Источник: http://LechiGemor.ru/drugie-zabolevaniya/onkologiya/3581-kolorektalnogo-raka-simptomyi-pervoy-stadii.html
Колоректальный рак: причины, симптомы, диагностика, стадии, лечение
Заболеваемость колоректальным раком стремительно растет с каждым годом. Считается, что основным фактором риска развития рака кишки являются особенности питания, основанные на большом потреблении животных белков и снижением в рационе растительных волокон.
:
В разных странах приняты специальные государственные программы скрининга колоректального рака, которые позволяют на ранних этапах диагностировать заболевание и эффективно его лечить. Однако многие люди пренебрегают профилактическими обследованиями и не придают достаточного значения первым проявлениям заболевания, что приводит к обращению к врачу на поздних стадиях болезни.
Колоректальный рак представляет собой злокачественную опухоль, развивающуюся в слизистой оболочке толстой или прямой кишки. По мере роста опухоль сужает просвет кишки, что проявляется запорами и кишечной непроходимостью, изъязвление опухолевого узла приводит к появлению сгустков крови в стуле или серьезному кишечному кровотечению.
Причины развития колоректального рака
- Непосредственные причины рака кишки не установлены, однако существует множество факторов риска его формирования:
- Особенности питания. Предполагается, что избыточное потребление легкоусвояемых углеводов и животных белков, недостаток растительной клетчатки и дефицит витаминов А и С в пище способствуют возникновению рака.
- Вредные привычки. Канцерогенные вещества, попадающие в организм человека с табачным дымом, имеют системное воздействие.
- Возраст. Пик заболеваемости приходится на 60-70 лет. В редких случаях заболевают и более молодые люди.
- Наследственная предрасположенность. Если близкие родственники страдали колоректальным раком, то с определенного возраста рекомендуется проходить регулярные профилактические осмотры с проведением колоноскопии. Кроме того, риск развития рака повышается при наличии некоторых врожденных заболеваний: синдром Гарднера, синдром Пейтца-Егерса, синдром Тюрко, семейный аденоматозный полипоз.
- Факторы, обусловленные образом жизни (избыточный вес, сидячая работа, недостаточная двигательная активность) так же могут увеличивать риск заболевания раком.
- Контакт с химическими веществами, такими как асбест и афлотоксин.
- Хронические воспалительные болезни кишечника (болезнь Крона, НЯК), полипоз толстой кишки.
Неконтролируемые деление и рост эпителиальных клеток, измененных под воздействием причинных факторов, ведут к формированию опухоли. Колоректальный рак может расти экзофитно (в просвет кишки), эндофитно (прорастать стенку кишки вглубь), иметь смешанную форму роста.
Первичный опухолевый узел может быть одиночным, а может встречаться первично-множественная опухоль (наличие нескольких опухолевых узлов). Раковые клетки распространяются по организму (метастазируют) гематогенно в печень или лимфогенно в легкие, яичники, брюшину.
Симптомы колоректального рака
Рак кишки на начальных стадиях чаще всего протекает бессимптомно. Со временем у пациентов появляются неспецифичные симптомы, наблюдающиеся и при других заболеваниях:
- Ложные позывы на дефекацию (наиболее свойственны раку, локализующемуся в сигмовидной или прямой кишке).
- Чувство неполного опорожнения кишечника или чувство наличия инородного тела в прямой кишке.
- Нарушение эвакуаторной функции толстой кишки (запоры), вплоть до формирования кишечной непроходимости. Запоры могут чередоваться с жидким зловонным стулом. При кишечной непроходимости появляются тошнота, рвота, отрыжка, чувство тяжести и вздутие живота.
- Кишечные кровотечения, в том числе обнаружение прожилок крови в кале.
- Возможно развитие перфорации (сквозного повреждения стенки) толстой кишки.
- Патологические примеси в кале: кровь, слизь, гной.
- Анемия — снижение количества эритроцитов и уровня гемоглобина в крови. Возникает вследствие кровопотери, сопровождается бледностью кожи, одышкой, усталостью.
- Боли в животе. Появляются вследствие развития кишечной непроходимости, воспаления в кишке вокруг опухолевого очага, при распространении рака на соседние органы и структуры. При раке прямой кишки боли могут быть в области крестца и заднепроходном канале.
- Резкое похудание. Наиболее характерно для поздней стадии рака, когда он распространяется по брюшине и метастазирует (дает вторичные опухолевые отсевы) в другие органы.
- Общая слабость и быстрая утомляемость.
- На поздних стадиях может наблюдаться увеличение объема живота.
- При метастазировании присоединяются симптомы недостаточности органов, пораженных метастазами.
Бессимптомное начало и отсутствие специфичных симптомов колоректального рака затрудняют его своевременную диагностику.
Диагностика колоректального рака
При наличии вышеперечисленных жалоб и для постановки диагноза колоректального рака проводятся следующие диагностические мероприятия:
Клинический осмотр. Обращает на себя внимание увеличение объема живота, бледность кожи и видимых слизистых оболочек.
Проводится прощупывание живота (в некоторых случаях опухоль удается прощупать через брюшную стенку), печени (при наличии в ней метастазов она увеличивается в размере, становится плотной, бугристой), лимфатических узлов (часто увеличиваются паховые лимфатические узлы). Проводится пальцевое исследование прямой кишки, которое позволяет прощупать опухоль, находящуюся в нижней части толстой или прямой кишке.
Лабораторные анализы
- Общий анализ крови (определяется количество эритроцитов и уровень гемоглобина).
- Биохимический анализ крови (определение уровня общего белка, альбумина, билирубина, АЛТ, АСТ, креатинина, мочевины).
- Определение опухолевых маркеров в крови. В отдельных случаях возможно определение уровня канцерэмбрионального антигена в крови.
- Тест на скрытую кровь (кровь, которую невозможно увидеть) в кале. Данное исследование дает возможность доказать присутствие крови в кале, однако не позволяет определить, откуда она поступает.
Инструментальные методы исследования.
- Ректороманоскопия — визуальный осмотр нижнего отдела толстой кишки и прямой кишки с помощью прибора специального назначения. Позволяет обнаружить опухоль, установить её протяженность и характер роста, а также взять прицельную биопсию для патогистологического исследования и подтверждения диагноза.
- Колонофиброскопия — эндоскопическое исследование толстой кишки. Позволяет визуально исследовать толстую кишку на всем протяжении и взять прицельную биопсию из всех подозрительных участков.
- Виртуальная колоноскопия — исследование толстой кишки без введения эндоскопа, с использованием современнейшего мультиспирального компьютерного томографа и построение трехмерного изображения кишки.
- Ирригоскопия — рентгенологическое исследование толстой кишки с помощью специально предназначенного прибора и использованием контрастного вещества. Данное исследование позволяет оценить рельеф слизистой оболочки толстой кишки, установить наличие опухоли, свищей и изъязвлений.
- Узи органов брюшной полости.
- Рентгенография органов грудной клетки (для выявления отдаленных метастазов).
- Компьютерная томография и магнитно-резонансная томография позволяют уточнить степень распространения опухоли на соседние органы и структуры, а также наличие метастазов колоректального рака в печень, лимфатические узлы и другие органы.
- Остеосцинтиграфия — лучевой метод исследования костей с использованием радиофармацевтического препарата. Применяется при подозрении на существование вторичных опухолевых отсевов в костях.
Перед назначением лечения, для большей его эффективности, устанавливают стадию рака, которая выставляется согласно распространенности опухоли, поражению регионарных лимфоузлов, наличия отдаленных метастазов.
- Стадия 0 — опухолевый узел небольшой величины, располагающийся в слизистой оболочке толстой кишки.
- Стадия 1 — опухоль распространяется в подслизистый слой или в мышечный слой стенки кишки, но не метастазирует.
- Стадия 2 подразделяется на подстадии:
- Стадия 2А — опухоль прорастает серозную оболочку толстой кишки и врастает в периколическую клетчатку, но не метастазирует.
- Стадия 2В — опухоль распространяется на висцеральную брюшину, не метастазирует.
- Стадия 2С — опухоль распространяется на соседние органы и структуры, но не метастазирует.
Стадия 3 выставляется, когда обнаруживаются метастазы в регионарных лимфатических узлах при любой распространенности опухоли в стенке кишки. В зависимости от количества пораженных лимфоузлов выделяются подстадии А, В и С.
- Стадия 4 выставляется при обнаружении метастазов в других органах. Выделяют подстадии:
- 4А — обнаружение метастазов в одном органе.
- 4В — метастазы в более чем одном органе и брюшине.
Лечение колоректального рака
Объем лечебных мероприятий, проводимых пациенту с колоректальным раком, напрямую зависит от размера и локализации рака, стадии опухолевого процесса, общего текущего состояния.
При 0 и первой стадии рака показано только хирургическое лечение (удаляется часть кишки с опухолью и регионарными лимфатическими узлами; если опухоль растёт только в пределах слизистой оболочки, возможно её эндоскопическое удаление).
При второй и третьей стадии рака толстой кишки после проведения хирургического лечения показано назначение нескольких курсов химиотерапии (лечение противоопухолевыми лекарственными препаратами), иногда химиотерапию или лучевую терапию проводят и до оперативного лечения, чтобы уменьшить размеры опухоли. При раке прямой кишки также возможно проведение лучевой терапии (высокоэнергетическое облучение).
При четвертой стадии рака главный метод лечения — химиотерапия. Операции проводятся при необходимости (при кишечной непроходимости, кровотечении из опухоли, перфорации стенки кишки). Химиотерапия может назначаться в комбинации с лучевой терапией.
В комбинации с химиотерапией или в качестве самостоятельного метода лечения при раке кишечника возможно использование препаратов направленного действия, подавляющих непосредственно рост раковых клеток — таргетная терапия (препарат Б — Маб).
Для коррекции симптомов колоректального рака назначается поддерживающая терапия: назначаются обезболивающие средства, диуретики, при кровотечениях иногда возможно проведение эндоскопической остановки кровотечения, для восстановления проходимости кишки при опухолевом сужении в некоторых случаях проводят установку стента (металлического каркаса) или выводят колостому (концевой отрезок кишки выводят наружу, на переднюю брюшную стенку).
Источник: https://www.nativita.by/entsiklopediya/colorectal-cancer-causes-symptoms-diagnosis-stages-treatment/
Колоректальный рак
:
Ежегодно у 600 тысяч людей диагностируется рак кишечника, из них около 50 000 проживают в России. Это заболевание, несмотря на прогресс в медицине, часто выявляется на поздних стадиях, так как в большинстве случаев оно протекает скрыто.
Лечение также сопряжено с определенными сложностями, но даже оно не всегда гарантирует полное устранение раковых клеток.
Именно поэтому колоректальный рак до сих пор остается распространенной проблемой, с которой невозможно справиться из-за упущенного времени.
Что такое рак кишечника — виды и стадии
Рак кишечника называют полиэтиологическим заболеванием, которое представляет собой новообразование, расположенное на слизистой оболочки и в подслизистом слое в толстом кишечнике и прямой кишке.
Клетки таких образований частично или полностью утрачивают способность к дифференцированию, то есть не сохраняют признаков клеток, из которых они образуются.
Существует обширная классификация рака толстого кишечника по характеру роста опухолей, клеточному строению, форме опухолевого процесса и стадии развития заболевания. Различают как минимум 4 формы колоректального рака по характеру роста:
- Экзофитные — опухоль прорастает и выпячивается внутрь просвета кишечника.
- Эндофитные — опухоль прорастает вглубь кишечной стенки и развивается в ее толще, выпячиваясь в просвет кишки и в сторону брюшной полости.
- Диффузно-инфильтративные — опухоль имеет форму блюдца с плоским дном и приподнятыми краями, часто имеет овальную форму, вытянутую вдоль кишки.
- Циркулярные — опухоль прорастает в толщу кишки по всей ее окружности, из-за чего ее просвет сужается.
По клеточному строению колоректальный рак делится на аденокарциномы (самый распространенный вид опухолей, которые обнаруживаются у 80% больных), слизистые аденокарциномы (обнаруживаются у 12% больных), перстневидно-клеточные. Также выделяют опухоли недифференцированного и неклассифицируемого типа.
Перечисленные формы опухолей локализуются в толстом кишечнике. Опухоли прямой кишки делятся на плоскоклеточные, базальноклеточные и железисто-плоскоклеточные.
По степени разрастания злокачественных клеток и площади поражения органов выделяют 5 стадий колоректального рака:
- Ранняя или нулевая стадия, при которой патологический процесс не выходит за границы слизистой оболочки. Если заболевание будет обнаружено на этой стадии, с высокой долей вероятности его удастся вылечить полностью, а прогноз выживаемости составит 99%.
- Первая стадия, симптомы которой незначительны или отсутствуют вовсе, отличается распространением опухолевого процесса на подслизистый и мышечный слой кишечника. Прогноз выживаемости при обнаружении на этой стадии так же неплохой — около 90%.
- На второй стадии колоректальный рак кишечника проникает через стенки кишечника в полость брюшины и соседние органы. Прогноз при этой степени заболевания резко ухудшается, и достигает 70%.
- Для 3 стадии заболевания обнаруживаются новообразования любых размеров с вовлечением в патологический процесс лимфоузлов, инфильтрацией в соседние ткани и органы. Благоприятный прогноз возможен 20-50% случаев.
- На 4 стадии колоректальный рак может иметь любые размеры с наличием метастаз в других органах, чаще всего в печени, легких, лимфоузлах и костях. Прогноз выживаемости крайне неблагоприятный — не более 5%.
Неблагоприятная картина по колоректальному раку в России обусловлена поздней диагностикой. По статистике менее 50% случаев выявляют на нулевой и 1 стадии, более 20% случаев выявления болезни происходит при наличии отдаленных метастаз.
По статистике колоректальный рак кишечника (ободочной кишки) чаще диагностируется у женщин, а у мужчин чаще выявляется рак прямой кишки. В большей степени онкологическому поражению кишечника подвержены люди в зрелом и старшем возрасте.
Причины возникновения рака кишечника
Злокачественные новообразования в кишечнике не появляются по одной причине, это всегда полиэтиологическое заболевание, возникающее при совпадении нескольких провоцирующих факторов. К ним относятся:
- генетическая предрасположенность — доказано, что наследственные генетические мутации некоторых генов в 100% случаев приводят к образованию аденоматозных полипов кишечника, преобразующихся в раковые опухоли;
- вредные привычки — у курильщиков и зависимых от алкоголя риск возникновения колоректального рака возрастает в 2 раза;
- неправильное питание — рак чаще диагностируется у тех, кто питается рафинированными продуктами с низким содержанием клетчатки и богатой твердыми животными жирами;
- хронические заболевания кишечника, особенно полипоз, болезнь Крона, дивертикулез;
- длительный прием антибиотиков (дольше 60 дней) в молодом возрасте повышает риск возникновения аденоматозных полипов кишечника на 36% и более (эти образования имеют высокий процент малигнизации).
При наличии новообразований в кишечнике, склонных к преобразованию в раковые опухоли, играют роль и стрессы. Четко прослеживается тенденция, когда процесс озлокачествления начинался после сильного эмоционального потрясения или проживания в районах с крайне неблагоприятной экологической обстановкой.
Предлагаем посмотреть видео, в котором рассматриваются причины образования опухолей, стадии их развития и многое другое:
Что именно стало причиной образования опухоли, не скажет ни один врач, даже если будут проведены подробные исследования. В 90% случаев будут присутствовать несколько описанных выше факторов.
Симптомы и признаки рака толстой кишки
Зачастую первые признаки колоректального рака настолько неспецифичны, что заподозрить наличие опухолевых процессов без скрининга (детального комплексного обследования на предмет скрыто протекающего заболевания) невозможно. Явные признаки болезни начинают проявляться только на 3 и 4 стадии, очень редко на 2, когда опухоль мешает нормальной работе кишечника. Первые же симптомы патологии даже отдаленно не напоминают проблемы с кишечником:
- нетипичная вялость и сонливость;
- перепады настроения и раздражительность;
- головокружение;
- ухудшение аппетита и вызванное этим явлением снижение веса;
- нарушение сна.
Дальнейший рост опухоли провоцирует возникновения обширного симптомокомплекса, в которых входят болевые ощущения в животе, нарушения пищеварения, нерегулярный и нестабильный стул, неприятный запах изо рта.
Вместе с этим отмечается повышение температуры тела до субфебрильных показателей, общее ухудшение самочувствия и изменение состояния кожи, волос и ногтей.
В последнем случае явление обусловлено острой нехваткой питательных веществ, ведь кишечник фактически не осуществляет свои функции в полной мере.
У части больных появляются явные симптомы колоректального рака — в кале появляются гнойные, слизистые и кровяные включения.
Клиническая картина зависит и от формы опухолевого процесса:
- При стенозной форме возникает сужение просвета кишки, в результате чего создается преграда для нормального выведения каловых масс. У больных наблюдается вздутия и колики, регулярные запоры.
- При энтероколитной форме появляются постоянные проблемы со стулом — диарея сменяется запором, стул становится зловонным из-за процессов брожения и гниения содержимого кишечника.
- При диспепсической форме возникают сбои в работе пищеварительнй системы, которые сопровождаются отрыжкой, изжогой, кислого или горького привкуса во рту. Болезненность при такой форме опухолевого процесса часто отсутствует.
- При псевдовоспалительной форме рака кишечника возникают признаки перитонита, сопровождающиеся сильными болями в животе, ознобом и повышением температуры тела, рвотой.
- При циститной форме, которая встречается при локализации опухоли в граничащих с мочевым пузырем участках кишечника, наблюдаются боли при мочеиспускании, выделение крови с мочой. Признаков нарушений пищеварения при этом может не быть вовсе.
- При анемичной форме колоректальный рак кишечника не имеет специфических симптомов. У больного наблюдается головокружение, слабость, ухудшение памяти и внимания, нарушения сна. Волосы и кожа становятся тусклыми, блеклыми, что особенно заметно у женщин.
Перечисленные признаки появляются при прогрессировании рака, когда опухоль выходит за границы слизистой оболочки кишечника. до этого времени заметных симптомов может не быть.
Ряд дополнительных симптомов появляется при распространении метастаз на внутренние органы. При поражении печени появляются признаки сильного истощения, желтушность кожного покрова, интенсивные боли в животе, асцит. При поражении легких больного беспокоит кашель с выделением крови, боль в грудной клетке, одышка.
Диагностика рака кишечника
При подозрении на колоректальный рак применяется комплексная диагностика, которая состоит из инструментальных и лабораторных исследований. При бессимптомном течении болезни хорошие результаты дает скрининг обследование:
- Диагностика по крови — онкомаркеры СА-19-9 и СЕА (специфические антигены, свидетельствующие об опухолевом процессе) помогают установить стадию рака и спрогнозировать результат терапии. Эти тесты очень неспецифичны, часто бывают положительными при запущенных формах рака толстой кишки. Чаще всего СЕА рекомендуют пациентам перенесшим операцию и химиотерапию, для своевременного выявления рецидивов и метастазов.
- Анализ кала на скрытую кровь, который делают не менее 3 раз для получения максимально точных результатов. Наиболее точные результаты для скрининга рака толстой кишки имеет иммунохимический тест на скрытую кровь в кале Colon View, который можно выполнять самостоятельно, точность теста достигает 100 %, при трехкратном тестировании. Тест Colon View пациентам старше 40 лет рекомендуется проводить ежегодно.
- Эндоскопическое исследование толстой кишки – ректороманоскопия, сигмоскопия, колоноскопия с биопсией из опухоли для гистологического исследования. Современные цифровые эндоскопы позволяют проводить исследование с многократным увеличением и выявлять опухоли на ранних стадиях. Это позволят своевременно диагностировать полипы толстой кишки, которые являются предраковыми заболеваниями.
- Пальцевое обследование прямой кишки.
Эти методы подходят для выявления злокачественных опухолей на начальных стадиях, когда еще нет явных симптомов рака.
Наиболее информативынми для выявления опухоли на ранней стадии является эндоскопическая диагностика, которая позволяется выявить опухоль уже на этапе предракового состояния (полипов кишечника). Для скрининга рака толстой кишки также показано ежегодное применение иммунохимических тестов на скрытую кровь в кале.
На более поздних стадиях используется преимущественно инструментальная диагностика, применяемая при раке толстой кишки и определения степени распространенности рака и метастазов:
- ирригоскопия — рентгенография кишечника с контрастным раствором (бариевая клизма);
- фиброколоноскопия — визуальное обследование толстого кишечника с помощью фиброколоноскопа;
- КТ или МРТ с контрастом или без него;
- ангиография;
- лапараскопическое исследование органов брюшной полости;
- ультразвуковое обследование органов брюшной полости.
Помимо обнаружения новообразований, установления их размера, локализации, формы и распространенности перечисленные методы помогают выявить метастазы в лимфоузлах, органах и тканях.
Методы лечения
Лечение колоректального рака может начинаться с курса химиотерапии. Этот метод представляет собой прием медикаментов, которые тормозят деление раковых клеток.
Нередко такие препараты вызывают массу побочных эффектов, однако даже их появление не является противопоказанием к их применению.
Если опухоль обнаружена на 3 и 4 стадии и является неоперабельной, химиотерапия является основным методом лечения.
Операция является основным методом лечения колоректального рака.
Химиотерапия применяется в послеоперационном периоде при наличии метастазов в органах, в лимфоузлах, либо при местном распространении опухоли, а также при опухоли 4 стадии в предоперационном периоде, для уменьшения распространенности опухоли и метастазов.
При раке прямой кишки применяется также лучевая терапия перед операцией для уменьшения распространенности опухоли, и в послеоперационном периоде для подавления метастазов. При плоскоклеточном раке анального канала лучевая терапия является основным методом лечения.
Хирургическое лечение, которое применяют после одного или нескольких курсов химиотерапии, подразумевает удаление опухоли вместе с частью кишечника (колэктомия или гемиколэктомия). Один из вариантов гемиколэктомии на картинке ниже.
При наличии метастаз в лимфоузлы проводят лимфадэнектомию — удаление лимфоузлов. Хирургическая операция может быть открытой (доступ к органам осуществляется через разрез в передней брюшной стенке) или лапараскопической. Второй вариант используют преимущественно на начальных стадиях заболевания, когда метастазы отсутствуют или они единичны.
Радиотерапия — еще один высокоэффективный метод, которым можно удалить колоректальный рак.
Его используют как самостоятельный метод или совместно с химиотерапией. Суть процедуры состоит в облучении опухоли высокими дозами рентгена, в результате чего они перестают делиться и погибают.
Прогноз и профилактика
Чем раньше обнаружена опухоль кишечника, тем меньшие усилия потребуются для ее устранения, и тем меньше риск рецидива и прогрессирования болезни. Именно поэтому очень важна профилактика и ранняя диагностика колоректального рака.
Достоверно известно, что при обнаружении на первых стадиях у 95% больных есть шанс прожить следующие 5 лет без риска серьезного ухудшения состояния. При переходе заболевания на 2 и 3 стадию этот показатель снижается до 45%.
На 4 стадии заболевания порог 5-летней выживаемости достигает 5%.
В настоящее время не найдено 100% работающих способов, как избежать колоректальный рак. Тем не менее, разработана первичная и вторичная профилактика: первая помогает уменьшить риск возникновения потенциально опасных в плане малигнизации новообразований в кишечнике, вторая призвана как можно раньше выявлять рост раковых клеток.
Что должна включать первичная профилактика рака — смотрите в коротком видео:
Для вторичной профилактики онкологических заболеваний важно периодически проходить обследования кишечника. Скрининговые обследования настоятельно рекомендуют пациентам из группы риска.
Мужчинам и женщинам старше 50 лет такие исследования рекомендуется ежегодно проводить иммунохимический тест на скрытую кровь в кале Colon View.
Колоректальный рак относится к заболеваниям, которые сложно предсказать. Даже люди с безупречной наследственностью и ведущие здоровый образ жизни становятся жертвами злокачественных опухолей толстой кишки. Единственным способом уберечься от патологии остается целенаправленное выявление новообразований в кишечнике и их устранение всеми доступными средствами.
Источник: https://prokto.ru/proktolog/kolorektalnyij-rak-prichinyi,-simptomyi,-diagnostika,-lechenie.htm