Иммунотерапия при меланоме является современным методом лечения рака кожи, который одновременно является опасным и прогрессирующим заболеванием, поражающим со временем лимфоузлы.
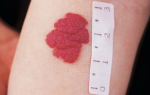
Меланома — это новообразование на коже, которое со временем увеличивается в размерах.
К меланоме могут привести пигментные пятна, они образуются на кожных покровах при длительном воздействии ультрафиолетовых лучей.
Иммунотерапия — это укрепление иммунной системы при помощи медикаментозной терапии. Такой метод лечения крайне важно учитывать при риске развития новообразований, так как именно при неполадках в работе иммунитета и начинают расти раковые клетки.
Иммунотерапия при меланоме дает неплохие результаты, правильно подобранные медикаменты исключают образование метастаз.
Прием лекарств при таком лечении проводится по индивидуально разработанной схеме, которую прописывает квалифицированный врач.
Назначается иммунотерапия в том случае, если у пациента наблюдается сниженная активность защитных сил организма. Такое состояние возможно в нескольких случаях:
- в послеоперационный период;
- если опухолевые клетки начали проникать под кожу более чем на 1 см;
- если раковые клетки рецидивируют;
- при диагностировании агрессивной формы меланомы, которая слишком быстро растет.
Иммунотерапия может быть активная и пассивная. При активной терапии проводится стимуляция защитной системы организма, а при пассивной больному вводятся аналоги продуктов иммунной системы человека, которые борются с конкретными недугами.
Сама же меланома может возникать по следующим причинам:
- при активном размножении раковых клеток;
- при наличии какой-либо патологии, которая ослабляет организм;
- при диагностировании иммунной недостаточности;
- при наличии наследственной предрасположенности к слабому иммунитету.
О препаратах и их побочных эффектах
Раннее врачам было известно только 2 способа борьбы с метастазами — это системная химиотерапия и регионарная химиотерапия. Данные методы лечения на сегодняшний день считаются устаревшими, так как продлевают жизнь пациента всего на 3%.
- Интерферон-альфа;
- Интерлейкин-2;
- Циклоферон;
- Ипилимумаб.
Одни лекарства можно принимать только в стационаре под наблюдением врача, другие — курсом в домашних условиях. Иммунотерапия не обходится без побочных действий, к их числу относятся:
- депрессивное состояние;
- боли в мышцах;
- судороги;
- тошнота и рвота;
- онемение конечностей;
- болевые ощущения в животе.
Не стоит обращать внимание на краткосрочные побочные эффекты, если речь идет о жизни пациента.
Как лечится меланома?
Существует несколько способов лечения меланомы:
- Хирургия — это самый основной и достаточно эффективный способ борьбы с меланомой. При хирургическом вмешательстве удаляется и сама опухоль, и немного ткани вокруг нее. При удалении совсем небольшой по размерам меланомы реабилитационный период проходит очень быстро, а само исцеление обеспечено на все 100%. Если же размер новообразования большой, тогда пациенту нужно пройти 2 стадии лечения — это облучение самой опухоли, а затем ее удаление на операционном столе. При запущенных меланомах хирург может удалить несколько сантиметров кожи, лимфоузлы и клетчатку. Вероятность попадания раковых клеток в лимфатические узлы не так высока, но врачи предпочитают избавляться и от них, чтобы предотвратить риск распространения метастаз.
- Лучевая терапия необходима в том случае, если пациента по тем или иным причинам нельзя оперировать. Лучевую терапию могут назначить и в качестве комплексного лечения.
- Химиотерапия действенна при агрессивно прогрессирующей меланоме, когда метастазы поражают жизненно важные органы.
- Иммунотерапия — современный метод лечения, дающий хорошие результаты. Назначается она в основном после хирургического вмешательства.
Как проводится иммунотерапия?
Ученые постоянно находятся в поисках новых лекарств против такого серьезного заболевания, как рак.
Сегодня активно используются иммуномодуляторы, способные не только исцелить больного, но и обеспечить ему долгую жизнь.
Например, не так давно был разработан препарат Вемурафениб, способный активно влиять на генетическую мутацию. Среди применявших его пациентов выздоровели и продолжают жить 84%.
Когда меланома начинает распространяться по организму, против нее начинают применяться различные методы:
- проводится вакцинация с антигенами клеток;
- назначается прием противомеланомного лекарства, разработанного на основе пептидов и гликопротеинов плаценты;
- проводится клеточная терапия.
Впечатляющими результатами отличается Вемурафениб, который влияет на мутацию клетки.
- Отзывы и врачей, и самих пациентов говорят о том, что подобный препарат результативно воздействует на больной организм.
- Среди всех методов избавления от меланомы самым распространенным считается хирургический, а на второй стадии может проводиться иммунотерапия.
Эффективна ли иммунотерапия при меланоме? Ссылка на основную публикацию
Источник: https://1papillom.ru/melanoma-i-bazalioma/effektivna-li-immunoterapiya-pri-melanome.html
Иммунотерапия при меланоме: 2 и 4 стадия, препараты иммунотерапии при меланоме, лечение меланомы иммунотерапией
Обновлено: 22 июля 2019
21895Европейская клиника
Меланома — одна из самых агрессивных и опасных опухолей. Она рано распространяется на близлежащие лимфатические узлы и дает метастазы в различные органы.
Распространенность меланомы постоянно растет во всем мире, в том числе и в России. Еще совсем недавно наличие метастазов и невозможность удалить опухоль хирургическим путем означали для больного неминуемую смерть.
В последние годы появились новые эффективные препараты, которые помогают увеличить выживаемость пациентов с меланомой на поздней стадии. Одно из наиболее перспективных современных направлений — иммунотерапия.
Клетки с поврежденными генами, способные давать рост злокачественной опухоли, постоянно образуются в организме любого человека. Но иммунная система вовремя находит и уничтожает их. Когда количество переродившихся клеток достигает определенной критической величины, защитные механизмы перестают адекватно работать. Иммунные клетки не реагируют на опухоль, не атакуют её.
Задача иммунотерапии — активировать иммунную систему, снять имеющиеся блоки, запустить процесс распознавания и уничтожения опухолевых клеток.
Сегодня для этого используются моноклональные антитела — вещества, которые воспринимают определенные молекулы в качестве антигенов, связываются с ними, тем самым активируя иммунные клетки.
Названия всех таких препаратов имеют окончание «-маб» (от англ. monoclonal antibody — «моноклональное антитело»):
Также эффективными средствами для борьбы с меланомой на поздних стадиях являются ингибиторы BRAF — белка, который образуется в результате мутации в одноименном гене и запускает процесс бесконтрольного размножения клеток. Поговорим о каждом из этих препаратов подробнее.
Получить программу лечения
Кейтруда
Кейтруда (другие названия: Пембролизумаб, MK-3475) — инновационный препарат, который был одобрен FDA (Американским управлением по надзору за качеством пищевых продуктов и медикаментов) в сентябре 2014 года, и в настоящее время уже достаточно широко применяется для лечения меланомы на поздних стадиях.
В 2014 году Кейтруда получила статус «приоритетное рассмотрение» и «прорыв в медицине». Это означает, что Пембролизумаб был включен в группу лекарственных средств, способных повысить эффективность и безопасность лечения редких и серьезных заболеваний. Именно поэтому препарат был так быстро одобрен и внедрен в клиническую практику.
Обычно это происходит намного дольше.
Как действует Кейтруда?
Препараты для иммунотерапии меланомы и других злокачественных опухолей существуют уже достаточно давно. Но они всегда имели низкую эффективность, и до недавнего времени ученые не знали, как справиться с этой проблемой.
Задача иммунотерапии — активировать иммунную систему больного, заставить её атаковать и уничтожать раковые клетки. Долгое время препятствием для достижения этой цели становился белок PD-1. Это иммуноглобулин, молекулы которого встроены в клеточные мембраны. Он играет роль в дифференцировке иммунных клеток.
Белок PD-1 блокирует работу иммунной системы. Он не дает Т-лимфоцитам распознавать и уничтожать раковые клетки.
Кейтруда содержит моноклональные антитела, которые блокируют PD-1. Препарат помогает убрать «тормоз», благодаря чему лимфоциты приобретают способность атаковать опухолевую ткань.
Когда применяется этот препарат?
Показания к применению Кейтруды:
- метастазирующая меланома на поздних стадиях;
- неоперабельная меланома;
- отсутствие эффекта от лечения другими препаратами.
Насколько эффективна Кейтруда?
В Калифорнийском Университете в Лос-Анджелесе было проведено исследование, в котором приняли участие 173 человека с диагностированной прогрессирующей меланомой. Их разделили на две группы.
В одной из них пациенты получали стандартную дозу препарата 2 мг на килограмм массы тела через каждые 3 недели. Во второй группе доза была увеличена в 5 раз (10 мг/кг).
У 24% пациентов, получавших препарат в дозе 2 мг/кг, опухоль уменьшилась более чем на треть.
Повторный рост меланомы не отмечался, а эффект препарата сохранялся от 1,4 до 8,5 месяцев (в отдельных случаях — дольше).
Безопасна ли Кейтруда?
Второе исследование было проведено с участием 411 пациентов, которые имели прогрессирующую меланому и принимали Кейтруду.
При этом тяжелые побочные эффекты со стороны кишечника, легких и печени отмечались редко.
Чаще всего у больных возникали такие побочные эффекты, как повышенная утомляемость, кашель, тошнота, сыпь, кожный зуд, снижение аппетита, запор, диарея, боли в суставах (источник данных об исследованиях — https://www.medicalnewstoday.com/articles/282101.php).
Опдиво
Опдиво (другое название — Ниволумаб) — препарат из группы моноклональных антител, одобренный FDA в конце декабря 2014 года.
В 2014 году этот препарат получил статусы: «принципиально новое лекарственное средство», «орфанный препарат», «ускоренное рассмотрение». Ниволумаб, так же, как и Кейтруда, был одобрен по ускоренной процедуре.
Как работает Опдиво?
По механизму действия препарат представляет собой аналог Кейтруды. Он блокирует рецептор PD-1, который снижает активность Т-лимфоцитов, не дает им распознавать и атаковать иммунные клетки.
В каких случаях планируется применять Ниволумаб?
Показания к применению препарата:
- прогрессирующая неоперабельная меланома;
- отсутствие эффекта от лечения Ипилимумабом;
- меланома, при которой имеется мутация гена BRAF, но применение ингибиторов BRAF не приносит эффекта.
Насколько эффективен Ниволумаб?
Эффективность Опдиво была изучена во время исследования, в котором приняли участие 120 больных с неоперабельной метастатической меланомой. В ходе применения препарата у 32% пациентов отмечалось существенное уменьшение размеров опухоли. Эффект сохранялся в течение 6 месяцев.
Безопасность
Также было проведено исследование, во время которого оценивалась безопасность препарата. 268 больных получали Ниволумаб, 120 — классическую химиотерапию.
Наиболее распространенные побочные эффекты, отмечавшиеся у больных, принимавших Опдиво: зуд, кожная сыпь, инфекции верхних дыхательных путей, кашель, задержка жидкости в организме (отеки).
Редко отмечаются тяжелые нарушения со стороны легких, толстой кишки, печени, почек и желез внутренней секреции. Эти побочные эффекты связаны с действием препарата на иммунитет (источник данных об исследованиях — https://www.medicalnewstoday.com/releases/287399.php).
Ервой
Ервой (другие названия — Ипилимумаб, MDX-010, MDX-101) — препарат для лечения меланомы на поздних стадиях, одобренный FDA в марте 2011 года.
Ипилимумаб в настоящее время широко применяется для лечения метастазирующих и неоперабельных меланом на поздней стадии.
Как действует Ервой?
Как и другие препараты из группы моноклональных антител, Ипилимумаб действует не на саму опухоль, а на иммунную систему. Организм начинает самостоятельно уничтожать переродившиеся раковые клетки.
На поверхности иммунных клеток, — Т-лимфоцитов, — находится особый рецептор CTLA-4. Ипилимумаб, являясь антителом, воспринимает этот рецептор как антиген и присоединяется к нему, тем самым активируя лимфоцит.
При применении Ервоя пятилетняя выживаемость больных достигает 16%. Препарат обладает эффективностью 80% и более: это проявляется в уменьшении размеров метастазов, снижении раковой интоксикации, повышении качества жизни. Ервой дает более медленный эффект, чем Зелбораф и другие ингибиторы BRAF (см. ниже). Но он действует более продолжительно.
В большинстве случаев препарат переносится пациентами хорошо. Возможны побочные эффекты, такие как: общее недомогание, высыпания на коже, жидкий стул.
Редко встречаются более тяжелые поражения кожи, слизистых оболочек, печени, периферических нервов, эндокринных желез
Зелбораф
Зелбораф (Вемурафениб) — препарат из группы ингибиторов BRAF, применяемый для иммунотерапии метастазирующей меланомы на поздних стадиях. Он был одобрен FDA в августе 2011 года, а Европейским агентством лекарственных средств — в 2012 году.
Механизм действия. Что такое ингибиторы BRAF?
Зелбораф стал первым препаратом для лечения меланомы из группы ингибиторов BRAF.
BRAF — ген, который кодирует одноименный белок-фермент. Он обеспечивает размножение клеток под контролем гормонов и факторов роста.
В результате мутации гена BRAF происходят нарушения:
- избыточное деление клеток;
- ошибочная устойчивость клеток к апоптозу — запрограммированной естественной гибели.
Это приводит к возникновению раковой опухоли. Вемурафениб блокирует белок BRAF. Препарат действует очень быстро: после начала приема таблеток размеры опухоли обычно существенно уменьшаются в течение месяца. Одновременно нормализуется состояние больного, уменьшается раковая интоксикация.
Показания к применению
Зелбораф применяется для лечения меланомы на поздних стадиях. Препарат эффективен только в том случае, если у больного имеется мутация гена BRAF.
Если же в клетках меланомы этот ген нормален, то препарат может, напротив, ускорить рост опухоли.
Поэтому перед назначением Вемурафениба всегда проводится молекулярно-генетическое исследование.
Сегодня FDA одобрен инновационный тест THxID BRAF Kit, разработанный компанией bioMérieux.
Узнать точную стоимость лечения
Дабрафениб
Дабрафениб (Тафинлар) — новый препарат для иммунотерапии меланомы на поздней стадии, относящийся к группе ингибиторов белка BRAF. Он был одобрен FDA в 2014 году.
Как действует Тафинлар?
Дабрафениб, как и Зелбораф, блокирует белок, который образуется в результате мутации гена BRAF.
Согласно статистике, около 50% всех больных меланомой на поздних стадиях имеют мутацию этого гена. Её распространенность зависит от расположения опухоли:
- больные с меланомой на коже имеют мутацию более чем в 50% случаев;
- меланома слизистых оболочек содержит мутировавшие клетки в 5% случаев;
- меланома глаза никогда не сопровождается такой мутацией.
Когда применяется Дабрафениб?
Показания к применению препарата:
- метастазирующая меланома на поздних стадиях;
- неоперабельная меланома.
При применении Дабрафениба не назначаются другие виды лечения меланомы, такие как иммунотерапия, лучевая терапия, химиотерапия.
В 2012 году в журнале «Ланцет», — одном из самых авторитетных медицинских изданий, — были опубликованы результаты сравнения эффективности Дабрафениба и Дакарбазина — препарата, который наиболее часто используется для лечения меланомы.
Выживаемость пациентов, принимавших Дабрафениб, оказалась существенно выше.
В 2014 году ученые опубликовали обновленные результаты исследования.
В течение 2-х лет выживаемость пациентов, принимавших Дабрафениб, составила 45%, а тех, кто получал Дакарбазин — 32%.
Чаще всего при приеме Дабрафениба отмечаются такие побочные эффекты, как утолщение кожи (гиперкератоз), лихорадка, головная боль, боли в суставах, потеря слуха, папилломы кожи.
Наиболее тяжелые возможные побочные эффекты, которые встречаются редко: падение артериального давления, тяжелые ознобы, обезвоживание, тяжелые нарушения функции почек, повышение уровня сахара крови.
Перед назначением препарата всегда проводят исследование, которое помогает убедиться, что у больного имеется мутация гена BRAF. Широко применяется тест THxID BRAF Kit.
Европейская онкологическая клиника сотрудничает с израильскими, европейскими и американскими врачами, которые накопили значительный опыт в лечении иммунопрепаратами последнего поколения.
Иммунотерапия интерфероном при меланоме
Интерферон-альфа и интерлейкин-2 (ИЛ-2) — препараты, которые относятся к классу цитокинов, веществ, которые стимулируют иммунную систему. Их вводят внутривенно или под кожу. Цитокины могут быть назначены в двух случаях:
- При меланоме IV стадии. Интерферон и интерлейкин могут уменьшать размеры опухоли примерно на 10–20%. Их можно сочетать с химиопрепаратами.
- В качестве адъювантной терапии после операции. Цитокины применяют при меланомах, которые прорастают достаточно глубоко в кожу, в результате чего после хирургического лечения повышен риск рецидива. Интерферон-альфа и ИЛ-2 помогают предотвращать рецидивирование, но пока нет доказательств того, что они повышают выживаемость.
Во время лечения могут возникать такие побочные эффекты, как лихорадка, боли, озноб, депрессия, повышенная утомляемость. Иногда нарушаются функции печени и сердца.
Преимущества иммунотерапии при меланоме перед классической химиотерапией
Пожалуй, главное преимущество иммунотерапии перед «классической тройкой» лечения рака — химиотерапией, хирургией и лучевой терапией — в том, что она действует более физиологично. В то время как классические методы лечения нарушают и подавляют естественную иммунную защиту, иммунотерапия, напротив, активирует её.
Еще одно преимущество иммунотерапии в том, что она обладает так называемым «эффектом памяти». За счет этого лечебные эффекты в организме сохраняются в течение длительного времени после того, как завершен курс лечения. Это способствует повышению выживаемости.
Методы, которые применяются в иммунотерапии, в отличие от химиопрепаратов, не атакуют здоровые клетки. Благодаря этому побочных эффектов обычно меньше, они не такие серьезные. Как правило, с ними удается легче справиться с помощью поддерживающей терапии.
Наконец, иммунотерапия, открывает большие перспективы в лечении онкозаболеваний на будущее.
Иммунитет человека, его взаимодействия с раковыми клетками — область науки, в которой остается большой простор для исследований, еще предстоит узнать много нового.
Ученые и врачи не теряют надежду, что, возможно, в один прекрасный день это поможет кардинально изменить подходы к лечению рака, создать более эффективные методы и спасать больше жизней.
Отзывы об иммунотерапии при меланоме в Европейской клинике
Мне удаляли родинку в салоне. Это не первая родинка которую я удаляла, так что волноваться было вроде не о чем. А оказалось, что это меланома. Точнее не известно, была ли меланомой сама родинка, но эта процедура (криодеструкция) её как бы разбудила.
В клинике, конечно, мне рассказали, какое «умное» решение я тогда приняла, но ничего не поделаешь. Хуже всего то, что самой отделённой родинки не осталось — она же была разрушена. Это на заметку хозяйкам, которые доверяют такие процедуры косметологам.
Никогда так не делайте.
Показать полностью »
Только больница. Там эту родинку отправят на исследование и скажут о ней всё. Так вот, лечить мне хотели химией. То есть не то, что хотели, а доктор сказала, что точно надо будет проводить химиотерапию.
На всякий случай я обратилась в частную клинику, и там мне прямо с порога сказали, что никакой химиотерапии делать нельзя. Она работает только в 10% случаев, а ущерба для организма в десять раз больше чем пользы. Теперь есть препараты иммунотерапии. Это когда организм и сам может справиться, только ему надо помочь.
Они есть ещё не во всех больницах, поэтому в предыдущей мне и назначали химию. Но это, что называется, по-старинке. А вот на иммунотерапию я согласилась и приняла решение лечиться здесь. И не зря, как видите. Чувствую себя прекрасно.
Само лечение было не сказать чтобы тяжёлым — мне удалили участок кожи, с которого я удаляла родинку (сейчас под лопаткой просто очень светлое пятно с такой тонкой кожей на фоне моего многолетнего загара). А потом препарат. Результат, чтоб не сглазить, наилучший. По последним анализам, болезнь ушла.
А вот загорать и кое-что есть мне всё ещё нельзя. Да уже как-то и не хочется, после таких приключений. Не думаю о том, что случилось бы, если бы не эти великие доктора. И никому не советую много думать — просто ищите решения и они найдутся.
Запись
на консультацию
круглосуточно
Источник: https://www.euroonco.ru/oncodermatology/melanoma/immunoterapiya-melanoma
Иммунотерапия при меланоме
Иммунотерапия при меланоме — это один из эффективных методов купирования патологического процесса, при котором защита иммунной системы активируется специальными медикаментозными препаратами.
В результате раковые клетки погибают. Иммунотерапия может представлять собой как самостоятельный метод лечения, так и комплексный.
Ее применяют для погашения активности первичных и вторичных злокачественных опухолей.
Цель лечения меланомы иммунотерапией
Иммунотерапия при меланоме — это один из эффективных методов купирования патологического процесса, при котором защита иммунной системы активируется специальными медикаментозными препаратами.
Задача иммунотерапии — активировать иммунную систему, снять имеющиеся блоки, запустить процесс распознавания и уничтожения опухолевых клеток.
Сегодня для этого используются моноклональные антитела — вещества, которые воспринимают определенные молекулы в качестве антигенов, связываются с ними, тем самым активируя иммунные клетки.
Названия всех таких препаратов имеют окончание «-маб» (от англ. monoclonal antibody — «моноклональное антитело»).
| Показания и противопоказания иммунотерапии | |
| Показания | Противопоказания |
| Присутствие клеток-мутантов меланомы глубоко в слоях кожи | Болезни сердечно-сосудистой системы в хронической стадии |
| Агрессивная стадия роста меланомы с инфильтратами и признаками изъязвления | Аутоиммунные заболевания |
| Профилактические мероприятия рецидивов первичного онкологического формирования на кожных покровах | Беременность и период лактации |
| Отсутствие иммунологической реактивности организма на клетки злокачественного новообразования | |
| Период реабилитации после хирургической терапии онкообразования на коже |
Применение иммунотерапии разных стадиях меланомы (2, 3, 4):
- На первой стадии меланомы новообразование удаляют хирургическим путём. Обычно этого достаточно для купирования ракового процесса. Дополнительно назначают крем Имиквимод, который обладает иммунологическим действием.
- Иммунотерапия при меланоме 2 стадии обычно назначается после операции. Этот вид лечения понемногу вытесняет привычную химиотерапию.
- На третьей и четвёртой стадиях препараты для укрепления иммунитета помогают продлить срок жизни и улучшить состояние больного.
Преимущества и недостатки
Иммунотерапия является довольно молодым методом лечения рака. Несмотря на это, она уже успела себя зарекомендовать, обладая рядом преимуществ:
- Продление жизни у пациентов, больных раком последних стадий и имеющих метастазы даже в отделенных от опухоли органах.
- Иммунотерапия при меланоме повышает шансы на выздоровление в тех случаях, когда хирургическое вмешательство по удалению злокачественного образования невозможно.
- Повышение процента выживаемости среди онкологических больных.
Недостатки ⛔
Недостатки иммунотерапии при меланоме:
- имунностимулирующие препараты действуют опосредованно и не могут напрямую уничтожить раковые клетки;
- интерлейкин-2 в высоких дозах проявляет высокую полиорганную токсичность;
- препараты интерферона-альфа должны применяться длительно, требуют поддерживающих курсов (три инъекции в неделю), так как прекращение иммунотерапии ведет к рецидиву заболевания;
- сложность биохимической системы регуляции иммунного ответа и отсутствие объективных данных о генетически обусловленных особенностях иммунитета пациентов не дает возможности спрогнозировать результат лечения (почти в 30% случаев положительный клинический эффект отсутствует);
- дозировка определяется эмпирически, назначение оптимальной дозы требует иммунологического обследования каждого пациента;
- продолжительная стимуляция иммунитета часто приводит к его последующему угнетению.
Виды
Иммунотерапия при меланоме подразумевает воздействие на иммунитет таким образом, что он может не только восстановиться после болезни, но также препятствовать многим вирусам, бактериям и злокачественным клеткам во время нее. Курс «лечения» защитных сил может проводиться в соответствии с разными методиками:
- активная технология – препараты, назначенные врачом, активируют утраченные защитные силы организмы;
- пассивная – человеку колют лекарства, которые вырабатывают вещества, помогающие сражаться с конкретным видом рака, в данном случае меланомой.
При активной иммунотерапии меланомы задействуются цитотоксические Т-клетки. Они разрушают чужеродные клетки, контактируя с ними. При пассивном методе иммунотерапии в действие водятся:
- моноклональные антитела — способны подавить любое потенциально опасное вещество (антиген);
- цитокины — управляют развитием иммунитета и способствуют его саморегуляции;
- лимфоциты — оказывают влияние на антиген во внеклеточном пространстве.
Как проводится иммунотерапия при меланоме?
Иммунотерапию меланомы начинают применять не ранее, чем со 2-й стадии заболевания, обычно после хирургического вмешательства, когда иммунитет начинает нуждаться в поддержке.
Лечение иммуномодулирующими препаратами проводят только в условиях стационара:
- Активный метод применяется на начальной стадии болезни, чтобы укрепить организм, результат достигается постепенно за счет усиления работы защитных клеток иммунной системы.
- Пассивный предполагает введение препаратов с антителами, которые распространяются по всему организму и уничтожают раковые клетки.
Определенной схемы иммунотерапии меланомы не существует. Для каждого пациента онколог разрабатывает индивидуальный план лечения.
Иммуномодулирующие препараты вводят внутривенно на протяжении нескольких недель с перерывами в несколько дней. На последних стадиях развития меланомы, которая не поддается хирургическому лечению, дозу лекарств значительно увеличивают.
Так достигается максимальный эффект иммунотерапии и увеличивается продолжительность жизни пациента.
Препараты
Источник: https://travmatolog.net/immunoterapiya-pri-melanome/
Иммунотерапия меланомы. Побочные эффекты
В связи с тем, что моноклональные антитела прям очень активно «входят в нашу жизнь», не смотря на заявления нашего чудо-министра, имеет смысл более подробно останавливаться не только на лечении, но и на побочных эффектах этому лечению сопутствующих. Тем более, что на всю страну есть всего несколько больниц имеющих опыт применения данных препаратов.
Ну и чтобы у вас, дорогие читатели, не возникало некой мысли, что «можно купить препарат за границей и прокапать дома» (я уже много раз такое слышал. «Дома» — это именно в «домашних условиях»). Нельзя дома капать такие вещи. Все должно проходить под наблюдением врачей.
Я уже публиковал список побочек от применения Опдиво (ниволумаба) и данный материал будет продолжением темы.
Побочные эффекты при иммунотерапии меланомы: Быстрое вмешательство-ключ к успеху
Перевод статьи из журнала «CURE» за декабрь 2016 (выпуск,посвящённый Меланоме).
Статья написана профессором Джефри Вебером — руководителем и ведущим онкологом Пермутер ОнкоЦентра в NJ Langone МедикалЦентр Госпитале на основе выступления на 34ом Ежегодном Симпозиуме Химиотерапевтической Организации , 6-11 ноября 2016г. в NJCity.
Как известно, иммунотерапия имеет свою негативную сторону, которая проявляется в виде побочных явлений, чаще не опасных для жизни, но иногда требующих немедленного вмешательства персонала ,проводящего курс лечения.
В противном случае, под угрозой может оказаться не только вероятность успеха применяемого средства, но и жизнь пациента прямо в момент лечения.
Пациенты, получающие моноклонные или таргентные лекарственные средства (checkpoint inhibitors) при меланоме : Ервой, Опдиво, Кейтруда, Тецентрик (атезолизумаб), последний ранее опробован в терапии рака крови, имеют схожие побочные эффекты, при применении любого из вышеуказанных препаратов отдельно или в комбинации.
Такие побочные явления проявляются в результате отклика иммунной системы организма на вводимое средство.
1) Кожный покров. Множественные распространённые (по площади кож. покрова) высыпания на коже и зуд (чесотка неинфекционного характера); иногда зуд без высыпаний.
При появлении множественных высыпаний онкосестра, проводящая иммунотерапию, ДОЛЖНА обратить внимание на это явление.
Если в таких местах возникает шелушение ,отслаивание кожи ,то следует ОБРАТИТЬ на это ОСОБОЕ внимание, поскольку в результате пациент может ПОЛУЧИТЬ токсическую некрозию верхних слоёв кожного покрова (ОЧЕНЬ РЕДКО).
Возникает опасная для жизни пациента ситуация, КОГДА пациент может умереть вследствие развития сепсиса (бактериального поражения участков тела, где возникли раны). Если вовремя не проконтролировать ситуацию, то лечащийся буквально «теряет» кожу, (сбрасывая её) и при этом покрывается струпьями.
2) Усталость, утомляемость или постоянное ощущение утомлённости организма ; испарина, потливость; повышенная возбуждаемость, лихорадка; позывы к рвоте появляются и исчезают в процессе лечения неоднократно, но как правило относятся к сравнительно легким явлениям .
3) Состояние лимфоузлов, расположенных в тех частях тела, где они могут прощупываться или визуально просматриваться пациентом и его окружением.
Онкосестра должна проинструктировать в необходимых случаях пациента, и сама ТАК ЖЕ обращать внимание на состояние лимфоузлов.
Набухание, вплоть до значительного «выпирания», узлов из окружающего их кожного покрова или , наоборот, исчезновение прежде просматривавшихся узлов может быть, как следствием иммунного отклика организма на лексредство, так и показателем течения болезни.
Я предупреждаю сестёр,что они ДОЛЖНЫ наблюдать и контролировать припухлости в области лимфоузлаов, распространение таких узлов и возникновение лимфофенапатии.
Если это явление происходит двухсторонне и равномерно по телу (симметрично слева и справа), то наблюдать и ждать дальнейшего развития, ничего не предпринимая.
Если это одностороннее изменение, то можно и НУЖНО подозревать либо возврат , либо прогрессирование заболевания, СЛЕДОВАТЕЛЬНО нужна биопсия таких узлов (тонкоигольная биопсия прим Дядя Вадик). В подобных случаях следует незамедлительно поставить врача-онколога или онкохирурга в известность.»
- …дальше следует описание 5и специфических и менее распространённых РЭ (побочных эффектов) — это в следущий пост.
- *************************
- тик-тик-тик… через пару дней:
- *************************
- Продолжение перевода статьи о побочных эффектах при использовании моноклоннальных и checkpoint inhibitors лекарственных средств при лечении меланомы.
«В начале были рассмотрены ПЭ (побочные эффекты или явления) общего характера. Теперь речь пойдёт о специфических ПЭ (adverse events).
Органико-специфические ПЭ, связанные с нестандартным откликом иммунной системы организма на проводимое лечение, не редкое явление. Но многие из подобных ПЭ являются ОПАСНЫМИ для жизни пациента и требуют особого внимания. Я останавлюсь на 5и основных ,которые могут встречаться как отдельно взятое явление,так и вместе.
1) ПЕЧЕНЬ. Возможность возникновения воспалительного процесса или развитие гепатита (к сожалению не указано, какого типа прим. Alex). Данные процессы ограничивают функционирование печени.
При этом нарушаются панкреатические функции печени и это часто происходит без заметных для пациента симптомов. Ограничение функций Амилазы и Лифазы происходит «бессимптомно». Но лабораторные тесты (анализ крови с учётом ф-ций печени, её энзимов и пр.
) покажут в таком случае высокий и даже очень высокий уровень Амилазы и Лифазы.
Такая ситуация должна немедленно быть взята под контроль . Если повышение уровня продолжается, т.е.
понятно ,что произошёл не единичный выброс, а мы имеем дело с «up high enough» (достачно для принятия решения), необходимо сделать перерыв в лечении основного заболевания.
Принимать решение о применении каких либо средств для снятия ПЭ должен лечащий онколог, получив консультацию эндокринолога.
2) ЛЁГКИЕ. Развитие пневмонии не вирусного характера. При использовании препаратов Ервой и Опдиво (ниволумаб) совместно или Ниво только и особенно Кейтруда (пембролизумаб) можно столкнутся с явлениями, указывающими на развитие пневмонии. Если пациент имеет (т.е.
у него возникли) симптомы типа: неустойчивое , затруднённое дыхание (когда кислород плохо проникает в ткань легких), он «задыхается» (возникает одышка) , кашляет, у него появляются выделения желтоватого или зеленоватого цвета или мокрота (sputum) с примесью крови — необходимо немедленно произвести инструментальное обследование.
Не ограничиваться обычным «прослушиванием лёгких», а выполнить рентген.
Если обычный X-ray покажет развитие пневмонии, то следом НУЖНО пройти СТ (КТ) обследование. Если СТ подтверждает диагноз, то немедленно следует выписать СТЕРОИДЫ пациенту.
Лекарственное средство назначается с учётом особенностей состояния здоровья пациента и в случае невозможности применения стероидов следует изменит схему лечения пневмонии.
Ситуация опасная для жизни пациента, если не лечить, то само не пройдёт (не простуда).
(Вот пример отмены Кейтруды на фоне развившейся пневмонии: Лечение меланомы в Израиле. Отзыв прим Дядя Вадик)
3) ЩИТОВИДНАЯ ЖЕЛЕЗА. Воспаление щитовидной железы (прямое реже, чаще воспаление слизистой), а так же очень редко воспаление слизистой ГИПОФИЗА.
Такого рода воспаления выражаются в проявлении гиперактивности щитовидки с последующим воспалением и сокращением функционирования («сжиганием») железы, в следствие чего у пациента развивается сильная недостаточность ф-ций железы.
Развитие такого процесса выглядит просто, как «Хашимото» (Hashimoto’s thyroiditis) в точности как описано в учебнике.
Следует «положить глаз (close eye)» на таких кого пациентов та. При наличии такого процесса пациент должен получать ГОРМОН levothyroxine (synthzoid). Вопрос о продолжении иммуннотерапии меланомы — в компетенции онколога.
4) ЖКТ. Возникновение КОЛИТОВ или воспаление слизистой других участков ЖКТ при применении Ервоя или Опдиво, реже Кейтруды, является одним из самых опасных видов ПЭ.
Сильнейшие поносы или запоры, колиты могут привести к прободению стенки кишечника или аппендициту с перитонитом (прободение — разрыв, перитонит — гнойное воспаление с «розливом» в области жкт — прим. Alex).
Надо предупреждать пациента перед началом курса лечения о необходимости ставить в известность онкосестру по поводу появления выше указанных симптомов. В начальный период легко лечится и не требует прекращения основного лечения. Но затем требуется агрессивное, а то и радикальное лечение, если запустить.
5) Неврологические ПЭ. Слабость и онемелость в области плечевого пояса; конечностей (рук и ног) — требует немедленного осмотра пациента врачом -неврологом, а возможно и последующего лечения.
Если у пациента выявляется развитие синдрома » GUILLAIN BARRE» или миастения»(myasthenia) GRAVIS » , то эти ПЭ требуют немедленного и агрессивного лечения. Возникают подобные явления, как результат отклика иммунной системы организма на вводимый препарат .
Этот отклик приводит к повреждению рецепторов периферической нервной системы и непроводимости электроимпульсов , поступающих из центральной нервной системы. У женщин встречается чаще.
Если появляются провалы в памяти, изменение темперамента и т.п. — может свидетельствовать о наличии GB Sindrom . Это может привести к возникновению энцефалита или отёку слизистой гипофиза, а на фоне МТС в области ГМ К ТЯЖЁЛОМУ ОТЁКУ слизистой ГМ и смерти.
Кроме всего выше перечисленного, иногда встречается воспаление почек (надпочечников), что вызывает повышение уровня BUN КРЕАТИНИНА. Данное отклонение легко определяется по анализам крови и лечится (довольно легко) применением стероидов и иных лекарственных средств.
В заключение хочу подчеркнуть, что пневмония, колит, неврологические ПЭ требуют ПЕРЕРЫВА в курсе иммунотерапии и вмешательства врача специалиста, пока НЕ СТАЛО ПОЗДНО.»
- От себя хочу добавить ,что не надо пугаться этих ПЭ, просто относится к тому, кто вынужден лечиться от меланомы ВНИМАТЕЛЬНО и в плане всяческих ПЭ и тогда всё будет хорошо (должно).
- **********************
- Статья переведена Алексом, комментарии которого вы можете видеть под многими статьями моего блога и за что ему выражается ОГРОМНАЯ благодарность!
- Не болейте!
Источник: https://www.vladlive.com/vse/nabolelo/immunoterapiya-melanomy-pobochnye-effekty/
Правда и вымысел вокруг иммунотерапии. Интервью с онкологом Михаилом Ласковым
Что такое иммунотерапия?
Иммунотерапия – это относительно новый метод лечения онкологических заболеваний. Иммунотерапия не действует напрямую на опухоль, но заставляет иммунитет убивать раковые клетки. Это и есть принципиальное ее отличие от химиотерапии и таргетной терапии.
По большому счету, иммунотерапия заставляет иммунитет делать то, что он и так должен, но не делает по каким-либо причинам. Например, иногда раковые клетки маскируются под здоровые, тогда иммунная система перестает воспринимать их как инородные и не уничтожает. Иммунотерапия может “снимать маску” с опухолевых клеток и помогать иммунитету распознавать их.
Справедливости ради нужно сказать, что сейчас поднялся очень большой хайп по поводу иммунотерапии, потому что вышли действительно эффективные препараты: авелумаб, атезолизумаб, дурвалумаб, пембролизумаб, ниволумаб и ипилимумаб. Но иммунотерапия началась, конечно же, не сейчас и даже не три года назад. Она очень давно применялась с переменным успехом. Как правило, с не очень большим.
Что же произошло сейчас? Появился новый класс препаратов, которые действуют на рецепторы PD1 и PD-L1. Именно эти рецепторы позволяют опухолевой клетке повлиять на иммунитет так, чтобы он перестал распознавать ее, и, следовательно, убивать раковые клетки.
Для лечения каких видов рака используется иммунотерапия?
Сначала эти препараты начали применяться при меланоме и имели большой успех. Почему именно при меланоме? Как мы понимаем, есть опухоли, которые лечатся относительно легко, а есть те, что лечатся очень плохо, рак поджелудочной, например.
Новые препараты стараются разрабатывать именно для труднолечимых раков. Меланома – это как раз один из таких труднолечимых раков, в лечении которого двадцать лет не происходило ничего хорошего, никаких новых высокоэффективных препаратов не появлялось.
Иммунотерапия показала себя очень эффективно при меланоме, все воодушевились и начали применять этот метод лечения на все раки, которые только могли. Тут, конечно же, очень быстро выяснилось, что где-то он работает, где-то не работает совсем, а где-то работает только в конкретных ситуациях.
Иммунотерапия сейчас успешно применяется при лечении рака легких. Как мы знаем, есть разные мутации и разные виды этого рака. И при некоторых из них иммунотерапия быстро заменила химию, оказалась и лучше, и безопаснее. Это очень большой успех. Но стоит помнить, что далеко не весь рак легких успешно лечится иммунотерапией.
- В России иммунотерапию также используют при лечении рака почек, а на Западе – в случаях рака головы и шеи, лимфомы Ходжкина, рака мочевого пузыря и некоторых случаях рака печени.
- Как объяснить, что иммунотерапия подходит только по показаниям и небольшому проценту больных?
- Как и все, что есть в онкологии, иммунотерапия – это не панацея от всего рака. Это просто еще один способ воздействовать на опухоль, далеко не всегда эффективный и ни разу не безопасный
- Использовать иммунотерапию можно лишь в ограниченном количестве случаев. На данный момент ее эффективность доказана только для следующих видов рака:
- — меланома;
- — немелкоклеточный рак легких;
- — мелкоклеточный рак легких;
- — рак почки;
- — рак головы и шеи;
- — лимфома Ходжкина;
- — рак мочевого пузыря.
- *** Иммунотерапия может быть эффективной в строго определенных ситуациях даже при вышеуказанных видах рака.
К тому же есть ряд побочных эффектов. И довольно серьезных. В некоторых случаях иммунная система начинает атаковать здоровые ткани и органы, что может вызвать такие осложнения, как:
- — пневмония,
- — гормональные нарушения,
- — проблемы с желудочно-кишечным трактом,
- — нефрит и нарушение функции почек,
- — мышечные боли, боли в костях и суставах,
- — ощущение усталости, слабость,
- — тошнота, диарея, нарушения аппетита и др.
- Впрочем, серьезные осложнения появляются в среднем только в одном случае из шести.
В октябре вы назвали Нобелевскую премию за иммунотерапию премией для маркетологов. Почему вы отреагировали именно так?
Вспомним историю прекрасного препарата бевацизумаб. Когда он вышел, маркетологи подняли хайп по поводу этого средства, которое останавливает рост сосудов в опухоли.
Начали из каждого утюга говорить о том, какое это чудо-чудо-чудо. В итоге, конечно, никакого чуда не было, и этот препарат нашел свое довольно ограниченное применение.
И по соотношению цена-польза он, вежливо говоря, далеко не идеален.
И вот уже на этой неделе ко мне толпами приходят люди, которые пытаются спастись при помощи иммунотерапии. И только максимум у 10 % из них этот метод можно пробовать с неизвестным результатом.
Вот про такую ситуацию как раз и было предостережение в этом посте. Потому что на этом сейчас можно быстро срубить много денег в России, именно срубить, а не заработать.
Ведь у людей есть все подтверждения: 1) не могли просто так дать Нобелевку; 2) все журналисты написали, что это чудо и панацея; 3) препарат стоит от 200 тысяч в месяц. Все сходится – Нобелевка, цена.
Отлично, квартиру продаем.
И тут еще какой-нибудь радостный доктор из частной клиники предлагает его назначить и прямо сейчас, ведь завтра может быть уже поздно.
И главное – очень хочется верить, что это спасет. Это ведь не гомеопатия, а высокая наука.
Как пациенту понять, назначают ему фейковые препараты или нормальные?
Это сделать можно, но необходимо, конечно, включать голову. Нужно много читать и стараться уметь разбираться в источниках.
Например, почитать гайдланы для пациентов NCCN или ESMO. Это англоязычные источники, NCCN – американский , ESMO – европейский. Кстати, мы сейчас переводим их на русский язык при помощи благотворительного фонда «Живой».
Еще можно посмотреть русскоязычные рекомендации, но только профессиональные.
Тут проблема, конечно, в том, что на русском языке практически ничего нету. Существуют клинические рекомендации, но они для врачей. Для пациентов – почти ничего.
Вот у нас (на ютуб-канале Клиники амбулаторной онкологии и гематологии — примечание Profilaktika.Media) есть видео про иммунотерапию. Еще пара моих комментариев и несколько материалов моих коллег на эту тему.
Но в общем море «ура-ура, нашли лекарство от рака», «британские ученые доказали…» это может быть очень сложно найти.
А какие препараты иммунотерапии используются сейчас в России?
Их всего четыре, и они довольно дорогие. Это атезолизумаб «Тецентрик», пембролизумаб «Кейтруда», ипилимумаб «Ервой» и ниволумаб «Опдиво». И все, больше пока ничего нет, но много всего на предрегистрационной стадии.
Какие “методики” на рынке выдают за фальшивую иммунотерапию? Например, назначают профилактические капельницы с иммуномодуляторами против рака.
Инарон, рефнот, вакцины всякие, фракция АСД, всего и не упомнишь.
Как пациенту понять, что ему нужна и может помочь иммунотерапия и как ее можно попробовать получить в рамках ОМС?
Поговорить с врачом, почитать надежные источники (об этом выше). По ОМС пойти к химиотерапевту по месту жительства. Все, больше никак.
За счет чего иммунотерапия такая дорогая? Из чего складывается стоимость лекарства?
Разработка нового лекарства, действительно нового, как эти ингибиторы, стоит миллиард долларов. И семь лет после разработки формула защищена патентом. После этого срока буквально на следующий же день заранее скопированный препарат начинают продавать дешевле.
Появляется большая конкуренция. Соответственно, за эти семь лет люди, работающие над созданием лекарства, должны вернуть себе “ярд” и заработать. Один “ярд” что в себя включает? Что из 10 лекарств, которые на ранней стадии компания начинает разрабатывать, до клиник доходит только одно, и это занимает лет двадцать.
Соответственно, вот и вся экономика, за 7 лет нужно всю стоимость отбить и немного заработать для акционеров. Очень сложно разрабатывать и очень просто копировать.
Как пациенту понять, что он наткнулся на мошенников?
Сигнальный значок – это, прежде всего, давление. Когда начинается – давайте скорее, уже вчера надо было начать применять препарат, думать вам некогда, по другим местам ходить нечего. То есть такие довольно простые элементы давления.
В онкологии, на самом деле, крайне редко бывает так, что необходимо вот прямо сейчас, сию минуту начать лечение.
Понятно, что если требуют много денег и есть давление по времени, чтобы человек не успел одуматься, то, скорее всего, что-то не так.
Источник: https://media.nenaprasno.ru/articles/keysy/pravda-i-vymysly-vokrug-immunoterapii-intervyu-s-onkologom-mikhailom-laskovym/