статьи
Причинами мужского бесплодия могут быть различные патологические состояния. Среди них и гормональные расстройства, и системные заболевания, и недуги, поражающие непосредственно репродуктивные органы. Одной из патологий, вызывающих проблемы с продолжением рода у представителей сильного пола из-за необратимых изменений в половом члене, может стать болезнь Боуэна (morbus Bowen).
Определение заболевания
Данный процесс представляет собой злокачественные новообразования, которые поражают верхний слой кожи – эпидермис, но не проникают через базальную мембрану и не затрагивают нижележащие слои дермы. Поэтому его иногда называют карциномой in situ. Впервые его описал американский дерматолог Джон Боуэн еще в 1912 году.
Из-за воздействия различных неблагоприятных факторов происходят изменения эпидермальных клеток на генном уровне.
В результате старые структуры отмирают, а на их месте появляются уже новые, поврежденные образования, которые имеют другое строение и не выполняют изначальных функций.
Такое деление имеет злокачественную природу, но из-за отсутствия в верхнем слое покрова кровеносных сосудов дальнейшее распространение метастаз по организму невозможно.
Некоторые ученые считают болезнь Боуэна предраковым состоянием кожи, другие называют недуг ранней стадией онкологии. В любом случае, при отсутствии должного лечения, деформация может пойти глубже, прорасти через мембрану и затронуть другие слои дермы. Это способно спровоцировать плоскоклеточный рак, для которого характерно быстрое распространение и метастазирование.
Классификация патологии
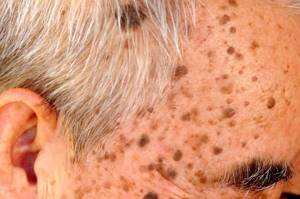
Поражения могут быть на любых участках кожи и слизистых оболочках, но чаще всего появляются на не защищенных и открытых зонах: на руках, лице, туловище. У мужчин локализация преимущественно наблюдается на голове и шее.
Изменения в области крайней плоти и на головке пениса часто выделяют в независимую предраковую форму под названием эритроплазия Кейра.
По клиническому течению выделяют следующие разновидности:
- Анулярная – характеризуется образованием круглых бляшек с приподнятым краем. Наиболее распространена.
- Веррукозная – при этом на измененной поверхности появляются выросты, напоминающие бородавки.
- Пигментная – отличается скоплением меланина в пораженном участке, что придает ему темную окраску. Встречается редко.
- Болезнь ногтевого ложа.
Причины возникновения болезни Боуэна: заразная ли эта патология и как она передается
Врачи не могут назвать конкретные обстоятельства, которые однозначно приводят к развитию патологии. Но предрасполагающими факторами являются:
- Чрезмерное солнечное излучение.
- Воздействие мышьяка на организм в течение продолжительного периода.
- Прием иммунодепрессантов и других препаратов, подавляющих иммунную систему.
- Травмы кожи.
- Радиационное и рентгеновское облучение.
- Контакт с некоторыми пестицидами.
- Кожные проблемы различной этиологии (актинический кератоз, ангиоретикулез Капоши, фото или химиотерапия при псориазе и другие).
- Заболевание ВПЧ, особенно штаммами высокой онкогенности (тип 16 и 18).
Болезнь Боуэна на головке пениса может быть спровоцирована венерическими инфекциями, которые нарушают покровы слизистой оболочки крайней плоти. Нарушение правил личной гигиены часто приводит к воспалению препуция, что в свою очередь также рискует стать причиной предракового состояния.
Поражение чаще встречается у мужчин старше 40 лет. Светлокожие люди более подвержены данной патологии, нежели обладатели смуглой кожи.
Из вышесказанного можно заключить, что за исключением случаев, когда изменения вызваны ИППП, данное заболевание не заразно и не передается при контакте с другим человеком.
Согласно разным статистическим данным на 100 000 населения встречается от 14 до 142 случаев заболеваемости такой карциномой. Значительные различия в сведениях связаны со сложностью регистрирования и определения данного недуга.
Симптомы болезни Боуэна у мужчин
Опасностью патологии является ее медленный рост и частое отсутствие какого-либо дискомфорта от наличия изменений.
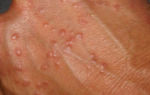
В большинстве случаев на коже появляется единичное четко очерченное красновато-коричневое пятно с немного приподнятыми краями. Редко бывает сразу несколько новообразований.
По форме они чаще всего круглые или овальные, но могут быть и неправильной формы. Очаги не болят, редко когда течение сопровождаются зудом.
Со временем на них могут возникать небольшие наросты, появиться шелушение, начать выделяться сукровица.
При прогрессировании заболевания пораженные участки увеличиваются в размерах, присоединяется эрозия и изъязвление.
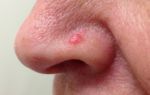
На половом члене такая карцинома выглядит как пятно ярко-красного цвета с четкими, но неровными краями. Чаще всего его можно обнаружить на крайней плоти со стороны слизистой оболочки или на головке пениса.
Обычно никаких субъективных признаков пациент не замечает. Если начинается эрозия, то возможно появления жжения, зуда, небольшой болезненности во время микции или семяизвержения. В моче и эякуляте появляется кровь.
При наложении инфекции возможно выделение гноя.
Длительное бессимптомное течение приводит к позднему обнаружению проблемы. В результате при локализации на половых органах чаще происходит перерождение в плоскоклеточный рак с последующим метастазированием.
Симптомы, описание и последствия болезни Боуэна у мужчин можно посмотреть на фото ниже:
Диагностика заболевания
Верное заключение даст врач дерматолог, онколог или уролог после проведения осмотра, сбора анамнеза и гистологического исследования. Последнее необходимо для подтверждения наличия злокачественных изменений в клетках.
Для этого проводится биопсия – взятие небольшого образца поврежденного участка и последующее изучение его под микроскопом. Благодаря такому анализу врач установит степень распространения патологии и сможет отличить ее от прочих предраковых состояний.
Дифференцировать этот вид карциномы следует от других кожных недугов, а именно:
- псориаза;
- экземы;
- себорейного кератоза;
- пигментной формы базалиомы;
- красного плоского лишая;
- грибкового поражения ногтя;
- других.
Болезнь Боуэна и склонность к онкологии: является ли это заболевание признаком поражения других органов
Согласно современным исследованиям, нет связи между описываемой патологией и опухолями внутренних органов. Появление характерных пятен на коже не свидетельствует о наличии каких-либо онкологических проблем в других частях организма. Также злокачественные поражения не провоцируют рак прочей локализации из-за отсутствия кровоснабжения пораженных тканей.
Халатное отношение к своему здоровью, несвоевременное лечение может привести к прорастанию недуга через базальную мембрану и возникновению плоскоклеточного рака кожи. Признаками начала такого процесса являются:
- Появление узелков и уплотнений в измененных участках.
- Кровоточивость.
- Образование язв в патологических очагах.
- Увеличение размера близко расположенных лимфатических узлов.
- Изменение окраски новообразований.
При обнаружении перечисленных симптомов следует незамедлительно посетить дерматолога для назначения эффективной терапии.
Лечение болезни Боуэна
Для каждого конкретного пациента врачи назначают индивидуальную схему борьбы с заболеванием с учетом степени повреждения, локализации процесса, общего состояния больного и других важных факторов.
Наиболее распространенными вариантами устранения кожных проблем, вызванных таким состоянием, являются различные хирургические манипуляции. На ранних сроках полное удаление поврежденных тканей является наиболее результативным, так как новообразования не затрагивают глубокие слои дермы и не образуют метастаз.
Иссечение. Классический вариант, при котором специалист скальпелем вырезает патологический очаг. Процедура проводится под местным обезболиванием. На рану накладываются швы, после снятия которых образуется небольшой рубец.
При расположении пятна на крайней плоти эффективной мерой будет ее обрезание. После чего мужчина сможет не вспоминать более об этом неприятном недуге.
При крупных поражениях на открытых участках, например, на голове или теле, часто используется микрографическая Мос-хирургия.
Суть метода в поочередном снятии тонких слоев с поврежденных зон и их одновременной микрокроскопией. Так врач может контролировать процесс удаления злокачественных клеток и оставить максимально возможное количество здоровой ткани.
В результате получается лучший косметический эффект по сравнению с обычным иссечением.
Кюретаж. Еще один вид удаления опухоли. При этом используется специальный инструмент – кюретка, с помощью которого новообразование выскабливается. После такой обработки ткани дополнительно прижигаются путем электрокоагуляции. Иногда необходимо провести несколько таких сеансов для полного устранения карциномы.
Криотерапия. Данный метод основан на разрушающем воздействии низких температур на измененные клетки. При этом на патологический очаг наносят жидкий азот.
Через некоторое время в зоне обработки образуется корочка, после отпадания которой на теле остается небольшой рубец. Криодеструкция является малоинвазивным способом и меньше, чем скальпель, травмирует здоровую кожу.
Но она подходит только для борьбы с пятнами небольшого размера.
Фототерапия. Хорошо зарекомендовала себя в устранении крупных поражений.
Здесь используется способность некоторых светочувствительных веществ накапливаться в измененных тканях и под действием света вырабатывать определенное излучение, губительное для клеток, захвативших препарат.
Для этого на обрабатываемый участок предварительно наносят фотосенсибилизатор, а через некоторое время его облучают специальной лампой. Как правило, требуется несколько сеансов для полной ликвидации очага.
Также в сочетании с другими метода могут использоваться лазер и лучевая терапия.
Близкофокусная рентгеноскопия показана при поражении слизистых оболочек.
При невозможности хирургического иссечения и в некоторых других случаях эффективным оказывается консервативное лечение. Хорошо зарекомендовали себя мази для наружного применения с фторурацилом и имиквимодом.
Последний препарат показан при эритроплазии Кейра. Схема подбирается врачом индивидуально.
Часто назначают курсовое использование лекарства, когда на протяжении одной недели мазь наносят дважды в день, а следующие семь дней делают перерыв от использования медикамента. Так повторяют от 4 до 6 раз.
Болезнь Боуэна: прогноз
Несмотря на злокачественность процесса, при своевременной врачебной помощи исход будет хорошим. Если вовремя иссечь патологический участок, то можно навсегда забыть о данной проблеме.
При отсутствии должного лечения вероятность перерождения в плоскоклеточный рак составляет от 3 до 5%, при этом в каждом третьем случае возможно образование метастаз в других органах. Такое состояние уже значительно хуже поддается лечению, что делает прогноз неблагоприятным.
При локализации процесса на половых органах, риск того, что онкология распространится дальше, немного выше и составляет 10–20 %.
Отсутствие субъективных симптомов, редкость заболевания, схожесть признаков с другими кожными недугами – все это делает своевременную постановку диагноза затруднительной. Поэтому очень важно следить за изменением состояния своего здоровья, особенно после достижения 40 лет.
Профилактика
Чтобы не пропустить первые признаки патологии важно соблюдать некоторые правила:
- Периодически посещать специалистов с целью контроля за здоровьем всего тела.
- Избегать длительного пребывания на открытом солнце, использовать солнцезащитные кремы с высоким показателем SPF.
- Соблюдать правила личной гигиены, регулярно принимать душ и использовать моющие средства.
- Не допускать травм кожи. При занятии опасными и контактными видами спорта всегда надевать специальную защиту.
- Вести умеренную половую жизнь с целью предотвращения ИППП.
При поражении половых органов описываемая патология может уменьшить фертильность мужчины и даже привести к бесплодию. Для улучшения репродуктивной функции врачи рекомендуют представителям сильного пола принимать препарат Простатилен АЦ.
Эго уникальная биологически активная формула повышает количество морфологически правильных и подвижных половых клеток, а также увеличивает уровень свободного тестостерона в крови. Лекарство показано и при хронических формах простатита.
Эффективность медикамента подтверждена в ходе клинических исследований.
Мы подробно рассмотрели, что такое болезнь Боуэна и как лечить данную патологию. Для лучшего понимания темы предлагаем ознакомиться с видео ниже.
Источник: http://xn--90agcboqvgr.net/article/bolezn-bouena-opisanie-i-lechenie/
Болезнь Боуэна — что это?
Один из видов злокачественных новообразований кожи – болезнь Боуэна – являет собой плоскоклеточную карциному, имеющую склонность к периферическому росту. Крупные очаги патологии способны дорастать до нескольких сантиметров в диаметре. Хотя они практически безболезненны, но могут шелушиться или иметь на поверхности бляшки.
Подробнее о болезни
Это редкая болезнь кожи, которая характеризуется наличием единичных или множественных бледно-розовые монетообразных новообразований на ней, местом локализации которых является поверхностный слой – эпидермис.
Из-за отсутствия роста этого вида рака в окружающие ткани эту болезнь относят к предраковым заболеваниям.
Если болезнь Боуэна не лечить, то впоследствии она может переродиться в инвазивный рак (плоскоклеточный рак), разрастаться дальше и давать метастазы.
У детей заболевание встречается реже, чем у взрослых. У мужчин болезнь Боуэна чаще диагностируется в возрасте от 40 до 70 лет, у женщин – после 50 лет.
Новообразование у мужчин чаще диагностируются в области головы и шеи, а у женщин – в области лица и ног. Эта болезнь не заразна и не может передаваться от человека к человеку. Код заболевания по Мкб 10 – D00-D09.
Основными местами локализации заболевания являются:
- голова – 45 %;
- половые органы – 10 %;
- слизистые оболочки – 10%;
- ладони – 10 %;
- на других областях тела такие новообразования встречаются реже.
На половых органах необрезанных мужчин такие новообразования локализуются на внутренней поверхности крайней плоти, на женских половых органах (влагалище, половых губах и т.д.) этот вид рака формируется очень редко.
Причины возникновения (этиология заболевания)
Точные причины развития внутриэпидермального рака не ясны. Большое влияние на формирование этого заболевания оказывают: ультрафиолетовые лучи, предрасположенность к раковым заболеваниям, длительный контакт с вредным веществами (солями мышьяка), ионизирующая радиация.
Кроме причин извне, такое заболевание может быть спровоцировано присутствием следующих заболеваний:
- красного плоского лишая;
- дискоидной красной волчанки;
- дистрофического буллезного эпидермолиза.
Иногда причиной развития интраэпителиального рака Боуэна становятся травматические поражения с образованием рубцов. Также нельзя исключить возможность того, что болезнь может быть спровоцирована заражением вирусом папилломы человека (ВПЧ) онкогенного типа.
Также отмечается развитие болезни на фоне других заболеваний, которые связаны с изменениями кожи — ороговевающей кисты, саркомы Капоши, порокератоза Мибелли, порокератоза Мибелли, и прочих.
Фактором риска является употребление препаратов для угнетения иммунной системы (иммунодепрессанты).
Механизм превращения нормальных клеток в аномальные происходит так: под воздействие неблагоприятных факторов в клетках поверхности кожи нарушаются обменные процессы, и ускоряется их отмирание.
Образующиеся клетки генетически видоизменяются, что приводит к нарушению самой структуры клеток и их функциональности. Средний слой – шиповатый – страдает в первую очередь, так как его клетки деформируются и аномально начинают делиться.
До тех пор, пока опухоль не проникла сквозь мембрану, которая отделяет эпидермис от среднего слоя дермы, она носит название карциномы «на месте», и не является злокачественной.
Симптомы болезни и виды патологии
Главным признаком болезни Боуэна считается появление новообразования (очагов дискератоза) на поверхности кожи – одиночного или сразу нескольких.
Запомните! Появление красноватого пятна с расплывчатыми очертаниями – первый признак болезни Боуэна. Позже на этом месте появляется бляшка желтоватого цвета с шелушащейся поверхностью. При отшелушивании образуется влажная ранка.
Со временем на пораженном участке может образовываться бородавочное образование.
При расположении новообразования на поверхности слизистой – бляшки могут иметь папилломатозную бархатистую поверхность.
Хотя новообразование чаще встречается на открытых участках кожи, оно может поражать ладони и подошвы. Если диагностируется болезнь Боуэна, расположенная в полости рта, она считается облигатным раком с высокой степенью озлокачествления – в большинстве случаев перерождается в рак. Внешне это новообразование выглядит как неравномерно окрашенное пятно, которое может располагаться в области ротовой полости и области носоглотки (корень языка, внутренняя часть щек, мягкое небо, небные дужки, за коренными зубами, на губах).
Иногда при появлении новообразования пациент может ощущать некоторую болезненность или зуд. При дальнейшем развитии очаг новообразования может углубляться, на ее поверхности могут появляться участки белого цвета, похожие на лейкоплакию.
Болезнь Боуэна делится на следующие формы:
- анулярная (кольцевидная) – наиболее часто встречающаяся, сопровождается возникновением округлых очагов с приподнятыми границами в форме кольца;
- бородавчатая (веррукозная) – проявляется возникновением на поверхности мелких выростов, похожих на бородавки;
- пигментная (пятнистая) – сопутствующая накоплением меланина в клетках и последующим потемнением кожи;
- болезнь Боуэна ногтевого ложа, приводящая к разрушению ногтевой пластины.
Одна из форм, которая во многом схожа с болезнью Боуэна, является эритроплазия Кейра. При ней характерно возникновение на коже внутренней плоти и головки полового члена красноватых, шероховатых или гладких пятен, которые могут сопровождаться шелушением, болью, изъязвлением, зудом. В процессе мочеиспускания или эякуляции из уретры возможно выделение крови.
Если болезнь Боуэна диагностируется в области половых органов у женщин, то она может протекать в виде внутриэпителиальной неоплазии вульвы. Чаще всего бывает связана с инфицированием 16 типом вируса папилломы. На поверхности кожи промежности появляются красные шероховатые пятна, понемногу возникает жжение или зуд.
Диагностирование
Для диагностики болезни проводится осмотр места поражения болезни специалистом, назначаются биопсия новообразования и гистология изъятого образца ткани.
Так как эту болезнь можно спутать с другими кожными болезнями, то очень важен внимательный осмотр всей поверхности и проведение дерматоскопии.
Точный диагноз ставиться после проведения биопсии. Такой метод исследования помогает подтвердить диагноз и исключить другие болезни, к примеру, инвазивный плоскоклеточный рак, при котором клиническая картина похожа на болезнь Боуэна. Без проведения биопсии нельзя поставить верный диагноз и назначить правильное лечение.
Биопсия показывает различные патоморфологические элементы признаков заболевания:
- ороговение (гиперкератоз);
- очаговый паракератоз в виде «роговых жемчужин» — напластований ороговевающих клеток;
- акантоз с выростами утолщенного и удлиненного характера;
- фигуры митозов;
- атипию и крупные ярко окрашенные ядра;
- хаотичное расположение шиповатых клеток;
- вакуолизация клеток.
При переходе болезни Боуэна в рак наблюдаются следующие изменения:
- внедрение в толщу дермы тяжей акантолиза с трансформацией формы клеток;
- деструкция базальной мембраны.
В связи с некоторой схожестью болезни Боуэна с другими поражениями кожи проводится дифференциальная диагностика с:
- псориазом;
- солнечным кератозом;
- экземой;
- старческими бородавками;
- туберкулезной волчанкой;
- бовеноидным папулезом;
- себорейным лишаем;
- опоясывающим лишаем;
- болезнью Педжета (рак молочной железы) и другими.
Если заболевание поражает ногтевую пластину, то его следует дифференцировать с онихомикозом, веррукозным туберкулезом, раком кожи, паронихией, кератоакантомой.
Получите смету на лечение
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Методы лечения
Методы лечения подбираются индивидуально, учитывая возраст пациента, место локализации новообразования, размер и количество очагов, и другие факторов. Часто используется сочетание нескольких методов.
Методы лечения, используемые при терапии заболевания:
- химиотерапия;
- фотодинамическая терапия;
- криотерапия;
- электродеструкция;
- кюретаж;
- хирургическое вмешательство;
- иногда применяется выжидательная тактика.
Выжидательная тактика применяется, если новообразование медленно растет и расположено в местах, которые можно защитить от влияния солнечных лучей. Пациенту в таких случаях надлежит регулярно посещать врача и только при начале прогрессирования болезни применить хирургический метод.
Хирургический метод довольно часто применяется при лечении, этот метод очень эффективен, так как опухолевые клетки не проходят глубоко в кожу и не дают метастазы. Новообразования удаляются и накладываются швы, на их месте позднее образуется рубец. Сама операция выполняется под местной анестезией. Для получения лучших косметических эффектов используется микрографическая Мос-хирургия. Она применяется при крупных новообразованиях в области головы, шеи, пальцев. В процессе операции хирург снимает слой за слоем, изучая удаленные слои под микроскопом, как только новообразование убрано до здорового слоя, удаление завершают. Мос-хирургию считают самым эффективным методом терапии.
Кюретаж – это еще один способ хирургического вмешательства, который подразумевает выскабливание и последующую электрокоагуляцию. При таком методе пораженные ткани сначала выскабливаются кюреткой, а следом очаг прижигается. Этот вид лечения выполняют с обезболиванием. Чаще всего надо проводить не один сеанс. После прижигания может остаться рубец.
Химиотерапия для уничтожения клеток опухоли применяется наружно.
Для этого используют мазь с фторурацилом, которую наносят на место поражения два раза в день в течение недели, потом делают перерыв и снова повторяют.
Таким образом, проводят 4-6 курсов (обычно такое лечение используют в сочетании других методов лечения). Также используется Имиквимод для лечения эритроплазии Кейра и больших очагов на голенях.
Криотерапия (криодеструкция), используемая для лечения, считается малоинвазивным методом, так как незначительно влияет на непораженные ткани.
При криотерапии применяют жидкий азот или аргон, который непосредственно наносится на зону, пораженную болезнью.
Когда пораженные ткани замерзают, то сверху образуется корочка, и через несколько недель она должна отпасть. Этот метод используется при начальной стадии.
Фототерапия применяется при крупных очагах новообразования. Для проведения лечения на очаги поражения наносится светочувствительное вещество и потом на него воздействуют определенным видом светового облучения. Аномальные клетки при этом разрушаются. Как правило, для фототерапии нужно провести несколько сеансов.
Лучевая терапия сегодня применяется не очень часто из-за трудно заживающих повреждений. Рентгенотерапия используется с близкого расстояния, если новообразование находится в полости рта или на языке и удаление опухоли невозможно.
Народные способы лечения
Из-за того, что есть опасность перерождения заболевания в рак, применение народных средств не считается эффективным. При любом использовании народных методов лечения надо согласовывать их прием с лечащим врачом и не использовать вместо основного лечения.
Последствия и осложнения болезни Боуэна
Основным страшным последствием болезни Боуэна считают озлокачествление в плоскоклеточный рак и прорастание его в окружающие мягкие ткани с последующим метастазированием.
Другими осложнениями могут быть:
- инфицирование воспаления;
- изъязвление бляшек;
- сепсис.
Прогноз
При своевременно проведенном лечении прогноз болезни Боуэна вполне благоприятен. После хирургического удаления очага заболевания пациент может забыть о болезни.
Если хирургического удаления не было, риск перерождения в рак есть и составляет около 3-5 %. При локализации на половых органах риск немного выше – около 10%.
Такие разные прогнозы зависят от стадии заболевания, когда оно было диагностировано, месторасположения опухоли и т.д.
Поэтому после выявления этой болезни лучше устранить новообразование хирургическим способом и не думать о его рецидиве.
Профилактика болезни
Профилактика болезни предусматривает проведение следующих мероприятий по предупреждению возникновения болезни Боуэна:
- наблюдение у дерматолога при возникновении любых видов дерматоза (кожных заболеваниях);
- избегание долгого воздействия ультрафиолетового излучения;
- не допускать травмирования кожных покровов;
- избегать частых контактов с агрессивными химическими веществами;
- после сорока лет тщательно осматривать кожные покровы и при малейших подозрениях обращаться к врачу.
Тем, кто уже перенес болезнь Боуэна, советуется избегать пребывания на солнце с 10 до 16 часов, носить головные уборы с широкими полями, одежду, прикрывающую руки и ноги и использовать солнцезащитные крема.
Источник: https://pro-rak.com/predrak/bolezn-bouena/
Болезнь Боуэна: об опасности заболевания и методах его лечения
Болезнь Боуэна – вариант внутриэпидермальной карциномы, то есть она берет свое начало в толще поверхностного кожного слоя – эпидермиса. Она вызвана злокачественным перерождением клеток, образующих плотные белки кожи, — кератиноцитов. Заболевание считается предраковым состоянием. Другие ученые относят его к ранней стадии рака кожи. В дальнейшем болезнь может трансформироваться в инвазивный плоскоклеточный рак кожи с агрессивным течением и быстрым метастазированием.
Распространенность, причины и механизмы развития
Оценить истинную частоту встречаемости патологии сложно, поскольку в статистику попадают преимущественно случаи меланомы. Некоторые исследователи сообщают о 14 случаях на 100 тысяч населения в год, по данным других ученых этот показатель в 10 раз больше и составляет 142 случая на 100 тысяч. Отмечено, что заболеваемость выше в тропических районах Земли у людей со светлой кожей.
Заболевание чаще возникает на открытых участках кожи, подвергающихся действию прямых солнечных лучей (кисти рук), а также на туловище и в области половых органов.
Болезнь Боуэна у мужчин чаще регистрируется на голове и шее, а у женщин – на ногах и лице. Заболеваемость увеличивается с возрастом, и большинство случаев регистрируются у людей старше 60 лет.
Заболеваемость мужчин и женщин примерно одинакова.
Причины
Точные причины болезни Боуэна неизвестны, однако установлена пагубная роль солнечных лучей в ее развитии. Кроме того, пожилой возраст также является одним из факторов риска. Более часто заболевание возникает у людей, принимающих препараты для угнетения иммунной системы (цитостатики, иммунодепрессанты, глюкокортикоиды).
Увеличивается вероятность развития патологии у лиц, инфицированных вирусом папилломы, преимущественно 16 типа. Также опасен длительный контакт с мышьяком (например, на производстве) в течение 10 лет и более. Есть указания на роль углеводородов и горчичного газа в появлении признаков болезни.
Механизмы развития
Под действием неблагоприятных внешних факторов в поверхностных клетках кожи нарушаются процессы обмена веществ, ускоряется их отмирание. Вновь образующиеся клетки приобретают генетические изменения, которые приводят к нарушению их структуры и функции.
В первую очередь страдает средний – шиповатый – слой эпидермиса, клетки которого деформируются и аномально делятся. Пока опухоль не проникла через мембрану, отделяющую эпидермис от среднего слоя кожи – дермы, она называется карциномой in situ, то есть заключенной в пределах эпителия. Такое новообразование по характеру роста клеток является злокачественным.
Но так как оно не может проникнуть в кровеносные сосуды (которых в эпидермисе нет), его метастазирование невозможно.
Признаки и симптомы
Различают такие клинические формы патологии:
- анулярная (кольцевидная) – самая частая, сопровождающаяся появлением округлых очагов с приподнятым краем в виде кольца;
- веррукозная (бородавчатая) – проявляющаяся формированием на поверхности бляшек мелких выростов, напоминающих бородавки;
- пигментная (пятнистая) – сопровождающаяся накоплением пигмента меланина в клетках кожи и потемнением их окраски;
- болезнь Боуэна ногтевого ложа, которая может привести к разрушению ногтевой пластины.
Основные симптомы болезни Боуэна – медленно растущие от центра к периферии поверхностные красновато-коричневые пятна на коже, четко отграниченные от окружающих тканей слегка приподнятым кольцевидным краем. Иногда очаг болезни выглядит как участок сухой шелушащейся кожи.
Эти образования плоские или немного приподнятые над окружающими тканями, имеют округлую или овальную форму, реже их очертания неправильные. Как правило, они безболезненны, но иногда сопровождаются зудом. При дальнейшем развитии патологии из очага может выделяться сукровица, гной, на нем образуются корки.
Поверхность обычно зернистая, неровная, могут определяться мелкие выросты.
Заболевание может выглядеть как бородавчатое разрастание, потрескавшаяся кожа или участок с темной окраской (гиперпигментацией). В большинстве случаев очаг единичный, но примерно у 15% больных возникает несколько участков поражения на разных частях тела (множественная локализация).
При прогрессировании болезни образуются эрозии и язвы, которые одновременно заживают, рубцуются и увеличиваются, захватывая все новую поверхность кожи.
Хотя признаки болезни Боуэна чаще всего наблюдаются на открытых участках кожного покрова, иногда они могут поражать ладони, подошвы, область наружных половых органов. Размер патологического очага – от нескольких миллиметров до нескольких сантиметров.
Встречается болезнь Боуэна в полости рта, при этом она считается облигатным предраком с высокой степенью озлокачествления, то есть во многих случаях перерождается в злокачественную опухоль.
Внешне она выглядит как безболезненное красное или неравномерно окрашенное пятно с гладкой или бархатистой поверхностью, расположенное в области ротоглотки (небные дужки, корень языка, мягкое небо).
На его поверхности встречаются сосочковые разрастания. Возможно поражение десен за коренными зубами и губ.
Иногда больной жалуется на неприятные ощущения и зуд. Участки поражения могут объединяться, образуя бляшки неправильной или полициклической формы. В дальнейшем очаг заболевания немного углубляется, его поверхность повреждается с образованием эрозии. На нем могут определяться участки белого цвета, напоминающие лейкоплакию.
Проявления патологии в полости рта
Одной из форм, имеющей много общего с болезнью Боуэна, считается эритроплазия Кейра. При этом поражении на коже головки полового члена и внутренней плоти возникают красноватые, шероховатые или гладкие пятна. Они могут сопровождаться изъязвлением, шелушением, болью, зудом. Во время мочеиспускания или эякуляции из уретры может выделяться кровь.
Болезнь Боуэна у женщин в области половых органов протекает в виде внутриэпителиальной неоплазии вульвы. Она часто связана с инфицированием 16 типом вируса папилломы. На коже промежности образуются красные шероховатые пятна, постепенно возникает жжение или зуд.
Дифференциальная диагностика
Некоторые заболевания по внешним признакам схожи с болезнью Боуэна. Врач должен это учитывать при диагностике. К таким болезням относятся:
Веррукозная форма напоминает обычные бородавки. Пигментную форму необходимо дифференцировать с пигментной базалиомой или педжетоидной меланомой in situ. Часто это возможно только после биопсии новообразования.
Болезнь Боуэна, поражающую ногтевое ложе, следует дифференцировать с онихомикозом, паронихией, пиогенной гранулемой, веррукозным туберкулезом, кератоакантомой, раком кожи.
Диагностика
При подозрении на болезнь Боуэна врач-дерматолог должен выявить характерные внешние признаки, собрать подробный анамнез. Заболевание легко можно принять за другие кожные поражения или вообще не заметить, так как оно часто имеет бессимптомное течение. Поэтому важен тщательный осмотр всей поверхности кожи.
Диагноз подтверждается с помощью биопсии пораженной ткани. Исследование включает удаление части образования и изучение его под микроскопом. Биопсия – метод подтверждения диагноза, она помогает исключить другие патологические процессы, в том числе инвазивный плоскоклеточный рак. Без этого исследования невозможно определить, насколько опасен процесс и как его нужно лечить.
Во время биопсии врач может увидеть такие патоморфологические признаки:
- акантоз с утолщенными и удлиненными эпидермальными выростами;
- гиперкератоз (ороговение);
- очаговый паракератоз в виде напластований ороговевающих клеток – «роговых жемчужин»;
- беспорядочное расположение шиповатых клеток;
- атипия и крупные ярко окрашенные ядра;
- фигуры митозов;
- вакуолизация клеток.
Переход болезни Боуэна в рак сопровождается характерными изменениями:
- погружение вглубь дермы тяжей акантолиза с резким изменением формы клеток;
- разрушение базальной мембраны.
Способы лечения
Стандартных методов терапии этого заболевания не существует. Лечение болезни Боуэна проводится в каждом случае индивидуально с учетом места поражения, возраста больного, размера и количества очагов, общего состояния здоровья и других факторов. Нередко применяется сочетание нескольких лечебных методов.
Для пациентов с болезнью Боуэна предлагаются разнообразные варианты лечения:
- химиотерапия;
- криотерапия;
- электродеструкция;
- фотодинамическая терапия;
- хирургическая операция и другие.
Они имеют высокую эффективность, однако заранее предположить, какой именно метод поможет конкретному пациенту, сложно. Поэтому для каждого больного составляется индивидуальный план лечения.
Выжидательная тактика
В случае медленного роста образования у пожилых пациентов, особенно при локализации на нижних конечностях, которые можно защитить от солнца, нередко выбирают выжидательную тактику. Больной регулярно посещает врача, и при первых признаках прогрессирования болезни ему проводится хирургическая операция.
Применение химиотерапевтических препаратом наружно
Для уничтожения клеток опухоли используются химиотерапевтические препараты для наружного применения. Это 5-фторурацил и имиквимод.
1-5% мазь с фторурацилом наносят на очаг поражения дважды в день на протяжении недели, затем делают недельный перерыв и повторяют применение; всего проводят 4-6 курсов, часто в сочетании с другими способами лечения.
Имиквимод применяется для лечения крупных очагов на голенях и при эритроплазии Кейра.
Хирургические методы удаления
Многим пациентам проводится хирургическое удаление опухоли. Оно очень эффективно, так как злокачественные клетки не проникают глубоко в кожу и не метастазируют. Кожное образование иссекается скальпелем. После удаления патологического очага накладываются швы, в дальнейшем образуется рубец. Операция проводится под местной анестезией.
Для более хороших косметических результатов применяется микрографическая Мос-хирургия. Она особенно показана при крупных поражениях на голове, шее, пальцах.
Во время вмешательства хирург под контролем микроскопии снимает слой за слоем, одновременно анализируя полученные ткани под микроскопом. Как только образование удалено до здорового слоя, вмешательство прекращают.
Мос-хирургия – самый эффективный метод лечения болезни Боуэна.
Кюретаж
Еще одна хирургическая процедура, используемая при болезни Боуэна, — кюретаж (выскабливание) с последующей электрокоагуляцией. Пораженные ткани выскабливаются кюреткой, а затем очаг прижигается. Такая процедура проводится с обезболиванием. Иногда требуется несколько сеансов. После удаления остается небольшой рубец.
Криотерапия
Криотерапия – малоинвазивный вариант лечения, сопровождающийся незначительным воздействием на здоровые ткани. Используется жидкий азот или аргон, которые наносятся непосредственно на очаг поражения. После обработки ткани замерзают, и образуется корочка, отпадающая через несколько недель. Метод лучше всего подходит, когда имеется начальная стадия небольших одиночных образований.
Фототерапия
Если имеются крупные очаги патологии, используется фототерапия.
Она заключается в нанесении крема, содержащего светочувствительное вещество, накапливающееся в пораженных клетках, с последующим воздействием определенного вида светового облучения.
При этом клетки, захватившие лекарство – фотосенсибилизатор, разрушаются. Крем наносится за 4-6 часов до облучения, которое длится 20-45 минут. Обычно требуется несколько сеансов.
Лучевая терапия
Метод лучевой терапии, широко использовавшийся в прежние годы, сейчас практически не применяется, так как после облучения образуются плохо заживающие повреждения. Рентгенотерапия с близкого расстояния используется, если очаг расположен в полости рта или на языке, и невозможно хирургическое удаление опухоли.
Применение лазера
В медицине обсуждается вопрос о возможности применения лазера для лечения болезни Боуэна. Уже имеются некоторые положительные результаты. Требуется проведение крупных исследований, чтобы оценить безопасность и долгосрочную эффективность лазерной терапии.
Народная медицина
Так как заболевание может переродиться в рак кожи или полости рта, лечение болезни Боуэна народными средствами не может быть признано как эффективный способ борьбы с заболеванием.
Однако встречаются рекомендации, согласно которым можно использовать такие рецепты:
- взять 4 чайных ложки высушенных листьев и цветов чистотела, заварить литром кипятка и выпить настой в течение дня;
- взять 3 столовых ложки высушенной травы сушеницы топяной, заварить стаканом кипятка, пить по столовой ложке 5 раз в день;
- взять 1 часть настоя сушеницы, по 2 части меда и сливочного масла и приготовить мазь, которую наносить на очаг поражения.
Принимая растительные лекарства, даже на фоне общепринятых методов лечения, каждый пациент берет на себя ответственность за свое здоровье и безопасность. Последствия народной терапии не изучены, неизвестно ее влияние на другие органы человека.
Прогноз и профилактика
Прогноз болезни Боуэна при своевременно выполненном лечении благоприятный. После удаления патологического очага пациент может забыть о заболевании. Если образование кожи не удалено, риск его перерождения в инвазивный рак составляет 3-5%.
Вероятность такой трансформации выше при симптомах болезни в области половых органов или при эритроплазии Кейра, в этих случаях она равна 10%.
Однако некоторые ученые считают, что частота перерождения болезни Боуэна в рак кожи достигает 80%.
Такие расхождения в цифрах зависят от разницы в выявляемости заболевания в разных странах, различных климатических условиях, интенсивности инсоляции и т. д.
Поэтому при подтверждении такого диагноза лучше всего устранить его хирургическим или медикаментозным способом и не переживать из-за возможности рака кожи.
Ранние признаки перерождения болезни Боуэна в инвазивный рак:
- образование узла или шишки в очаге поражения;
- кровоточивость;
- изъязвление;
- уплотнение кожи;
- увеличение ближайших лимфатических узлов;
- изменение цвета образования.
При появлении таких симптомов нужно срочно обратиться к врачу-дерматологу или онкологу, пока злокачественные клетки не начали распространяться по всему организму.
Ученые много спорили о том, ассоциировано ли это заболевание с опухолями внутренних органов. Сейчас считается, что болезнь Боуэна не является паранеопластическим заболеванием, то есть она не вызвана раком другой локализации и не ведет к развитию какого-либо другого онкологического заболевания
Больные, перенесшие болезнь Боуэна, должны избегать солнечных лучей в период с 10 до 16 часов, носить головные уборы с широкими полями, одежду с длинными рукавами и штанинами и пользоваться солнцезащитными средствами с SPF не менее 30. При своевременном лечении и соблюдении мер вторичной профилактики болезнь Боуэна не несет серьезной опасности для организма.
Источник: https://BellaEstetica.ru/dermatologiya/bolezn-bouena.html
Болезнь Боуэна: фото, симптомы, лечение
Болезнь Боуэна (внутриэпидермальный рак) – новообразования в тканях кожи и слизистых оболочек, способные перерождаться в инвазивный рак. Они представляют собой бляшки с неровными контурами и бородавчатыми отростками ярко-красного цвета.
В местах локализации опухолей наблюдается шелушение и утолщение кожи (гиперкератоз). Чаще всего они появляются на голове, руках, ногах и половых органах, на полости рта у мужчин и женщин. Для постановки диагноза требуется осмотр, дерматоскопия и биопсия.
Для лечения применяют различные методы – хирургическое удаление, рентгенотерапию, электрокоагуляцию, криодеструкцию и др.
Особенности болезни Боуэна
Внутриэпидермальный рак – единичные или множественные новообразования в поверхностном слое кожи (эпидермисе). Главная особенность – они относятся к раку «in situ» («рак на месте») и не прорастают в окружающие ткани.
Опасность патологии заключается в том, что при отсутствии лечения опухоль трансформируется в плоскоклеточный рак кожи, разрастается и образует метастазы.
Чаще всего болезнь Боуэна провоцируют химически активные вещества, солнечные лучи, радиация.
Причиной являются травмы, после заживления которых остаются шрамы и рубцы, а также хронические дерматозы – дистрофический буллезный эпидермолиз, дискоидная красная волчанка, красный плоский лишай и др.
Под химически активными веществами понимают канцерогены, в первую очередь – горчичный газ, соединения углеводородов и мышьяка.
Выделяют следующие виды болезни Боуэна:
- Анулярная.
- Веррукозная.
- Ногтевого ложа.
- Пигментная.
В большинстве случаев заболевание диагностируется у пожилых людей. Опухоли чаще всего появляются на открытых участках кожи. Как они выглядят на разных стадиях, можно увидеть на представленных ниже фото.
Внутриэпидермальный рак способен поразить любой участок кожи и слизистые оболочки. На начальной стадии – это небольшое округлое пятно красного цвета. Оно превращается в бляшку с шелушащейся медно-красной поверхностью.
Под легко удаляемыми чешуйками белого или желтоватого цвета можно увидеть мокрую, некровоточащую поверхность. Со временем поверхность опухоли становится разнородной, с участками бородавчатых наростов, атрофии, гиперкератоза. Опухоль растёт неравномерно и возвышается над поверхностью кожи.
Её размеры варьируются от 2 до 50 мм, при перерождении в плоскоклеточный рак в центре бляшки образуется язва.
Болезнь может проявляться как несколько отдельных опухолей, сливающихся по мере роста. При локализации на слизистой они имеют бархатистую поверхность и похожи на папилломы. Если опухоль образуется возле ногтя, ногтевая пластина разрушается, на её месте образуются язвы, кожа вокруг шелушится. Самой редкой считается пигментная форма, при которой на коже образуются тёмные бляшки.
Симптомы болезни Боуэна ярко выражены:
- Локализация на голове, ладонях, слизистой рта, половых органах (у мужчин).
- Красные пятна с чёткими границами (в некоторых случаях – пигментация).
Одиночные пятна диаметром 2-50 мм, иногда – множественные пятна с тенденцией к слиянию. - Образование на месте пятен папул (бородавок).
- Роговой слой опухоли шелушится и легко снимается, но она не кровоточит, из неё выделяется только лимфа.
- На последних стадиях в центре опухоли с неоднородной, часто пигментированной поверхностью, образуется язва.
Чаще всего причиной болезни Боуэна является воздействие на кожу канцерогенных веществ – радиации, ультрафиолета, химикатов. Особенно опасен постоянный контакт с мышьяком, дёгтем, различными смолами.
Спровоцировать заболевание могут повреждения кожного покрова, шрамы, рубцы, ВПЧ (вирус папилломы человека), некоторые дерматологические заболевания:
- Дискоидная красная волчанка.
- Дистрофический буллёзный эпидермолиз.
- Красный плоский лишай.
- Порокератоз Мибелли.
- Эпидермодисплазия Левандовского-Лютца.
Причиной дерматита у женщин могут быть и хронические дерматозы, а также некоторые заболевания внутренних органов, нарушающие свойства кожи.
Поскольку причинами болезни Боуэна является длительное влияние различных внешних факторов и хронические заболевания, у детей подобная патология встречается крайне редко и считается исключением.
Для диагностики требуется не только внешний осмотр, но и биопсия повреждённых тканей. Гистологическое исследование позволяет обнаружить большое число атипичных шиповатых клеток с гиперхромными ядрами.
В ходе микроскопического исследования можно констатировать неспособность клеток эпидермиса вырабатывать кератин (локальный паракератоз), гиперкератоз (утолщение рогового слоя эпидермиса) и акантоз (гиперпигментацию кожи).
Болезнь Боуэна нужно дифференцировать от следующих заболеваний:
- Базалиома.
- Бовеноидный папулёз.
- Болезнь Педжета.
- Бородавчатый туберкулёз кожи.
- Метатипический рак кожи.
- Солнечный кератоз.
- Старческий кератоз.
- Псориаз.
- Экзема.
Особенно сложно отделить патологию от поверхностной базалиомы, которая проявляется точно так же – как крупная бляшка с язвой по центру и коркой на язве.
Однако при болезни Боуэна такая бляшка не имеет чётких очертаний и не окружена валиками, характерными для всех видов рака кожи. Поверхность опухоли делится на участки с атрофией, гиперкератозом и пигментацией.
Решающим фактором для подтверждения диагноза является гистология, , однако нужно помнить: иногда у пациента одновременно развивается и болезнь Боуэна, и поверхностная форма базалиомы.
Стандартных способов терапии не существует, лечение болезни Боуэна требует индивидуального подхода. В каждом случае учитывается местоположение, размер и количество новообразований, возраст и общее состояние пациента. Часто сочетают несколько лечебных методов.
Для лечения болезни Боуэна назначается:
- Хирургическая операция.
- Криодеструкция.
- Химиотерапия.
- Кюретаж (выскабливание).
- Электродеструкция.
Фототерапия.
Каждый из методов отличается высокой эффективностью, однако заранее сложно сказать, какой метод подойдёт в том или ином случае. Поэтому для каждого пациента составляется индивидуальная схема лечения:
- Выжидательная тактика. Если болезнь Боуэна обнаружена у пожилого пациента, а опухоли расположены на ногах, врач выжидает – рекомендует защищать поражённые участки от внешнего воздействия, требует регулярных осмотров, а в случае роста опухоли – назначает операцию.
- Химиотерапия. Используются химиотерапевтические препараты местного действия. На опухоль два раза в день в течение 7 дней наносят имиквимод и фторурацил (1-5%), потом делают перерыв на неделю и продолжают лечение. Чтобы получить результат, требуется 4-6 курсов. Химиотерапия часто назначается в сочетании с другими методами.
- Хирургическая операция. Удаление опухоли хирургическим способом наиболее эффективно, поскольку раковые клетки не проникают глубоко в ткань и не образуют метастазы. Операция проводится под местным наркозом, новообразование иссекается скальпелем, на рану накладываются швы, после заживления остаётся рубец. Для достижения лучших косметических результатов (в случае локализации на видимых участках тела) рекомендуется микрохирургическая операция. Пользуясь микроскопом, хирург снимает ткани слой за слоем, одновременно их изучает. После достижения здорового слоя он прекращает операцию.
- Кюретаж. Новообразование иссекается скальпелем и выскабливается кюреткой, после чего рана прижигается электрическим током. Операция проводится под местной анестезией, иногда одной процедуры недостаточно. После заживления на месте опухоли остаётся небольшой шрам.
- Криотерапия. Малоэффективный метод, который рекомендуется для удаления одиночных опухолей I-II стадии. Для удаления используется аргон или жидкий азот, они наносятся непосредственно на поражённые участки, кожа вокруг не затрагивается. Под воздействием газа опухоль замерзает, образуется корочка, которая отпадает через 2-3 недели. Операция проводится без наркоза.
- Фототерапия. Используют для удаления крупных очагов. За 4-6 часов до облучения на опухоль наносится светочувствительный крем, благодаря которому световое излучение действует разрушающе на больные клетки. Длительность операции – 25-45 минут, наркоз не требуется, лечение проводится в несколько сеансов.
- Лучевая терапия. Сегодня этот метод применяется очень редко, поскольку после облучения раны очень плохо заживают. Лечение рентгеновскими лучами назначается в том случае, если опухоль расположена на слизистой рта (языке) и удалить её другими методами невозможно.
- Лазерная терапия. Эффективность лазера при лечении болезни Боуэна до сих пор не изучена, но уже есть положительные результаты. Чтобы оценить безопасность этого метода, требуются дополнительные исследования.
Лечение народными средствами не считается альтернативой, его можно рассматривать как дополнительные меры при традиционной терапии. Рекомендуются следующие рецепты:
- Возьмите 4 ч. ложки сушёных цветов и листьев чистотела, залейте 1 л кипятка, выпивайте по 150-200 мл несколько раз в день
- Возьмите 3 ст. ложки сушеницы топяной, залейте 200 мл кипятка, пейте по 1 ст. ложке 5 раз в день.
- 1 часть настоя сушеницы смешайте с 2 частями мёда и 2 частями сливочного масла. Наносите на опухоль несколько раз в день.
Имейте в виду: принимая настойки и отвары, вы не должны отказываться от квалифицированной медицинской помощи, поскольку действие народных рецептов на органы и системы до конца не изучены – они могут усугубить ситуацию и вызвать осложнения.
Болезнь Боуэна относится к предраковым патологиям, поэтому высока вероятность перерождения внутриэпидермальных новообразований в злокачественные опухоли. Частота трансформации по данным из различных источников составляет от 11% до 80%. Поэтому при первых же признаках заболевания нужно немедленно обратиться к дерматологу или онкологу.
Профилактические меры заключаются в исключении провоцирующих факторов. Чтобы исключить развитие болезни Боуэна или рецидив, нужно:
- Не допускать контакта с химически активными веществами.
- Защищать кожу от попадания прямых солнечных лучей.
- Использовать защитную косметику, соответствующую типу кожи.
- Не допускать повреждений кожного покрова.
- Оберегать от радиационного излучения.
Но самое главное – вовремя лечить дерматологические заболевание и следить за состоянием здоровья, вести активный образ жизни и как можно чаще бывать на свежем воздухе.
Источник: http://dermatit.su/diseases/bolezn-bouena/