Бесплатная консультация по лечению в Москве. Звоните 8 (800) 350-85-60 или заполните форму ниже:
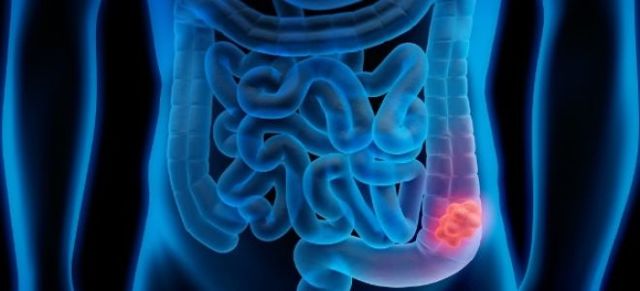
Рак 12-перстной кишки (ДПК) является достаточно редким заболеванием, регистрируется в 0,3-2 % случаев среди всех злокачественных опухолей пищеварительной системы.
В подавляющем большинстве случаев рак двенадцатиперстной кишки диагностируют у людей старше 50-55 лет. По статистике, патология поражает в равном количестве, как мужчин, так и женщин.
Болезнь характеризуется медленным течением и поздними симптоматическими проявлениями, что затрудняет своевременную диагностику и увеличивает численность летальных исходов.
Ключевые предрасполагающие факторы малигнизации — табакокурение, чрезмерное употребление алкоголя, неправильное питание, заболевания желудочно-кишечного тракта. Патология сопровождается диспепсическими нарушениями, кровотечениями, кишечной непроходимостью, потерей веса. Основной метод лечения — хирургическое вмешательство.
Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Что такое рак двенадцатиперстной кишки
Тонкий кишечник состоит из 3-х отделов: подвздошной, 12-перстной и тощей кишки. Чаще онкологические поражения локализируются в двенадцатиперстной кишке — до 50 %.
Патологические очаги развиваются из эпителиального слоя кишки, в основном в области складок, в которых задерживаются остаточные ферменты, вырабатываемые желчным пузырем и поджелудочной железой.
Кроме того, катализатором неоплазии является воздействие канцерогенов, попадающих в кишечный тракт.
Первичное злокачественное образование диагностируется реже, чем вторичная неоплазия, возникающая на фоне распространения онкологических опухолей поджелудочной железы, дуоденального сосочка, желчного протока. Недоброкачественные опухоли ДПК не отличаются агрессивностью, поэтому их распространение в большинстве случаев ограничивается регионарными лимфоузлами и близлежащими органами.
Симптомы рака двенадцатиперстной кишки
Начальные стадии неоплазии не имеют специфичных симптомов. Первичные жалобы пациентов могут свидетельствовать о болезни ЖКТ, возникает тошнота, рвота, изжога, периодическая боль в правом подреберье.
По мере роста онкологического образования и распространения на часть кишечной стенки, наблюдаются следующие проявления рака двенадцатиперстной кишки:
- Боль в животе. Могут иметь ноющий или спастический характер. Интенсивность болевого синдрома зависит от степени опухолевого поражения нервных каналов. Боли ощущаются в правом подреберье или верхней части живота, усиливаются, как правило, после еды.
- Диспепсические расстройства. Помимо болей в эпигастральной области, включают рвоту, тошноту, изжогу, метеоризм, нарушения стула.
- Снижение массы тела. Потерю веса вызывает невосприятие пищи, интоксикация организма, нарушение пищеварения. В результате анорексии, больных беспокоит усталость, снижение работоспособности, нарушение сна.
- Желтуха. Катализатором симптома является застой желчи после прорастания опухоли в желчный проток.
Паталогические процессы при раке 12-перстной кишки приводят к кишечной непроходимости, асциту, кишечным кровотечениям, перитониту и ишемии кишечника.
Не допустить тяжелых проявлений онкологической патологии с серьезными последствиями вполне возможно, если немедленно обратиться к врачу после первичных симптомов, которые напоминают проявления заболеваний пищеварительной системы.
За счет ультрасовременных диагностических методов, врачи проведут дифференциальный анализ деструктивных процессов и установят точный диагноз.
Диагностика рака двенадцатиперстной кишки
Обследование пациентов состоит из нескольких этапов. Прежде всего пациенты проходят физикальный осмотр. В процессе врач изучает анамнез, учитывает индивидуальные факторы, жалобы больного.
На втором этапе проводят ряд лабораторных исследований, включающих анализ крови, в том числе на наличие онкомаркеров, а также анализ мочи и кала на скрытую кровь.
Подобные исследования позволяют выявить тип недоброкачественной опухоли, оценить общее состояние организма, целостность кишечника и степень распространения процесса малигнизации.
Очередной этап заключается в проведении инструментальной диагностики.
В первую очередь при подозрении на рак двенадцатиперстной кишки врачи назначают фиброэзофагогастродуоденоскопию, ключевой метод, позволяющий выявить патологическое образование, а также сделать биопсию для гистологического анализа пораженных тканей и точной верификации диагноза.
Важную роль играет рентгеноскопия с контрастным барием, при которой визуализируются все патологические препятствия в кишке. Для максимально точной оценки брюшной полости иногда применяют лапароскопию, в некоторых случаях с забором биоптата.
Также в курс инструментальной диагностики для определения степени распространения рака в другие органы включают ультразвуковое исследование, МРТ, КТ-сканирование, сцинтиграфию костей, рентген грудной клетки.
Причины развития рака двенадцатиперстной кишки
Возникновения атипичных образований в ДПК имеют многофакторный характер. Специалисты выделяют несколько основных предрасполагающих причин развития заболевания:
- генетическая предрасположенность, наличие в семейном анамнезе случаев рака, аденоматозного полипоза;
- предраковые состояния хронического характера, в том числе язвенный колит, полипоз, болезнь Крона, панкреатит и т.д.
- табакокурение, алкогольная зависимость;
- облучение радиацией;
- неправильное питание, при котором присутствует большое количество животных жиров, жареной и острой пищи.
Повышает вероятность развития опасной патологии двенадцатиперстной кишки скопление желчи, которая раздражает слизистую кишечной стенки. Кроме того, большое содержание канцерогенов, поступающих с пищей в желудочно-кишечный тракт, может стать катализатором клеточной мутации.
Классификация рака двенадцатиперстной кишки
По характеру опухолевого роста различают следующие разновидности рака:
- эндофитный, при котором новообразование прорастает в стенку кишки, что провоцирует перфорацию тканей, кровотечение;
- экзофитный, когда недоброкачественная опухоль растет в кишечный просвет, вызывая сужение и последующую непроходимость кишечника.
По гистологическому типу болезнь классифицируют на слизистую аденокарциному, которая встречается в большинстве случаев, а также фибросаркому, невриному, саркому и другие разновидности неоплазии.
Стадии рака двенадцатиперстной кишки
В соответствии с характеристиками неоплазию разделяют на 4 стадии развития:
Стадия 1 — злокачественное образование небольших размеров, локализируется в подслизистом слое ДПК.
Стадая 2 — онкопроцесс распространяется в мышечный слой кишки, при этом ткани соседних органов не затронуты. В некоторых случаях присутствуют метастазы в лимфоузлах.
Стадия 3 — неоплазия инфильтрирует за пределы кишечной стенки, поражает близлежащие органы на расстоянии не больше 2-х см. Имеются многочисленные метастазы.
Стадия 4 — карцинома любого размера с отдаленными метастатическими поражениями костей, почек, легких и других органов.
Профилактика рака двенадцатиперстной кишки
Чтобы максимально снизить риск развития данного заболевания, специалисты рекомендуют придерживаться профилактических правил:
- своевременно излечивать болезни пищеварительного тракта;
- регулярно наблюдаться у гастроэнтеролога при наличии хронических патологий ЖКТ;
- правильно и полноценно питаться, включить в рацион растительные жиры, а также продукты с клетчаткой;
- отказаться от алкоголя, курения.
Соблюдение вышеуказанных рекомендаций не гарантирует абсолютную безопасность организма от развития онкологии. Тем не менее, профилактика существенно снижает риск возникновения деструктивных изменений на клеточном уровне.
Лечение рака двенадцатиперстной кишки
Протокол онколечения зависит от результатов диагностики. В соответствии с характеристиками процесса малигнизации и общего состояния пациента, врачи применяют различные методы лечение рака 12-перстной кишки. При очаге небольшого размера назначают малотравматичные, лапароскопические операции с использованием роботизированной медтехники.
В большинстве случаев приводится хирургическое вмешательство — гастропанкреатодуоденальная резекция, которое предполагает иссечение пораженной части верхнего или нижнего отдела кишки. При этом могут удалить брыжейку.
За счет оптимальной протяженности кишки, есть возможность ликвидировать опухоль, не затрагивая здоровые ткани. Для реконструкции целостности формируют гастродуоденальный анастомоз или сшивают кишечные концы.
Иногда по показаниям приводится иссечение ДПК с удалением поджелудочной железы или части желудка.
В комплексе с хирургическим лечением многим онкобольным включают в протокол химиотерапию, цели которой — уничтожение остаточных раковых клеток после операции или уменьшение размеров опухоли до хирургии, а также предотвращение рецидива. Для замедления роста очага используют радиотерапию.
В качестве дополнительных методов онкологи могут назначить таргетную терапию, препятствующую росту раковой ткани и иммунотерапию.
При неоперабельном раке с целью облегчения общего состояния пациентам показано симптоматическое лечение, включающее использование обезболивающих и седативных препаратов.
Лечение рака двенадцатиперстной кишки народными средствами
Настои и отвары из лекарственных трав эффективно воздействуют на организм в качестве оздоровительных средств. Однако после того как врачи выдают заключение о состоянии здоровья с диагнозом рака ДПК, нельзя надеяться на фитотерапию или другие народные рецепты.
Сегодня десятки тысяч интернет-порталов пропагандируют обратить внимание на силу чудодейственного исцеления при помощи прополиса, болиголова, грибов, чистотела и т.д. На самом деле, эта информация не заслуживает внимания и тем более доверия.
Использование народных средств против рака — это опасная потеря времени, а в некоторых случаях даже усугубление проблемы. Поэтому онкологи настоятельно рекомендуют не заниматься самолечением крайне сомнительными способами.
Только официальная медицина и сильная вера в исцеление помогут избавиться от опасной болезни.
Сегодня зарубежные и российские медики проводят уникальные программы лечения рака двенадцатиперстной кишки в онкологических клиниках Москвы, где есть все ресурсы для увеличения показателя выживаемости за счет благополучных лечебно-диагностических мероприятий.
Сколько живут после лечения рака двенадцатиперстной кишки
Прогнозирование основывается на стадийности рака и морфологической структуре недоброкачественного образования. Наиболее благоприятный прогноз возможен при локализованных патологических очагах, когда отсутствуют регионарные и отдаленные метастазы.
Пятилетняя выживаемость составляет до 90 % случаев при 1 стадии недоброкачественного образования, на 2 стадии показатель не превышает 75 %. Когда онкологическое поражение затрагивает соседние органы на 3 стадии, не более 55 % больных живут до 5 лет при адекватном лечении.
Как правило, на 4 стадии рака ДПК 5-летний период выживаемости составляет всего 10-15 %. Высокий процент смертности обусловлен поздним визитом в онкоклинику из-за бессимптомного течения болезни, когда онкопроцесс находится в запущенном состоянии.
Поэтому при первых подозрительных и дискомфортных проявлениях связанных с ЖКТ, следует немедленно обратиться к гастроэнтерологу.
Источник: https://med-kvota.ru/oncologya/rak_dvenadcatiperstnoiy_kishki
Рак 12 перстной кишки выживаемость
Рак двенадцатиперстной кишки – это поражение кишки злокачественной опухолью. Патология чаще всего формируется в нисходящем отделе (75% случаев), а также в верхней и нижней части дпк. Заболевание встречается редко, поражает пациентов обеих полов старше 55 лет.
В юном и молодом возрасте диагностируется в единичных случаях. Первичный процесс нуждается в дифференциации от опухолей желчного протока и дуоденального сосочка.
Чаще выявляется вторичный рак двенадцатиперстной кишки, образующийся в результате прорастания злокачественного новообразования из желудка или других органов.
Симптомы и причины
Ранние стадии заболевания протекают без признаков проявления желудочного новообразования. При прогрессировании онкологического процесса появляются симптомы рака двенадцатиперстной кишки:
Дискомфортные ощущения усиливаются после еды, в стрессовых ситуациях, при употреблении алкоголя. Для улучшения самочувствия пациенты часто принимают позу «эмбриона», позволяющую облегчить боль.
Значительная роль в формировании рака 12-перстной кишки принадлежит факторам окружающей среды: экологической обстановке в месте проживания, условиям работы, а также влиянию ионизирующего излучения. Другими провокаторами являются:
На фоне ослабленного иммунитета комбинирование нескольких факторов риска провоцирует мутацию клеток двенадцатиперстной кишки.
Классификация
Рак желудка и двенадцатиперстной кишки отличается метастазированием. В случае карциномы дпк поражаются преимущественно лимфоузлы в области головки поджелудочной железы.
- По типу роста опухоль двенадцатиперстной кишки бывает:
- В большинстве случаев диагностируется аденокарцинома, реже – другие виды рака. Основными формами злокачественных опухолей при раке 12-перстной кишки являются:
- Рак двенадцатиперстной кишки может являться этапом метастазирования при раке желудка, молочной железы, матки, легких.
- Заболевание имеет 4 стадии развития, различающиеся по признакам, размерам опухоли и обширности метастазирования:
Диагностика и лечение
Опухоль 12-перстной кишки начинает беспокоить симптомами при прогрессировании заболевания. Диагностические мероприятия, подтверждающие злокачественную патологию, состоят из лабораторных и инструментальных способов обследования, а также осмотра врача с пальпацией брюшной полости.
К лабораторным исследованиям относят анализ на онкомаркеры, кала на скрытую кровь, ОАК, ОАМ.
Инструментальные методы имеют наибольшее значение в установлении диагноза. Стандартом является проведение эзофагогастродуоденоскопия, во время которой с помощью тонкого эндоскопа, вводимого через рот в желудок, врач осматривает внутренние органы брюшной полости и, при необходимости, проводит биопсию. Дополнительными вариантами диагностирования являются также:
Комплексная диагностика и исследование симптомов позволяет уточнить форму, характер и стадию изменений, спланировать дальнейшее эффективное лечение.
При обнаружении злокачественной опухоли выполняется удаление новообразования вместе с частью дпк. Может совершаться одним из трех способов:
На ранних стадиях злокачественного процесса удаление атипичных клеток совершается методом лапароскопии.
Самыми опасными осложнениями рака двенадцатиперстной кишки считаются: стеноз, кровотечения, перфорация опухоли. Серьезной проблемой является обширное метастазирование на поздних стадиях, кахексия.
Лечение рака двенадцатиперстной кишки народными средствами помогает блокировать симптомы. Значительно повышаются также защитные функции иммунитета. Применяется при злокачественном процессе в 12-перстной кишке как вспомогательный метод в лечении.
Прогнозы выживаемости и профилактика
Если рак двенадцатиперстной кишки диагностирован и пролечен на первых двух стадиях, то 5-летняя выживаемость – около 70%. При более позднем обнаружении опухоли прогнозы ухудшаются до 15-20%. Важное значение имеет также гистологический тип новообразования, возраст и общее состояние здоровья пациента.
- Для уменьшения вероятности появления злокачественных изменений в двенадцатиперстной кишке рекомендуется: коррекция рациона, избегание стрессовых ситуаций, отказ от вредных привычек, своевременное лечение заболеваний ЖКТ и ежегодный профилактический осмотр у специалиста после 50 лет или ранее, если имеется наследственная предрасположенность.
- Источник: ZHKTrakt.ru
Причины возникновения
Рак 12-ти перстной кишки не имеет единой теории развития. Есть факторы риска, повышающие возможность возникновения этой патологии:
- генетическая предрасположенность;
- нерациональное, нездоровое питание;
- хронические заболевания кишечника;
- доброкачественные изменения;
- употребление алкоголя;
- курение;
- контакт с канцерогенами;
- длительное облучение;
- желчнокаменная болезнь;
- хронические патологии печени;
- язва 12-перстной кишки.
Совмещение нескольких факторов повышает вероятность развития рака.
Источник: https://ooncologiya.com/rak/rak-12-perstnoj-kishki-vyzhivaemost.html
Рак двенадцатиперстной кишки — симптомы и признаки на ранней стадии, способы лечения — БольВЖелудке
Рак двенадцатиперстной кишки – это злокачественное поражение органа, характеризующееся опухолевым разрастанием в месте локализации, метастазированием в другие очаги, нарушением функциональных способностей.
Анатомия и функции
12-перстная кишка является частью пищеварительной трубки, она следует за желудком и является начальным отделом тонкого кишечника.
В её составе выделяют следующие части:
- Луковица двенадцатиперстной кишки.
- Верхняя или горизонтальная часть.
- Нисходящая часть.
- Восходящая часть.
В каждом из этих отделов может сформироваться патологический процесс. 12-перстная кишка — это полый орган, имеющий строение трубки, по форме напоминающий подкову.
- Она плотно облегает головку поджелудочной железы и граничит с иными органами: желудком, печенью, кишечником, крупными лимфатическими и кровяными сосудами.
- Имеет основные функции:
- Сводится к обработке пищевого комка и подготовке его к дальнейшему продвижению из кислой среды желудка в щелочную среду кишечника.
В её просвет открывается секрет поджелудочной железы и печени. Ферменты расщепляют еду до белков, жиров, углеводов, микроэлементов, что способствует их всасыванию.
Причины заболевания
В современном мире медицины идут споры по установлению причины развития болезни. Точный этиологический фактор до конца не установлен. Выделяют фоновые процессы, предраковые состояния и пагубные факторы, которые способны вызвать развитие недуга.
К ним относятся:
- Болезни 12-перстной кишки с хроническим течением.
Учёные доказали, что на неизменённой слизистой рак не развивается. Онкологии всегда предшествует повреждение и дисплазия. Дисплазия развивается на фоне хронического дуоденита, язвы двенадцатиперстной кишки. Риск возрастает при отсутствии необходимого лечения.
- Наличие полипозного повреждения слизистого слоя.
Диффузный полипоз часто встречается у родственников через поколение. Он затрагивает как толстый, так и тонкий кишечник, 12-перстная кишка не исключение. При длительном течении полипы могут перерождаться в злокачественные опухоли.
- Наличие доброкачественных опухолей.
При агрессивном действии патологических факторов на доброкачественную опухоль, она может мутировать и перерастать в рак.
- Не малую роль играет генетика и наследственный фактор.
Рак 12-перстной кишки часто встречается в кругу одной семьи между кровными родственниками разных поколений. Ведущая роль тут отводится накоплению гена, несущего информацию о раке.
- Нерациональный приём пищи или употребление некачественных продуктов.
В последнее время рацион питания активно влияет на развитие болезней желудочно-кишечного тракта. Люди стали в большей степени употреблять жаренное, острое, кислое, пищу быстрого приготовления, перекусы на скорую руку, генномодифицированные продукты.
Всё это крайне пагубно влияет на организм человека. Больной в полной мере не получает необходимые вещества. Происходит переизбыток вредных химических элементов, ослабление иммунитета, развитие онкологии.
Врачи утверждают, что есть прямая связь между тем, что ест население, и какие потом возникают раковые патологии.
- Отравления лекарственными средствами.
- Почти в 70% случаев рак возникает на фоне употребления алкогольной продукции и курения — научно доказанный факт.
- Поражение хеликобактерной инфекцией.
Некоторые группы препаратов, такие как гормоны, нестероидные противовоспалительные средства, антибиотики, способны вызывать повреждения слизистой желудка и двенадцатиперстной кишки.
При длительном приёме процессы становятся необратимыми, появляется дисплазия и рак. Важно при употреблении любых лекарственных средств консультироваться со специалистами, ведь многие препараты имеют побочные действия и нежелательные реакции.
- Нельзя отрицать фактор экологии и вредных условий труда.
Химические вещества имеют склонность к накоплению в организме. После этого они нарушают обменные процессы, вызывая различные болезни, в том числе и рак.
- Кишечные инфекции и инвазии.
Недуг развивается на фоне скрытых кишечных инфекций, глистных поражений.
- Огромная проблема современности – малоподвижный образ жизни, гиподинамия.
Выживаемость при раке 12-перстной кишки
Для того, чтобы оценить выживаемость, нужно знать стадии процесса, на каждой стадии выживаемость варьирует.
При ней опухоль имеет незначительный размер до 2 см. Располагается на поверхностных слоях, не растёт вглубь, не имеет метастазов. Клинически может себя не проявлять, по этой причине на ранней стадии опухоль трудна в диагностике.
Если проходить ежегодные профилактические осмотры, то опухоль обнаруживают на этой стадии. Выживаемость при полном лечении рака кишки составляет 90-98%. Люди полностью излечиваются от недуга, рецидив не наступает. Прогноз для жизни и здоровья благоприятный.
Очаг становится больших размеров, до 5 см. Растёт в подслизистые слои, метастазирования нет. Могут появляться ранние симптомы: тошнота, болевой синдром, тяжесть в эпигастрии.
Хорошо диагностируется, подлежит хирургическому и комбинированному лечению. При своевременном лечении выживаемость более 5 лет высокая – 70-90%. Рецидив наступает редко, прогноз для жизни и здоровья благоприятен.
Более тяжёлая. Опухоль достигает больших размеров. Затрагивает все слои стенки, может поражать соседние органы. Быстрая тенденция к метастазированию и повреждению лимфатических узлов, трудно поддаётся хирургическому лечению.
Пятилетняя выживаемость при раке 3 степени составляет 40-70%. Прогноз для жизни и трудовой деятельности мало благоприятен, пациентам дают группу инвалидности.
Самая запущенная и тяжёлая. Большие размеры очага поражения, множественные метастазы, повреждение соседних органов и систем. Присоединение тяжелых осложнений, от которых пациент может погибнуть.
Выживаемость до 3 лет маленькая, составляет не более 30%. Тяжело поддаётся терапии, прогноз для жизни не благоприятный.
Первые симптомы и проявления рака двенадцатиперстной кишки на ранней стадии, сколько живут при заболевании
На первых стадиях онкология себя практически никак не проявляет или маскируется под иные воспалительные патологии. Пациент начинает отмечать жалобы по мере возврастания недуга.
Самыми первыми симптомами служат:
- Тяжесть и чувство дискомфорта в эпигастральной области или в правом подреберье.
Эпигастральная область располагается по середине в верхних отделах живота. Дискомфорт может перемещаться в околопупочную область. Сначала он носит периодический характер и усиливается через 30 минут после еды, а затем становится постоянным.
При наличии такого симптома надо сразу обращаться к врачу.
- Общая слабость и недомогание.
Больной жалуется на то, что на протяжении длительного времени, более 2 месяцев, снижается работоспособность, нет сил, постоянно хочется спать. Это может стать признаком и первым симптомом проявления рака 12 перстной кишки.
- Снижение аппетита, полный отказ от пищи.
Зависит от степени разрастания опухоли. Чем больше опухоль, тем менее хочется есть.
За месяц больные могут терять до 10 кг. При таких резких потерях массы тела срочно надо обращаться к специалисту.
На 2-4 стадиях присоединяются следующие симптомы:
- Тошнота, которая чаще всего бывает постоянной. Не устраняется противорвотными средствами. Нарастает при употреблении еды.
- Периодическая рвота, не приносящая облегчения. После еды больной ощущает сильный дискомфорт и боль в эпигастрии. Поэтому он может вызывать рвоту искусственным путём.
- Сильная боль в правом подреберье.
- Изжога кислым или тухлым, отрыжка.
- Наложение на языке обильного белого налёта.
- Неприятный тухлый запах изо рта.
Длительность жизни и прогноз у каждого человека индивидуален. Всё зависит от состава опухоли, гистологического строения, степени, метастазировании. При ранней диагностике и выявлении первых симптомов прогноз выживаемости хороший.
На ранних стадиях при полном лечении пациенты могут прожить до самой старости. Рак их больше беспокоить не будет. На поздних стадиях больные живут меньше. Выживаемость оценивается 10, 5 и 3 годами, на 4 степени пациенты живут 3-5 лет, погибают от осложнений.
Первые симптомы и признаки рака двенадцатиперстной кишки у женщин
В связи с особенностями женского организма на первый план могут выступать следующие проявления:
- Астеновегетативный синдром.
Проявляется слабостью, недомоганием, разбитостью, депрессией, резкой сменой настроений, апатией. Синдром протекает длительное время, от 2 месяцев.
- Стабильная субфебрильная температура.
Пациентки отмечают невысокую температуру длительностью более 3 недель, не связанную с респираторно-вирусными и иными заболеваниями. Цифры колеблются в диапазоне 37,3-37,8 градусов.
- Анемический синдром или малокровие.
Появляется бледность кожи, головокружение, ломкость ногтей и волос, шелушение, кожный зуд. В общем анализе крови наблюдается снижение уровня гемоглобина.
- Нарушение менструальной функции.
Могут быть обильные кровяные выделения или наоборот, отсутствовать длительное время.
- Боль в эпигастрии, тошнота, рвота, тяжесть в подреберье справа.
- Смена упорных диарей на запоры.
Симптомы рака луковицы двенадцатиперстной кишки
Чаще всего из всех отделов более подвержена раковому поражению луковица 12-перстной кишки. Связано это с её анатомическими особенностями. Располагается она на границе между желудком и самой кишкой.
В желудке агрессивная кислая среда, в кишке – щелочная. Резкий перепад смены сред неблагоприятно воздействует на слизистую. Не всегда в полной мере срабатывают защитные механизмы, отсюда и возникает патология.
Какие симптомы сопровождают болезнь:
- Болевые ощущения в области подложечки, которые могут отдавать в правую половину живота. По характеру ноющая, интенсивная, постоянная.
- Явным симптомом рака является яркая длительная желтуха, не связанная с холестазом. Сначала желтеют склеры, видимые слизистые, затем присоединяется кожа. Желтуха имеет землисто-лимонный оттенок.
- Потеря массы тела.
- Изнуряющая изжога не поддающаяся лечению.
- Вздутие живота, обильное газообразование с затруднением отхождения.
- Отёки на конечностях перерастающие в асцит.
- Кишечная непроходимость.
На поздних стадиях присоединяются симптомы осложнений:
- Желудочно кишечные кровотечения.
- Рвота кровью.
- Примеси крови в кале.
- Расширение вен пищевода.
- Шоковые состояния.
- Инфекционно-токсический шок.
- Кома, энцефалопатия.
Лечение заболевания
Рациональное и полноценное лечение может назначать только опытный врач-онколог. Лечение рака двенадцатиперстной кишки сводится к применению хирургических и консервативных методов.
Хирургические методы делятся на радикальные и не радикальные.
- Радикальные операции – это те, при которых полностью удаляют орган, блок лимфатических узлов, прилежащих к кишке.
- Не радикальные проводятся с целью иссечения опухоли при её запущенных стадиях для продления жизни пациента.
К радикальным относится гастропанкреатодуоденальная резекция. При данной операции удаляется часть желудка, вся двенадцатиперстная кишка, головка поджелудочной железы и регионарные лимфоузлы.
Метастатические очаги удаляют хирургически, криодеструкцией, лазерной техникой. Это новые методики в оперативной хирургии. Очаги метастазирования прижигают током, высокими температурами или лазером, запаивая соседние ткани с целью профилактики роста новых участков.
После хирургического вмешательства назначают блок химиотерапии. Применяют фармацевтические препараты, которые негативно воздействуют на раковые клетки, убивая их.
Препараты очень токсичны и имеют побочные эффекты. Применяют их строго в стационаре под контролем медицинского персонала. Лучевая терапия назначается с целью профилактики рецидивов.
С целью профилактики осложнений назначают антибиотики, антиагреганты, антикоагулянты, спазмолитики, обезболивающие средства, прокинетики, ферменты, желчегонные препараты. К каждому пациенту подход индивидуален.
При 4 стадии и быстро прогрессирующем течении применяют паллиативное лечение. Проводят меры, способствующие облегчению жизни и страданий пациента.
К ним относят не радикальные операции, паллиативную химиотерапию, введение парентерального питания через вену в обход пищеварительного тракта, антибиотикотерапию, полноценное обезболивание.
Источник: https://bolvzheludke.ru/onkologiya/rak-dvenadcatiperstnoi-kishki/
Выживаемость при раке двенадцатиперстной кишки
Онкология органов желудочно-кишечного тракта занимает третье место по частоте встречаемости среди всех заболеваний.
Рак двенадцатиперстной кишки – это новообразование, которое может поражать внутреннюю или наружную стенку органа. Данное заболевание очень сложно выявить на ранней стадии из-за стертой симптоматики.
Чаще всего он вызван вторичным поражением, которое развилось в результате попадания раковых клеток из соседних органов.
Различают рак двух видов:
- Экзофитный – поражает внутреннюю стенку и растет в просвет кишки;
- Эндофитный – прорастает в мышечный слой и серозную (наружную) оболочку насквозь.
Причины развития
На сегодняшний день этиология раковых опухолей до конца не изучена. К предрасполагающим факторам развития рака двенадцатиперстной кишки относятся:
- табакокурение;
- употребление алкоголя;
- неправильное и нерегулярное питание (жирная, копченая пища и т.п.);
- наличие злокачественных образований ЖКТ у родственников;
- ряд заболеваний кишечника и близрасположенных органов (язва ДПК и желудка, полипоз кишки, желчекаменная болезнь, хронический панкреатит).
Первые признаки и зрелые симптомы рака ДПК
На ранних стадиях рак двенадцатиперстной кишки практически не имеет симптоматики. Выявить его можно только при профосмотре с помощью УЗИ или ФГДС (фиброгастродуоденоскопия).
Первые признаки заболевания проявляются, когда опухоль уже имеет приличный размер и мешает поступлению желчи и желудочного содержимого в тонкую кишку. К ним относятся:
- тошнота и изжога, отрыжка “кислым”;
- боли ноющего характера в правом подреберье;
- рвота через несколько часов после приема пищи, рвотные массы могут содержать желчь;
- потеря аппетита, резкое похудание.
Все эти симптомы малоспецифичны, могут наблюдаться при любом другом заболевании ЖКТ. Но они позволяют человеку заподозрить недуг и вовремя обратиться к врачу для проведения полного обследования.
В случае прогрессирования болезни присоединяются:
- снижение работоспособности;
- побледнение кожных покровов;
- анемия;
- повышение температуры;
- белый налет на языке;
- запоры и поносы;
- повышенная потливость.
Вдобавок, живот может визуально увеличиться за счет роста опухоли. В тяжелых запущенных случаях появится черный кал из-за распада новообразования.
Что входит в диагностику рака двенадцатиперстной кишки?
- Диагностика проводится на основании анамнеза, жалоб больного, осмотра, анализов и инструментальных методов обследования.
- При осмотре пациента можно увидеть бледность кожных покровов, налет на языке, пропальпировать образование в эпигастрии или правом подреберье.
- К лабораторным методам обнаружения рака ДПК относят:
- общий и биохимический анализ крови (показатели анемии, повышение печеночных ферментов из-за застоя желчи в печени);
- анализ кала на скрытую кровь (будет положительным при подкравливании опухоли);
- анализ крови на рак (онкомаркеры позволят выявить тип новообразования).
Инструментальные методы:
- ФГДС – самый простой способ увидеть опухоль своими глазами, оценить ее размеры, структуру и взять биопсию.
- УЗИ – позволяет выявить эндофитную форму рака, определить наличие метастазов в близрасположенные органы.
- КТ и МРТ – рентгенологические исследования, позволяющие рассмотреть опухоль послойно, а также контролировать динамику процесса.
Современное лечение онкологии ДПК
Лечение данного заболевания состоит из хирургической операции, таргетной и химиотерапии.
В зависимости от объема опухоли и наличия метастазов, операция может быть или лапароскопической, или же лапаротомической.
Первая будет проводиться на ранних стадиях заболевания. Врач делает небольшой разрез и ведет операцию с помощью микрохирургических инструментов и оптического оборудования. В данном случае удаляются только ткани, пораженные раковым процессом.
В случае лапаротомии проводится гастродуоденальная резекция. Делается поперечный надрез и удаляются двенадцатиперстная кишка вместе с частью желудка, ближайшими лимфоузлами, брыжейкой и связками.
После операции пациент проходит реабилитацию. Затем ему назначают химиотерапию для профилактики метастазирования.
В последнее время часто используют также таргетную терапию. Принцип ее действия основан на блокировке роста раковых клеток с помощью целевых белковых молекул.
Выживаемость
Пятилетняя выживаемость при данном заболевании, обнаруженном на 1-2 стадии, составляет 70%. При выявлении патологии на более поздних сроках и при условии проведения гастродуоденальной резекции выживаемость – 15-20%.
В каждом конкретном случае прогноз будет зависеть от типа опухоли, процесса метастазирования, наличия сопутствующей патологии, возраста пациента. Рак двенадцатиперстной кишки легче вовремя диагностировать на профосмотрах, чем лечить на запущенных стадиях, так что будьте максимально внимательны к своему здоровью!
Источник: https://orake.info/vyzhivaemost-pri-rake-dvenadcatiperstnoj-kishki/
Рак двенадцатиперстной кишки: причины, симптомы и диагностика. Лечение рака двенадцатиперстной кишки в Москве
Рак двенадцатиперстной кишки это медленно текущее заболевание. Первые симптомы появляются при активном росте опухоли и ее влиянии на просвет кишки, окружающие ткани и органы. Начальная стадия рака ничем себя не проявляет. Своевременное обращение к Врачам Юсуповской больницы увеличит вероятность положительного результата лечения.
В Юсуповской больнице проводят диагностику и принимают пациентов с раком двенадцатиперстной кишки. Применяя современное оборудование, новейшие методики лечения и современные препараты, высококвалифицированные врачи достигают хороших результатов в лечении данного заболевания.
Рак двенадцатиперстной кишки: первые симптомы
Начальный сегмент тонкого кишечника называется двенадцатиперстной кишкой. В данном сегменте тонкого кишечника происходит превращение кислотной среды в щелочную, что позволяет осуществлять кишечное пищеварение в дальнейшем.
В процессе пищеварения в тонкой кишке образуются аминокислоты, триглицериды, жирные кислоты, глюкоза, которые затем всасываются через слизистую тонкой кишки. Большую роль играет тонкая кишка в процессе поддержания баланса внутренней среды организма, от нее зависит качество всасывания воды и электролитов.
Двенадцатиперстная кишка состоит из четырех отделов – верхнего, нисходящего, горизонтального и восходящего.
Рак двенадцатиперстной кишки встречается часто, примерно 4% всех кишечных злокачественных опухолей. Наиболее часто развивается злокачественная лимфома. Доброкачественные опухоли тонкой кишки встречаются реже. Рак 12-перстной кишки одинаково часто поражает мужчин и женщин, чаще встречается у людей старше 50 лет.
Бывает сложно отличить рак двенадцатиперстной кишки от рака головки поджелудочной железы, общего желчного протока. Наиболее часто встречается вторичная форма рака двенадцатиперстной кишки, причина возникновения которой — прорастание злокачественной опухоли в соседние ткани или органы.
Около 70% случаев злокачественных опухолей двенадцатиперстной кишки локализуется в нисходящем сегменте, в околососковой области.
Считается, что большая часть опухолей происходит из эпителия слизистой общего желчного протока или поджелудочной железы, что очень сложно определить точно.
Верхний горизонтальный сегмент двенадцатиперстной кишки поражает супрапапиллярный рак, процент заболеваемости которым составляет 16-17%. Очень редко встречается рак нижней горизонтальной части двенадцатиперстной кишки.
Рак желудка и двенадцатиперстной кишки: симптомы
Рак двенадцатиперстной кишки характеризуется следующими симптомами: боль в животе, диарея, изменения состояния пальцев рук и ног (они становятся похожими на барабанные палочки).
В отличие от рака желудка, опухоль двенадцатиперстной кишки реже дает метастазы, метастазы чаще всего поражают регионарные лимфатические узлы в области ворот печени и головки поджелудочной железы.
Очень редко опухоль двенадцатиперстной кишки дает гематогенные метастазы.
Рак 12-перстной кишки, симптомы и лечение
Опухоль, располагающаяся в области большого дуоденального соска, по мере роста приводит к сдавливанию и сужению просвета соска, сдавливанию общего желчного протока. Общий желчный проток начинает расширяться выше опухоли, происходит задержка поступления желчи в кишечник и затруднение ее выхода.
В этот период развития опухоли появляются симптомы заболевания – боль в правом подреберье, понижение или потеря аппетита, боль в подложечной области, сильная тошнота, желтуха, которая постепенно нарастает.
В случае, если пациент болел ранее заболеваниями печени и желчного пузыря, врач предполагает развитие опухоли в области дуоденального соска.
Большую сложность представляет определение места возникновения злокачественной опухоли, которая во время роста приводит к появлению воспалительных изменений в поджелудочной железе. Опухоль может привести к тяжелому панкреатиту, панкреонекрозу с перитонитом.
Рак верхнегоризонтального отдела двенадцатиперстной кишки по мере роста опухоли проявляется симптомами стеноза.
Скиррозная форма опухоли приводит к деформации и сужению просвета этого сегмента кишки, что проявляется определенными симптомами: дискомфортом в области желудка, вздутием кишечника, тошнотой, изжогой, отрыжкой, рвотой, тупой болью в правом подреберье, часто в подложечной области. Нередко при такой симптоматике врач ставит диагноз — осложнение язвенной болезни, если в анамнезе указано, что пациент страдает таким заболеванием.
Рак нижнегоризонтального отдела двенадцатиперстной кишки также по мере роста опухоли приводит к сужению просвета кишки. Симптомы указывают на развитие кишечной непроходимости: рвоту, тошноту, в рвотных массах присутствует желчь, появляется чувство тяжести в подложечной области, чувство сильного давления.
Рак двенадцатиперстной кишки приводит к постепенному развитию анемии, потере аппетита, затем к потере веса тела, слабости и быстрой утомляемости. Разрастание опухоли в другие ткани и органы снижает шансы больного на выздоровление. Симптомы рака двенадцатиперстной кишки у женщин аналогичны проявлениям заболевания у мужчин. Часто заболевание сопровождается болями разной интенсивности.
Скрининг поможет выявить опухоли на раннем этапе, также рекомендуется людям старше 50 лет проходить раз в 5 лет колоноскопию, людям с отягощенным анамнезом требуется проходить такие исследования чаще.
Лечение рака двенадцатиперстной кишки химиотерапией
Клинические проявления злокачественного процесса в двенадцатиперстной кишке зависят от стадии развития рака.
В большинстве случаев от начала процесса развития рака и до появления первых симптомов заболевания проходит несколько лет.
Рак двенадцатиперстной кишки лечится методами резекции пораженного отдела кишки, химиотерапией, которая назначается в предоперационный период и после операции по показаниям.
Раковые клетки характеризуются очень быстрым обменом веществ, они чувствительны к цитостатикам (препаратам химиотерапии). Химиотерапия помогает справиться с метастазами опухоли, снижает риск развития рецидива рака.
С помощью предоперационного влияния на опухоль добиваются уменьшения её размера, снижают риск метастазирования.
На поздних стадиях рака химиотерапия используется для паллиативного лечения и помогает облегчить страдания больного.
Куда обращаться, если обнаружен рак двеннадцатиперстной кишки?
В Юсуповской больнице проводят диагностику и принимают пациентов с раком двенадцатиперстной кишки. Современное оборудование помогает достичь хороших результатов в диагностике видов рака пищеварительной системы. Записаться на консультацию можете на сайте через форму обратной связи или позвонив по телефону. Врач-координатор ответит на все ваши вопросы.
Юлия Владимировна Кузнецова
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff's Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Источник: https://yusupovs.com/articles/oncology/rak-dvenadtsatiperstnoy-kishki/
Рак двенадцатиперстной кишки: симптомы — Равное право на жизнь
Злокачественные опухоли двенадцатиперстной (12-перстной) кишки встречаются в 0,3–0,5 % случаев всей онкологии пищеварительной системы, то есть очень редко. Они представлены раком 12-перстной кишки и саркомой.
Из других опухолей эпителиальной природы иногда встречается карциноид. Он локализуется в подслизистом слое небольшим узлом. Рак двенадцатиперстной кишки диагностируют одинаково часто у пациентов обоих полов старше 50 лет.
В молодом возрасте он практически не встречается.
Если опухоль не диагностирована в раннем сроке, определить ее происхождение в анатомической гепатобилиарной зоне довольно сложно, поскольку она прорастает в органы и определяется как единый мягкотканный конгломерат.
Поэтому многие авторы говорят о раке гепатобилиарной зоны, происхождение которого удается идентифицировать, сопоставляя данные гистологического исследования с визуальной картиной по ходу оперативного лечения.
Например, рак 12-перстной кишки трудно отличить от рака дуоденального сосочка, общего желчного протока и головки поджелудочной железы. Такие опухоли иногда называют вторичными раками двенадцатиперстной кишки.
Происхождение и особенности роста опухолей двенадцатиперстной кишки
Статистически достоверных данных о связи язвы 12-перстной кишки или желчекаменной болезни с возникновением рака нет. Опухоль развивается из эпителиальных клеток кишечных крипт и кишечных желез. Поверхностный эпителий служит источником рака редко.
Различают экзофитный (рост опухоли в просвет кишки) и эндофитный (рост опухоли за пределы кишки) формы рака. Рост рака двенадцатиперстной кишки характеризуется распространением вверх (проксимально) и циркулярно. Опухоль часто изъязвляется и кровоточит. Для нее характерно прорастание в головку поджелудочной железы и корень брыжейки тонкого кишечника.
По гистологическим характеристикам чаще выявляют аденокарциному, реже — перстневидноклеточный рак. Первичная локализация опухоли встречается значительно чаще в местах, где наиболее высока концентрации желчи, желудочного и панкреатического сока, т. е. в околососочковой области и верхней части.
Метастазирование
Рак двенадцатиперстной кишки метастазирует сравнительно поздно. Отдаленные метастазы выявляют при большой первичной опухоли, чаще в печени.
Вначале метастазы распространяются в ближайшие лимфоузлы гепатобилиарной зоны, затем в узлы ворот печени, и далее: в печень, поджелудочную железу, забрюшинную клетчатку, корень брыжейки тонкого кишечника, брюшину, диафрагму и легкие.
Метастазы головки поджелудочной железы могут вызвать механическую желтуху. Они бывают значительных размеров, которые превосходят первичную опухоль, что иногда расценивается как первичный рак головки.
Симптомы рака двенадцатиперстной кишки
Опухоль растет медленно, и начало болезни проявляется стертыми и неспецифическими симптомами. Они характерные для многих болезней ЖКТ: отрыжка, изжога, анорексия, боли вверху живота, недомогание, слабость, потеря веса. Первые симптомы рака 12-перстной кишки появляются довольно рано. Наиболее значимым из них является боль.
Сначала боли связаны с реакцией на опухолевый процесс рецепторов кишечной стенки. Они носят тупой, ноющий постоянный характер, не связаны с едой.
Позднее при раке, когда появляется непроходимость двенадцатиперстной кишки и опухоль прорастает в поджелудочную железу, симптомы проявляется усилением и увеличением продолжительности болевого синдрома. Появляется ощущение тяжести в эпигастрии.
Боль начинает усиливаться после еды, и появляется рвота. Характерна иррадиация боли в спину (панкреатическая боль).
Диагностика и лечение
Наиболее информативны рентгенологическое исследование с барием и эндоскопия с биопсией. Визуализировать опухоль на ранних стадиях можно при помощи МРТ, метастазы в головке поджелудочной железы видны при УЗИ. Лабораторные тесты и анализ желудочного содержимого неспецифичны.
Лечение оперативное (модификации Бильрот 1, 2 или панкреатодуоденальная резекция). Химиотерапия в пред- и послеоперационном периоде по показаниям.
Источник: http://www.ravnoepravo.ru/pacientam/vse-o-rake/rak-12perstnoj-kishki/
Злокачественные опухоли 12-перстной кишки
Симптомы заболевания различаются на ранних и поздних стадиях развития.
Ранние стадии.
Рак 12-перстной кишки достаточно трудно диагностировать на ранних стадиях, так как практически нет симптомов. Единственным проявлением заболевания может быть боль. Как правило, она тупая, чувство тяжести возникает в верхней части живота. Чаще всего боль беспокоит больного натощак или ночью (“ голодные” боли).
Поздние стадии.
При всех онкологических заболеваниях развивается так называемая опухолевая интоксикация (раковая интоксикация – отравление организма вредными веществами), которая может различаться в зависимости от стадии заболевания, состояния больного, размера опухоли, наличия или отсутствия сопутствующей патологии (заболевания) и т.д. Она включает в себя несколько симптомов.
- Общая слабость, быстрая утомляемость и потеря интереса к обычной работе, депрессия, психическая заторможенность, головные боли и головокружения, нарушение сна (сонливость днем, бессонница ночью).
- Снижение аппетита вплоть до анорексии (сильного похудания), кахексии (степени крайнего истощения).
- Цианоз (синюшность) и бледность, возможна желтизна кожных покровов.
- Сухость слизистых оболочек рта, носа, глаз.
- Повышение температуры тела — от субфебрильной (37° С) до гектической (39° С и выше).
- Повышенная потливость (особенно по ночам).
- Различные типы анемии (малокровия).
- Снижение иммунитета и, следовательно, сопротивляемости организма к инфекциям.
- Тошнота и рвота.
Также возможно развитие таких симптомов, как:
- рвота недавно съеденной пищей при стенозе (сужении) пилородуоденальной области (области перехода желудка в 12-перстную кишку);
- желтуха (пожелтение кожных покровов) – при сдавлении желчевыводящих путей, вследствие прогрессирующей непроходимости 12-перстной кишки (сужения просвета 12-перстной кишки из-за опухоли);
- мелена (наличие крови в кале) при возникновении кровотечения из опухоли.
Виды:
- рак 12-перстной кишки (злокачественное новообразование (тип клеток не похож на тип клеток органа, из которого оно произошло) из эпителиальной (покрывающей) ткани 12-перстной кишки);
- рак большого сосочка 12-перстной кишки (злокачественное новообразование сосочка 12-перстной кишки (возвышения на 12-перстной кишке, имеющего отверстие, через которое поступает желчь и панкреатический (производимый поджелудочной железой) сок в 12-перстную кишку));
- лимфосаркома (злокачественное новообразование, возникшее из лимфатической ткани);
- лейомиосаркома (злокачественное новообразование, возникшее из гладких мышц);
- фибросаркома (злокачественное новообразование, возникшее из соединительной ткани);
- злокачественная невринома (злокачественное новообразование, возникшее из оболочки нервов).
По типу роста выделяют:
- экзофитную опухоль (растет в просвет кишки),
- эндофитную опухоль (растет за пределы кишки).
Также выделяют 4 стадии заболевания.
- I стадия — небольшая, четко отграниченная (отделена от других тканей) опухоль, расположенная в толще слизистой оболочки и подслизистого слоя 12-перстной кишки. Регионарных метастазов (новых очагов злокачественных (тип клеток отличается от типа клеток органа, из которого они произошли) клеток, переместившиеся из органа, где опухоль возникла первоначально, в другие органы) нет.
- II стадия — опухоль, врастающая в мышечные слои 12-перстной кишки, но не спаянная с соседними органами. В ближайших регионарных лимфатических узлах возникают одиночные метастазы.
- III стадия — значительных размеров опухоль, выходящая за пределы стенки 12-перстной кишки, врастающая в соседние органы, или такая же опухоль (или меньших размеров) с множественными регионарными метастазами.
- IV стадия — опухоль любых размеров и любого характера при наличии отдаленных метастазов.
Тяжесть опухолевого процесса оценивается по нескольким критериям (размер и распространенность опухоли, метастазы в лимфатических узлах и отдаленных органах). Для этого используется классификация TNM (Tumor (опухоль) Nodulus (узел) Metastasis (метастазы (распространение) в другие органы)).
- T — размер и распространенность опухоли двенадцатиперстной кишки.
- T1 — опухоль начинает прорастать через внутреннюю стенку 12-перстной кишки.
- T2 — опухоль начинает прорастать в мышечный слой стенки 12-перстной кишки.
- T3 — опухоль начинает прорастать через поверхностную оболочку 12-перстной кишки.
- T4 — опухоль полностью проросла через стенку 12-перстной кишки.
- N — наличие раковых клеток в лимфатических узлах.
- N0 — раковые клетки в лимфатических узлах отсутствуют.
- N1 — раковые клетки обнаруживаются в 1-2 лимфоузлах рядом с 12-перстной кишкой.
- N3 — раковые клетки обнаруживаются в 3-6 рядом расположенных лимфоузлах.
- M — распространение рака на другие отдаленные от 12-перстной кишки органы.
- M0 — рак не распространился на другие органы.
- M1 — рак распространился на отдаленные от 12-перстной кишки органы.
Ведущая причина злокачественных новообразований 12-перстной кишки не выявлена.
Предрасполагающие факторы.
- Болезнь Крона (хроническое воспалительное заболевание, поражающее желудочно-кишечный тракт).
- Наследственные (передаются от родителей к детям) формы диффузного полипоза кишечника (образования на слизистой оболочке кишки множества полипов (небольших опухолевидных разрастаний клеток, выпячивающихся в просвет кишечника) различной формы и размеров).
- Вилезные (ворсинчатые) аденомы (доброкачественные (тип клеток опухоли похож на тип клеток органа, из которого она образовалась) опухоли, напоминающие по форме цветную капусту, очень мягкой консистенции, нередко достигают больших размеров).
- Наличие злокачественных новообразований у родственников.
- Вредные привычки (алкоголь и курение).
- Несбалансированное и нерациональное питание (чрезмерное потребление соленой, копченой пищи, недостаток в рационе овощей и фруктов).
LookMedBook напоминает: чем раньше Вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений:
-
Врач онколог поможет при лечении заболевания
Записаться к врачу онкологу
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились боли в верхних отделах живота, снижение аппетита, отрыжка, тошнота, рвота, снижение массы тела, слабость, быстрая утомляемость, увеличение шейных лимфатических узлов; с чем больной связывает возникновение этих симптомов).
- Анализ анамнеза жизни больного (наличие у пациента заболеваний желудочно-кишечного тракта (таких, как: болезнь Крона (хроническое воспалительное заболевание, поражающее желудочно-кишечный тракт); наследственные (передаются от родителей к детям) формы диффузного полипоза кишечника (образование на слизистой оболочке кишки множества полипов (небольших опухолевидных разрастаний клеток, выпячивающихся в просвет кишечника) различной формы и размеров); вилезные (ворсинчатые) аденомы (доброкачественные (тип клеток опухоли похож на тип клеток органа, из которого она образовалась) опухоли, напоминающие по форме цветную капусту, очень мягкой консистенции, нередко достигающие больших размеров)); вредные привычки (употребление алкоголя, курение)).
- Анализ семейного анамнеза (наличие у родственников заболеваний органов желудочно-кишечного тракта, а также онкологических заболеваний).
- Данные объективного осмотра (осмотр кожных покровов, слизистых оболочек рта, носа, глаз; врач может обнаружить желтуху (пожелтение кожи), кахексию (крайнюю степень истощения)).
- Лабораторные исследования.
- Общий анализ крови (выявление анемии (малокровия)).
- Выявление онкомаркеров (особых белков, выделяющихся при определенных опухолях) в крови и моче. Специфических онкомаркеров для рака двенадцатиперстной кишки нет.
- Общий анализ мочи (возможно наличие протеинурии (белка в моче), эритроцитурии (наличия эритроцитов (красных кровяных телец) в моче)).
- Анализ кала (при микроскопическом исследовании возможно обнаружение крови в кале).
- Развернутый биохимический анализ крови (возможно повышение уровня альбумина (белка)).
- Инструментальные методы исследования.
- Эзофагогастродуоденоскопия (ЭГДС) — диагностическая процедура, во время которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и двенадцатиперстной кишки при помощи специального оптического инструмента (эндоскопа) с обязательной биопсией (взятием фрагмента органа для определения структуры его ткани и клеток).
- Рентгенологическое исследование с двойным контрастированием желудка и 12-перстной кишки взвесью бария. Используется для определения в двенадцатиперстной кишке неровностей, которые могут косвенно указывать на наличие новообразования в ней.
- Рентгенологическое исследование грудной клетки. Используется для определения наличия метастазов (новых очагов злокачественных (тип клеток не похож на тип клеток органа, из которого они произошли) клеток, переместившихся из органа, где опухоль возникла первоначально, в другие отдаленные органы) в легких.
- Ультразвуковое исследование (УЗИ) органов брюшной полости для установления наличия опухоли 12-перстной кишки, а также наличия метастазов в печени, поджелудочной железе.
- Компьютерная томография (КТ) для выявления опухоли 12-перстной кишки, степени сдавления ею соседних органов.
- Магнитно-резонансная томография (МРТ) – более точный, чем компьютерная томография, метод диагностики. Проводится для выявления опухоли 12-перстной кишки.
- Возможны также консультации гастроэнтеролога, терапевта.
- Хирургическое лечение. Удаление опухоли оперативным путем. При этом удаляется часть двенадцатиперстной кишки. Хирургическое лечение возможно для людей до 75 лет, при отсутствии метастазов (новых очагов злокачественных клеток, переместившиеся из органа, где опухоль возникла первоначально, в другие отдаленные органы) и при отсутствии тяжелого течения сопутствующих заболеваний.
- Химиотерапия. Лечение лекарственными средствами, направленными на уничтожение опухолевых клеток. При химиотерапии останавливается или замедляется рост раковых клеток, которые быстро делятся и растут.
- Лучевая терапия. Использование радиационного излучения для лечения опухоли. В основном, применяется вместе с химиотерапией или хирургическим лечением.
Прогноз тем благоприятнее, чем раньше было выявлено злокачественное новообразование и быстрее произведено лечение. При наличии метастазов (новых очагов злокачественных клеток, переместившихся из органа, где опухоль возникла первоначально, в другие отдаленные органы) прогноз ухудшается и риск летального (смертельного исхода) увеличивается.
Осложнения.
- Метастазы (новые очаги злокачественных клеток, переместившиеся из органа, где опухоль возникла первоначально, в другие отдаленные органы).
- Перфорация опухоли (образование отверстия в стенке 12-перстной кишки) с развитием перитонита (тяжелого воспаления органов брюшной полости).
- Стеноз 12-перстной кишки (существенное уменьшение либо сужение просвета 12-перстной кишки) – чаще всего возникает тогда, когда опухоль достигает больших размеров.
- Возникновение кровотечений из опухоли 12-перстной кишки.
- Значительная потеря веса вплоть до кахексии (крайнего истощения).
Специфической профилактики злокачественных новообразований 12-перстной кишки нет. Рекомендуется:
- отказаться от употребления алкоголя и курения;
- рационально и сбалансированно питаться (отказаться от избыточного употребления слишком соленых, жареных, копченых, маринованных блюд; увеличить в рационе количество свежих фруктов и овощей);
- своевременно и достаточно лечить заболевания, предрасполагающие к развитию злокачественной опухоли двенадцатиперстной кишки (например, болезнь Крона (хроническое воспалительное заболевание, поражающее желудочно-кишечный тракт); вилезные (ворсинчатые) аденомы (доброкачественные (тип клеток опухоли похож на тип клеток органа, из которого она образовалась) опухоли, напоминающие по форме цветную капусту, очень мягкой консистенции, нередко достигают больших размеров));
- регулярно проходить обследование у гастроэнтеролога лицам старше 50 лет и с наличием заболеваний желудочно-кишечного тракта (1 раз в год).
Источник: https://lookmedbook.ru/disease/zlokachestvennye-opuholi-12-perstnoy-kishki