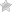Ангиосаркомами называют злокачественные новообразования, которые начинают свой рост из клеток эндотелия или перителия кровеносных сосудов. Эти опухоли выявляются достаточно редко – всего у 1-4% больных с саркомами.
Они одинаково часто возникают у мужчин и женщин и чаще обнаруживаются у людей до 40-50 лет. Примерно в 60% случаев ангиосаркомы локализируются в мягких тканях и коже, а в остальных 40% – во внутренних органах, молочной железе и костях.
Чаще всего эта злокачественная опухоль поражает сосуды ног.
Ангиосаркома обычно выглядит как мягко эластичный узел с бугристой поверхностью с нечеткими контурами. По сути, новообразование состоит из скопления видоизмененных тонкостенных кровеносных сосудов и в его разрезе визуализируется множество наполненных кровью полостей.
При прощупывании опухоль почти не смещается и доставляет болезненные ощущения.
Ангиосаркомы отличаются быстрым инфильтративным ростом, плохо поддаются лечению и склонны к раннему метастазированию в лимфатические узлы, почки, головной мозг, печень, кости, легкие и мягкие ткани.
Почему возникают ангиосаркомы? Какие бывают разновидности этих опухолей? Какими симптомами проявляется ангиосаркома? Как выявляется и лечится? Прочитав эту статью, вы сможете получить ответы на эти вопросы.
Причины
Серьезным фактором риска развития ангиосаркомы является длительный лимфостаз.
Точные причины возникновения ангиосарком пока не известны. По наблюдениям специалистов, вызывать озлокачествление клеток кровеносных сосудов могут следующие факторы:
- длительный лимфостаз, сопровождающийся накоплением токсичных и канцерогенных веществ в мягких тканях;
- механические травмы кожи;
- курсы облучения (например, при раковых опухолях молочных, женских и мужских половых органов, болезни Ходжкина и др.);
- частый контакт с ядовитыми веществами: мышьякорганическими инсектицидами, поливинилхлоридами, андрогенами, ароматическими углеводородами (особенно с метилхолантреном);
- малигнизация доброкачественных новообразований;
- сбои в работе иммунитета и аутоиммунные реакции;
- наследственные заболевания: туберозный склероз, синдром Вернера, синдром Гарнера.
Классификация
В зависимости от строения ангиосаркомы разделяют на:
- лимфангиосаркомы – включают в себя элементы лимфатических сосудов;
- гемангиосаркомы – состоят из кровеносных сосудов.
Злокачественность ангиосаркомы может определяться следующими степенями:
- G1 – наименее злокачественная;
- G2 – среднезлокачественная;
- G3 – высокозлокачественная с низкой степенью дифференцировки;
- G4 – наиболее агрессивная недифференцированная (отличается быстрым ростом и ранним метастазированием).
В зависимости от клинических проявлений выделяют следующие виды ангиосарком:
- ангиосаркома мягких тканей;
- ангиосаркома конечностей (вызывается лимфостазом);
- идиопатическая ангиосаркома лица и волосистой части головы;
- пострадиационная саркома кожи (может возникать даже через 15-20 лет после курсов радиолучевой терапии);
- первичная ангиосаркома молочной железы.
Также ангисаркомы могут поражать и другие органы: печень, сердце, головной мозг, почки и др.
Симптомы
Выраженность и характер симптомов при ангиосаркомах зависит от места расположения опухоли.
Первым признаком этого новообразования на коже могут становиться следующие признаки:
- припухлость кожи;
- присутствие в мягких тканях болезненного, почти неподвижного и бугристого узла с нечеткими контурами;
- кожа над опухолью становится фиолетовой или красноватой, отечной, растянутой и с видимыми расширенными венами;
- изъязвления (на поздних стадиях).
При ангиосаркомах молочной железы в толще мягких тканей возникает болезненный узел, который может становиться причиной асимметрии груди. Кожа над опухолью становится синюшно-багровой, истончается, и сквозь нее просвечиваются расширенные вены. По мере прогрессирования онкопроцесса кожные покровы изъязвляются и кровоточат.
При ангиосаркомах печени рост опухоли вызывает нарушения в ее функционировании. Из-за этого у больного присутствует горечь во рту, проявляется желтуха, возникает зуд кожи, темнеет моча и обесцвечивается кал.
Аппетит значительно ухудшается, больной худеет и предъявляет жалобы на боли в правом подреберье.
При развитии энцефалопатии появляются судороги, нарушается координация движений, развивается парез мышц и возникают слуховые и зрительные галлюцинации.
Ангиосарокомы сердца проявляются появлением болей в области груди, колебаний пульса, отеков, нарушений в дыхании и синюшности кожных покровов. У больного могут возникать шумы в ушах, приступы головокружения и обмороки.
Поражения ангиосаркомами селезенки встречаются достаточно редко. При такой локализации опухоль на начальных стадиях никак себя не проявляет, но затем быстро растет и охватывает весь орган. У больного возникают боли в левом подреберье, значительно ухудшается общее самочувствие, развивается анемия и интоксикация.
При развитии ангиосаркомы кости у больного появляются боли в области поражения. Из-за роста новообразования нарушается подвижность конечности, отмечается дрожание (руки или ноги) и другие неврологические проявления, вызванные сдавлением нервов.
У всех больных с ангиосаркомами по мере роста опухоли возникают проявления общей интоксикации:
- снижение толерантности к нагрузкам;
- тошнота;
- ухудшение аппетита;
- утрата веса;
- повышение температуры;
- анемия.
При появлении метастазов у пациента появляются признаки поражения того или иного органа.
Стадии
В течении ангиосаркомы выделяются следующие стадии:
- I A – размер поверхностной или глубокой опухоли не более 5 см;
- I В – размер опухоли более 5 см, но она располагается в поверхностном слое мягких тканей;
- II А – опухоль прорастает в окружающие ткани, но метастазов нет;
- II В – опухоль поверхностных тканей более 5 см, выявляется поражение регионарных лимфоузлов;
- III – поверхностная или глубокая опухоль более 5 см, есть единичные регионарные или поверхностные метастазы;
- IV – выявляются множественные регионарные и отдаленные метастазы.
Диагностика
С целью диагностики ангиосаркомы сердца помимо методов визуализации пациенту будут назначены ЭКГ и эхо-КГ.
Для выявления ангиосарком и определения стадии онкологического процесса проводятся следующие исследования:
- рентгенография – позволяет определять очертания новообразования и выявлять поражения окружающих тканей (костей, фасций и пр.);
- УЗИ мягких тканей или внутренних органов – дает возможность оценивать размер опухоли, степень ее распространения на другие ткани и органы;
- рентгенография грудной клетки – проводится для выявления метастазов;
- МРТ и КТ – позволяют получать более детальные характеристики ангиосаркомы и степени вовлечения в опухолевый процесс других органов и тканей;
- остеосцинтиграфия – выполняется при подозрении на поражение костей;
- ЭКГ, Эхо-КГ – проводится при поражении сердца.
Для определения типа опухоли обязательно выполняется пункционная или открытая биопсия с последующим гистологическим анализом. Эти исследования являются решающими при постановке диагноза и позволяют определить не только вид новообразования, но и степень его злокачественности.
Лечение
Тактика лечения ангиосарком определяется стадией заболевания и местом локализации новообразования. Борьба с ангиосаркомами проводится при помощи сочетания нескольких методик: хирургическая операция, полихимиотерапия и облучение.
Основным способом лечения ангиосарком является хирургическое удаление опухоли. При больших размерах новообразования до выполнения вмешательства больному может назначаться радиолучевая терапия и прием цитостатиков. Методика операции определяется локализацией ангиосаркомы.
При проведении вмешательства на мягких тканях и конечностях обязательно соблюдаются принципы зональности и футлярности. Если новообразование не выходит за переделы мышцы и фасций, то проводится его удаление вместе с пораженными мягкими тканями. Однако в случаях распространения опухоли на окружающие ткани выполняется удаление образования с захватом части здоровых тканей.
При необходимости приходится удалять часть костной ткани или всю пораженную кость. В радикальных случаях может проводиться ампутация конечности. При высокозлокачественных образованиях выполняется иссечение регионарных лимфатических узлов. После проведения подобных операций для устранения дефектов больному может рекомендоваться выполнение реконструктивных вмешательств.
При ангиосаркомах сердца на момент постановки диагноза у большинства больных выявляются метастазы, и хирургическое вмешательство уже не может проводиться. В качестве паллиативного лечения назначается системная химиотерапия и облучение.
Попытки хирургического удаления ангиосарком сердца всегда сопряжены с высоким риском летальности, так как во время операции приходится выполнять массивную резекцию стенок органа.
Подобные вмешательства всегда сопровождаются травмами коронарных сосудов и необходимостью проведения их замещения трансплантатами, выполнения протезирования клапанов, аортокоронарного шунтирования и имплантации кардиостимулятора.
Именно поэтому некоторым пациентам с ангиосаркомами рекомендуется трансплантация сердца.
При ангиосаркомах печени в операбельных случаях больному может проводиться операция по резекции пораженной части органа. Для этого перед хирургическим вмешательством выполняется направленная на уменьшение размеров новообразования химиоэмболизация артерий печени.
Хирургическое лечение при ангиосаркомах селезенки и почек возможно только в тех случаях, когда опухоль выявляется на ранней стадии и не выходит за пределы органа. В таких случаях выполняется спленэктомия или нефрэктомия.
После проведения хирургического лечения больному с ангиосаркомой могут назначаться курсы радиолучевой и химиотерапии. Для облучения могут выполняться сеансы дистанционной гамма-терапии с общей дозой 50-70 Гр, при которых радиолучи должны охватывать не только пораженную область, но 3-10 см окружающих тканей. В ряде случаев пациентам выполняется брахитерапия.
Необходимость проведения химиотерапии после хирургического удаления опухоли определяется клиническим случаем. При ангиосаркомах могут применяться следующие цитостатики:
- метотрексат;
- винкристин;
- доксирубицин;
- циклофосфамид;
- ифосфамид;
- доцетаксел;
- паклитаксел.
После завершения курса лечения всем пациентам рекомендуется постоянное диспансерное наблюдение. Эта мера объясняется высокой вероятностью рецидивов ангиосаркомы.
В первые три года после курса лечения пациенту рекомендуется посещение врача до 4 раз в год, на 4-м году – 1 раз в полгода. После этого посещение специалиста должно проводиться один раз в год.
При диспансерных обследованиях должны выполняться следующие диагностические процедуры:
- локальный осмотр и пальпация лимфатических узлов;
- УЗИ органов брюшной полости;
- рентгенография грудной клетки;
- КТ или МРТ области удаленного новообразования (1 раз в полгода).
Тактика лечения рецидива ангиосаркомы такая же, как и при первичной опухоли. Вторая линия цитостатиков выбирается в зависимости от ранее применяемых препаратов.
Прогнозы
Удаление ангиосарком сердца всегда травматично и требует последующего проведения АКШ, протезирования клапанов или имплантации кардиостимулятора.
Исход заболевания при ангиосаркоме зависит от стадии новообразования, его локализации, степени злокачественности и общего состояния больного. Шансы на выздоровление выше у пациентов с поражениями мягких тканей и конечностей. При выявлении опухолей головного мозга, сердца и внутренних органов прогнозы неблагоприятные.
Обычно при выявлении ангиосарком на I-II стадии пятилетняя выживаемость пациентов составляет до 90%, на III – до 55%, на IV – выживает не более 20%. Присутствие метастазов и рецидивов значительно ухудшает прогноз.
К какому врачу обратиться
При возникновении припухлостей кожи и выявлении узелковых образований в мягких тканях или молочных железах следует обратиться к онкологу или маммологу.
Ангиосаркомы внутренних органов и костей обычно обнаруживаются во время обследования больного по поводу характерных жалоб при обращении к кардиологу, неврологу, гастроэнтерологу или нефрологу.
После проведения ряда диагностических процедур (рентгенографии, УЗИ, КТ, МРТ, биопсии и гистологического анализа) больному рекомендуется лечение у онколога.
Ангиосаркомы – злокачественные опухоли, которые начинают свой рост из клеток кровеносных сосудов.
Эти новообразования могут возникать в разных тканях и органах и отличаются быстрым ростом и ранним метастазированием.
Лечение этих опухолей должно начинаться как можно раньше, так как на запущенных стадиях выполнение хирургической операции становится невозможным и прогнозы исхода заболевания существенно ухудшаются.
Источник: https://doctor-cardiologist.ru/angiosarkomy-simptomy-sovremennye-metody-lecheniya
Лимфосаркома
Лимфосаркома – это патологическое новообразование, возникающее из ретикулярной соединительной ткани, из которой состоят все кроветворные органы и лимфоидные скопления в слизистых оболочках. Поэтому в современных источниках это заболевание получило название ретикулосаркомы. Клетки этой опухоли внешне напоминают абсолютно здоровые ретикулярные клетки. Однако в гистохимическом анализе, в тканях лимфосаркомы, в большом количестве находятся аргирофильные волокна, поглощающие серебро.
Всем видам лимфосарком свойственно быстрое прогрессирование и метастазирование в лимфатической и кровеносной системах. Одна из распространенных лимфосарком – это ретикулосаркоматоз, который в клинической картине практически напоминает острый лейкоз. Для лечения лимфосаркомы используют химиотерапию и лучевое облучение.
Лимфосаркома причины
На сегодняшний момент окончательные причины возникновения лимфосаркомы практически не найдены. К ним можно отнести некоторые факторы, способствующие развитию этого патологического процесса.
Во-первых, это различные заболевания с врождёнными и приобретёнными иммунодефицитными признаками. К первым таким патологиям относятся синдромы Вискотта-Олдрича, Чедиака-Хигаси, Клайнфелтера, атаксии-телеантиэктазии и вариабельное иммунодефицитное состояние. А к приобретённым – ВИЧ инфекция, гапогаммаглобулинемия, ятрогенная иммуносупрессия.
Во-вторых, это аутоиммунные заболевания, среди которых можно выделить системную красную волчанку, ревматоидный артрит, синдром Шегрена и целиакию.
В-третьих, при воздействии на организм различными химическими веществами и лекарственными препаратами (диоксином, фенитоином и гербицидом).
Также на образование лимфосаркомы могут влиять химиотерапия, облучение и ионизирующая радиация. Среди инфекционных агентов в прогрессировании злокачественной опухоли выделяют вирусы Эпштейна-Барр, Т-клеточного лейкоза человека и Helicobacter.
У многих пациентов с лимфосаркомой часто обнаруживают аномалии на цитогенетическом уровне. Выяснено, что при изменениях в хромосомах, гены контролируют образование лёгких и тяжёлых цепей иммуноглобулинов, происходит перемещение к генам, отвечающим за дифференциацию и пролиферацию. Уже доказано, что такие онкологические гены не могут контролировать работу здоровых В-лимфоцитов.
Лимфосаркома симптомы
По заболеваемости при лимфосаркомах гемобластозы злокачественной этиологии составляют 15%, что лишь немного уступает лимфогранулематозу. В основном это заболевание имеет два вида происхождения: В-клеточное и Т-клеточное.
Среди гистологических форм лимфосарком выделяют: нодулярную, иммунобластную, пролимфоцитарную, лимфоплазмоцитарную, лимфоцитарную и лимфобластную.
Это злокачественное образование не выделяет определённых возрастных категорий. Однако при лимфосаркоме отмечается большая подверженность мужчин, нежели женщин. Клинические проявления заболевания при его первых признаках во многом зависят от первичной локализации опухолевого процесса. В первую очередь поражения лимфосаркомой зависят от В-клеточного или Т-клеточного типа заболевания.
Лимфосаркома средостения, которая является В-клеточной первичной формой, как правило, поражает женщин в молодом возрасте. Эта опухоль длительное время не покидает своего поражённого очага и располагается в передневерхнем отделе средостения.
В данном случае симптомы интоксикации не характерны для лимфосаркомы этого вида, даже при существенных размерах патологического очага. Но иногда может проявляться сопутствующий синдром сдавливания, который образуется в полой верхней вене и являться единственным признаком, по которому можно установить лимфосаркому.
Поэтому основную роль в диагностировании заболевания играет случайное выявление опухоли на рентгенологическом обследовании лёгких.
К таким ранним признакам лимфосаркомы, как сопутствующие вирусные и воспалительные заболевания, относят общее недомогание, подъёмы температуры и кашель.
При прогрессировании злокачественного процесса лицо приобретает отёчность, появляется характерная одышка, усиливающаяся при физических нагрузках, а также происходит расширение вен на груди.
В дальнейшем опухоль распространяется в перикард, лёгкие, поражая при этом близлежащие ткани.
Лимфосаркома средостения может давать метастазы в надпочечники, плевру, почки, головной мозг и в другие органы, расположенные в забрюшинном пространстве.
Гораздо реже заболевание распространяется в лимфоузлы, костный мозг и селезёнку. Поэтому для подтверждения диагноза важным анализом является взятие биопсии.
Частым выраженным клиническим симптомом этого вида лимфосаркомы считается склероз, к которому можно отнести его нодулярный тип.
К одному из распространённых видов лимфосарком относится В-клеточная первичная опухоль с поражением периферических лимфатических узлов. Клиническая картина характеризуется множественными проявлениями, а это даёт возможность определить её последующее развитие.
В основном симптоматика проявляется всеми признаками интоксикации и преимущественным увеличением надключичных лимфатических узлов. Они образуют конгломераты, становясь при этом довольно плотными при пальпации.
В результате того, что лимфосаркома может прорастать в различные ткани, рядом находящиеся, то развивается своеобразная опухоль, имеющая конгломераты с деревянистой и неподвижной плотностью без определяемых границ.
Дальнейшее прорастание опухоли может затрагивать селезёнку и другие экстранодальные органы (ЦНС и костный мозг). В некоторых случаях лимфосаркома этого вида может блокировать лимфооток и сдавливать венозные стволы.
А при возможном прорастании патологического процесса в почки и сдавливании мочеточника, развивается гидронефроз. Такое сдавливание нервных окончаний и прорастание опухоли вызывает у больных появление сильных болей.
Все эти симптомы, сдавливания и прорастания, свидетельствуют о далеко зашедшем прогрессировании заболевания, которые определяют плохие прогнозы в будущем.
Симптоматика поражений мезентериальных лимфатических узлов при В-клеточной лимфосаркоме первичной формы характеризуется появлением быстрого истощения организма вследствие профузных поносов.
К этому признаку заболевания добавляется ещё асцит, при характерном скоплении жидкости в брюшной полости. Затем при пальпации можно определить значительное увеличение лимфоузлов.
И сопутствующим симптомом заболевания выступает увеличенная в размерах селезёнка.
В дальнейшем лимфосаркома даёт метастазы в кишечник, что характеризуется его непроходимостью, а это уже сигнал к срочной госпитализации больных по данным показаниям. Если патологический процесс локализуется вне кишечника, то это приводит к увеличенному объёму живота.
Такая клиническая картина является следствием тяжёлых стадий заболевания.
Таким образом, общая симптоматика на ранних этапах патологического образования не имеет значительной выраженности в проявлениях, поэтому больные и не спешат обращаться к врачу, что в дальнейшем и становится причиной определения опухоли уже на поздних стадиях болезни.
При поражениях лимфоузлов при лимфосаркоме существует её отличительная черта, которая говорит в том, что эти онкологические изменения имеют высочайший процент излечения, достигаемый действиями полихимиотерапии и лучевым облучением. После приобретения лимфоузлами нормальных размеров, проходят поносы, а это нормализует массу тела пациента.
При поражении селезёнки первичной В-клеточной лимфосаркомой происходит в первую очередь увеличение этого органа. Затем появляется тяжесть и боли в левом подреберье с периодическими повышениями температуры. Для этой лимфосаркомы характерен синдром гиперспленизма.
Очень долго могут не проникать метастазы в костный мозг. Поэтому чтобы установить точный диагноз назначают спленэктомию. А для неё характерны не только лечебные функции, но и диагностические.
Кроме этого, проводят удаление селезёнки при увеличенных размерах с отсутствующими тенденциями к излечению.
Клиническая картина лимфосаркомы головного мозга не имеет характерных отличий от других типов опухолей. Симптоматика складывается из очаговых и неврологических общемозговых проявлений.
Это характеризуется центральными парезами и параличами, а также повышением внутричерепного давления.
В большинстве случаев, сопутствующим заболеванием в возникновении такой лимфосаркомы, считается ВИЧ инфекция, в результате которой эта патология и проявляется.
Распространение Т-клеточных опухолей в организме значительно меньше, чем В-клеточных форм. В основном клиническая картина таких групп злокачественной патологии существенно не имеют определённых отличий. Однако Т-клеточная лимфосаркома в своём прогрессировании занимает ведущее место и развивается стремительно, а это ухудшает прогнозирование заболевания.
В очень редких случаях лимфосаркома проникает на кожу, поэтому эта область поражения ещё до конца не изучена. Как правило, опухоль локализуется в нижних слоях дермы, а затем распространяется по всей клетчатке. Она имеет плотные образования, неподвижна и совсем не меняет своей окраски. При взятии участков кожи на биопсию, остаются глубокие и долго незаживающие язвы.
Лимфосаркома лечение
Назначение лечения при лимфосаркоме сводится к индивидуализации и зависит от структуры опухоли, её распространении в ткани и органы, возможностях излечения, а также имеющихся сопутствующих патологий и возраста пациента.
В очень редких случаях используют оперативное вмешательство, когда лимфосаркома поражает экстранодальные органы, например, ЖКТ. Но и это лечение является только одним из компонентов общей терапии.
Основой всего лечебного процесса при лимфосаркоме является полихимиотерапия, которая даёт возможность достигать не только клинической ремиссии, но и гематологической, а также закреплять её в противорецидивном течении.
Применение локальной лучевой терапии оправдало себя в совокупности с лекарственной терапией или при паллиативном облучении патологических образований.
Только в первой стадии лимфосаркомы показана лучевая терапия, как самостоятельного метода лечения и то при низких степенях злокачественности, а также при распространении процесса в кости.
Такой вид лучевого облучения или хирургического иссечения опухоли сохраняет абсолютную ремиссию у многих больных до десяти лет.
Лимфосаркома при генерализованном процессе протекает достаточно медленно.
Монохимиотерапия, в которую входят Циклофосфан, Пафенцил, Хлорбутин, назначается больным пожилого возраста с низкой степенью злокачественности лимфосаркомы, при сопутствующих других тяжёлых заболеваниях.
Назначение спленэктомии используют при первичных поражениях селезёнки в независимости от морфологического типа болезни. Затем проводится курс полихимиотерапии.
При поражениях кожи назначают химиотерапию с Проспидином и Спиробромином.
Для третьей и четвёртой стадий лимфосаркомы агрессивной формы проводят циклы химиотерапии с дальнейшим контролирующим лечением. А на более поражённые опухолевые очаги применяют локальную лучевую терапию, которая эффективна при лимфосаркомах глоточного кольца в первичной форме. Для того чтобы исключить генерализацию злокачественной опухоли сочетают облучение с полихимиотерапией.
Также при низкой степени злокачественности патологического процесса для генерализованных стадий лимфосаркомы назначают программы: БАЦОП, ЦОПП, ЦОП и др.
Результаты цитостатического лечения лимфосаркомы во многом зависят от своевременного применения гематологических препаратов, иммуннокорректирующих средств и антибактериальной терапии.
В некоторых случаях при положительном кроветворении, полихимиотерапия может проводиться в амбулаторных условиях, что намного облегчает процесс лечения больных.
Это связано с психологическими воздействиями гематологических и онкологических стационаров.
Кроме этого, после достигнутой ремиссии, на протяжении двух лет с перерывами в три месяца, проводится противорецидивное лечение до наступления стойкой положительной динамики в клинико-гематологической форме.
Лимфосаркома прогноз
Прогнозирование лимфосаркомы во многом зависит от той стадии, с какой было начато лечение. После своевременного и раннего диагностирования заболевания, удаётся увеличить в половине случаев длительность ремиссий. Во время терапии лимфосаркомы с небольшими поражениями, достичь успеха возможно в 80–100%.
А вот прогноз для диссеминированной формы и генерализованной лимфосаркомы – неблагоприятный. И зачастую лечение этого злокачественного заболевания является малоэффективным, с возможным кратковременным эффектом.
Источник: https://vlanamed.com/limfosarkoma/
Лимфосаркома: причины, симптомы, лечение — Тренажер ТДИ-01
Лимфосаркома – это злокачественная опухоль, развивающаяся в лимфатических узлах и тканях. Распространенность заболевания относительно велика. Среди онкологий, связанных с лимфатической и кровеносной системой, оно занимает второе место (15%).
Онкологическое заболевание может возникать в любом возрасте. До 7 лет вероятность его появления достаточно велика (особенно в 4-5 лет). С 7 до 15 лет риск развития опухоли значительно снижается.
Часто от заболевания страдают юноши (15-25 лет) и люди на начальном этапе зрелости (25-30). Тем не менее, средний возраст болезни гораздо больше: он составляет 50 лет.
Статистика свидетельствует о том, что представители мужского пола страдают от этой болезни чаще, чем девушки и женщины.
Медицине неизвестны точные причины развития онкозаболевания. Существует мнение, что определенную роль в его возникновении играют вирусы и бактерии. Но не только из-за слабости иммунной системы развивается лимфосаркома: причины заболевания некоторые ученые ищут в лишнем весе и вредных привычках.
Опухоль может появляться на любом участке лимфатической системы. Чаще всего, поражаются брюшная, грудная полость, носоглотка и периферические узлы.
В зависимости от того, где располагается лимфосаркома, симптомы онкологии могут быть различными. Общими для всех форм недуга являются такие проявления, как увеличение лимфатических узлов и пораженного органа.
Сопровождают опухоль повышенная температура тела, потоотделение, снижение веса, изменение цвета кожных покровов, кровоизлияния (в коже и слизистых).
Поражение лимфатических узлов может довольно долго не проявляться в симптомах.
При локализации в органах брюшной полости онкология может проявляться в болях, потере аппетита, нарушении стула. Симптомы опухоли грудной полости схожи с проявлениями ОРВИ. Онкология сопровождается кашлем, одышкой.
Когда диагностируется лимфосаркома, лечение назначаются без промедлений. Ведь при отсутствии терапии опухоль разрастается достаточно быстро. В медицине самым действенным методом считается химиотерапия. С ее помощью удается приостановить прогрессирование заболевания и разрастание опухоли. С увеличением количества процедур их результативность снижается.
Лечение опухоли на 1 и 2 стадии может предполагать и использование лучевой терапии. В 40-60% оно протекает успешно и способствует избавлению от болезни.
В некоторых случаях применяются методы хирургического вмешательства. Операции показаны при поражении ЖКТ, яичек, щитовидной и молочной желез. В 30% такое лечение дает стойкий положительный эффект.
Обычно терапия предполагает привлечение нескольких способов восстановления здоровья. При адекватном лечении может быть не только устранена лимфосаркома: прогноз после комплексного лечения значительно улучшается. Правильное и, что не менее важно, своевременное лечение позволяет продлить жизнь на срок от нескольких месяцев до нескольких лет.
В медицине не предусмотрены мероприятия для предотвращения развития опухоли. Тем не менее, один метод профилактики существует. Это занятия на ТДИ-01. Дыхательный тренажер помогает активировать иммунитет, который успешно справляется с бактериями и вирусами, не позволяя опухоли развиваться.
Из соображений безопасности занятия на ТДИ-01 «Третье дыхание» запрещены при условии, что лимфосаркома уже развилась. В таких ситуациях следует, в первую очередь, обращаться к врачу.
Источник: http://therapycancer.ru/limfoma/2015-limfosarkoma-prichiny-simptomy-lechenie-trenazher-tdi-01
Саркома
- Мнение врача
- Клинический онколог TomoClinic Диана Митро говорит:
«Томотерапия, которую применяют в онкологическом центре TomoClinic, проводится под полным контролем клинического онколога. Мы следим за процессом каждого сеанса облучения опухоли (саркомы матки) и благодаря технологии IGRT контролируем лечение в реальном времени, а также корректируем процесс лечения при движении органа».
Название «саркома» объединяет ряд заболеваний, характеризующихся быстро растущими злокачественными опухолями. Основным отличием саркомы от раковых заболеваний (карцином) является разновидность клеток человеческого организма, которые лежат в основе злокачественного новообразования.
Рак возникает из эпителиальных клеток тканей, которые выстилают внутренние органы, или из клеток внешнего покровного эпителия (кожа, слизистые оболочки ротовой полости и др).
Тогда как при росте сарком поражаются клетки мышечной, жировой, хрящевой, соединительной и костной тканей.
Опухоль может вовлекать в процесс клетки стенок кровеносных и лимфатических сосудов, нервы центральной и периферической систем.
Стремительное развитие опухолей связывают с тем, что вышеперечисленные ткани характеризуются активным естественным ростом, особенно в раннем возрасте. Существует ряд признаков, объединяющих рак и саркому:
- повреждение соседних тканей во время инфильтрирующего роста опухоли
- вероятность рецидива после резекции опухоли
- раннее появление метастазов, их распространение в печень и легкие
Схожесть данных заболеваний позволяет применять похожие методики для лечения.
Причины
Существует ряд факторов, способных привести к возникновению саркомы. В то же время, наличие одного или нескольких из них не обязательно указывает на развитие данного заболевания. Решающую роль играют:
- фактор наследственности (генетические заболевания)
- перенесенные травмы, приведшие к необратимым изменениям соединительных тканей
- перенесенная трансплантация органов
- малигнизация доброкачественных опухолей
- предраковые заболевания
- воздействие радиации или вредных химических веществ
- онкогенные вирусы, например, вирус гепатита B (HBV) или вирусы папилломы человека (HPV)
- наличие инородных тел в тканях
- стремительный рост при половом созревании (саркома бедренной кости проявляется у подростков, выделяющихся среди сверстников высоким ростом)
К факторам риска возникновения саркомы также относят ряд косвенных причин: курение, проживание в химически загрязненных районах, работу на химических производствах, сбои в работе иммунной системы организма.
Симптомы
Обнаружение саркомы на ранних стадиях обычно затруднено из-за того, что значительная часть случаев развития заболевания приходится на людей в возрасте до 35 лет. И самый первый наблюдаемый симптом в виде болевых ощущений в той или иной области воспринимается пациентом как проявление других, менее опасных заболеваний.
Для большинства видов сарком первым клиническим признаком является новообразование, которое увеличивается в размерах.
При остеосаркоме или саркоме Юинга (саркома костей) первое проявление — это усиление боли в ночной период в области поражения костной ткани (в ногах, области таза, реже — в руках). Болевые ощущения не покидают пациента даже после приема анальгетиков в приемлемых дозировках.
Но со временем могут наступать «светлые дни», когда боль частично или полностью купируется, чтобы затем появиться вновь. По мере роста опухоли в процесс вовлекаются соседние ткани и органы, что проявляется соответствующими симптомами.
Примером могут служить боли, распространяющиеся по нерву вследствие поражения нервного ствола или затруднение дыхания при инфильтрации саркомы в трахею. Частым симптомом является ограничение подвижности сустава или конечности.
Разные виды заболевания характеризуются своими особенностями:
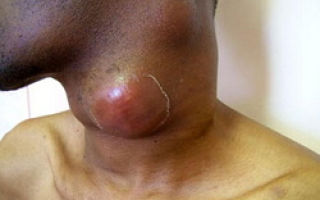
- саркома матки сопровождается кровотечениями проявляется между менструациями
- лейомиосаркома кишечника может привести к развитию прогрессирующей кишечной непроходимости и вызвать повышенную температуру
- внебрюшинная саркома проявляет себя «сонливостью ног» и лимфостазом
- саркоме средостения характерна одышка, отек шеи, расширение подкожных вен в области груди
- саркома лица сопровождается асимметричной деформацией головы, нарушениями мимики и затрудненным жеванием
Потому при наблюдении одного или нескольких симптомов для верной постановки диагноза необходимо в срочном порядке пройти диагностику под наблюдением квалифицированного клинического онколога.
Существуют виды сарком, которым присущ необычайно медленный рост и развитие злокачественного образования. Примером тому может служить паростальная саркома.
В данном случае опухоль кости может не проявлять себя на протяжении нескольких лет.
В то же время другие виды с активным распространением метастазов гематогенным путем могут прогрессировать за несколько месяцев и даже недель (рабдомиосаркома).
Виды
По причине большого разнообразия тканей, которые могут выступать в качестве базы для развития опухоли, данное заболевание обладает обширной классификацией (около 100 нозологических видов). В первую очередь разделяют саркомы мягких тканей и саркомы кости.
Из-за отсутствия привязки саркомы к какому-то органу, что характерно для раковых опухолей, данные новообразования классифицируются по тканям, в которых обнаружены.
При этом важной составляющей каждого метода диагностики является поиск первоначального очага и вторичных метастазов.
- липосаркома формируется из жировых тканей
- мезенхимома — из эмбриональных тканей
- ангиосаркома поражает лимфатические и кровеносные системы (узлы и сосуды)
- остеосаркома — стромальные опухоли костных тканей
- миосаркома и лейомиосаркома развиваются из мышечных волокон организма
- нейросаркома — из нервных волокон
- хондросаркома формируется из хрящевых и костных тканей
- лимфосаркома — на основе лимфатических узлов
- фибросаркома формируется из соединительных мягких тканей организма
Наименования сарком по локализации в определенном органе используются при вторичной классификации:
- саркома матки
- саркома легких
- саркома сердца
- саркома печени
Ряд классификаций необходим для построения правильной программы лечения с учетом дополнительных факторов, исходя из функций, выполняемых пораженным органом.
Также существуют виды, названные в честь их первооткрывателей, обосновавших впоследствии полноценную картину течения заболевания (саркома Юинга, саркома Капоши).
Согласно делению саркомы по степени зрелости они бывают низко-, средне- и высокодифференцированные.
Саркома Юинга — злокачественная опухоль, которая чаще всего поражает длинные трубчатые кости. Также местом для формирования новообразования могут стать ребра, таз, ключицы, лопатки и позвоночник.
Относится к одним из самых агрессивных и быстро развивающихся опухолей. Нередко на момент первой диагностики обнаруживаются метастазы в легких, костях или костном мозге.
Основная часть пациентов приходится на возрастную группу от 5 до 30 лет.
Саркома Капоши впервы была описана венгерским дерматологом по имени Мориц Капоши. Характеризуется множественными поражениями кожных покровов и слизистых оболочек ротовой полости. Внешне проявляется в виде слегка выступающих над поверхностью эпителия темно-красных, пурпурных или фиолетовых пятен.
При ближайшем рассмотрении они оказываются хаотично расположенными сосудами неправильной конфигурации. Характеризуется медленным развитием. При наличии ВИЧ-инфекции дает основания ставить диагноз СПИД. Саркома Капоши относится к опухолям, возникающим из-за других нарушений в работе организма и наличия сопутствующих заболеваний.
Изолированное лечение саркомы Капоши редко бывает целесообразным и входит в комплекс мероприятий, связанных с лечением основного заболевания.
Остеосаркома или саркома кости — злокачественное образование. Берет свое начало из клеток костной ткани и продуцирует эту ткань с неконтролируемой скоростью. Рано метастазирует и протекает с выраженными симптомами. Заболевание поражает детей, подростков и взрослых до 30 лет.
На старший возраст приходится лишь малая часть от общего числа зафиксированных случаев. Первым симптомом являются тупые, ноющие боли возле сустава, нередко после перенесенной травмы. С ростом новообразования в процесс вовлекаются окружающие ткани, появляются метастазы и боли становятся интенсивнее.
Течение болезни быстрое и в скором времени опухоль занимает костномозговой канал, метастазы проникают гематогенным путем в легкие и головной мозг. Другие кости при этом поражаются крайне редко.
Для лечения назначают курс, совмещающий в себе химиотерапию и обязательные хирургические операции (с сохранением конечности и установкой импланта или с ее ампутацией). Метод лечения лучевой терапией используют крайне редко из-за слабой восприимчивости клеток остеосаркомы к ионизирующему излучению.
Лимфосаркома — злокачественная опухоль, которая формируется на морфологическом субстрате из клеток лимфоидного ряда. Преимущественно поражает лимфатические узлы:
- брюшной полости
- средостения
- носоглотки
- периферические (шейные, подмышечные, паховые)
Из-за того, что лимфатическая система пронизывает все тело, развитие лимфосаркомы может начаться в любом месте, включая внутренние органы. Для лечения саркомы лимфоузлов применяется химиотерапия и лучевая терапия. Хирургическое вмешательство не используется, потому что болезнь характеризуется быстрым прогрессированием в послеоперационный период.
Рабдомиосаркома — злокачественная опухоль мягких тканей, возникающая в скелетных, поперечно-полосатых мышцах. На первой и второй стадиях излечивается без хирургического вмешательства.
Синовиальная саркома относится к числу редких предраковых заболеваний. Возникает из синовиальных оболочек суставов. Локализуется обычно возле крупных или ранее травмированных суставов. Встречается в любом возрасте. Основная возрастная группа — мужчины и женщины до 50-60 лет.
Стадии
Для назначения соответствующего лечения саркомы необходимо установить, на какой стадии находится заболевание. Стадия определяется на основе инструментального обследования, а также морфологической характеристики новообразования.
1 стадия — низкозлокачественная опухоль, метастазы отсутствуют.
2 стадия — высокозлокачественная опухоль диаметром до 5 см. Также возможен диаметр больше 5 см при локализации на поверхности. Метастазы отсутствуют.
3 стадия — высокозлокачественная опухоль глубокого расположения диаметром больше 5 см. Все опухоли на этой стадии выявляют с метастазами в регионарных лимфоузлах.
4 стадия — все опухоли с метастазами в отдаленных тканях и органах.
Диагностика
Для диагностирования саркомы необходимо проводить различные исследования, дополняющие друг друга. Это помогает клиническому онкологу определить стадию, вид и локализацию заболевания. После первичного осмотра врач назначает ряд исследований:
- цитохимические и гистоцитологические исследования
- УЗИ-исследование пораженной области
- рентгенография
- допплеровская ангиография
- магнитно-резонансная томография (МРТ)
- компьютерная томография (КТ)
- биопсия опухоли
- радионуклидное исследование
Лечение
Лечение саркомы предполагает использование нескольких методик для достижения положительного результата. Основным методом лечения остается хирургическое вмешательство. Также применяются химиотерапия и лучевая терапия. Они обеспечивают комплексное воздействие и помогают не допустить метастазирования опухоли в отдаленные ткани и органы.
Химиотерапия
Воздействие на саркому химическими препаратами позволяет замедлить рост образования и, в ряде случаев, исключить рецидивы. Особенно эффективной химиотерапия оказывается для больных остеосаркомой или саркомой Юинга. Может применяться как в дооперационный период, так и после проведения оперативного вмешательства.
Лучевая терапия
Использование ионизирующей радиации эффективно при лечении саркомы мягких тканей. Проведение лучевой терапии перед операцией позволяет:
- снизить злокачественный потенциал клеток
- уменьшить объем опухоли, отграничить ее от здоровых тканей, купировать воспаление
- снизить риск возникновения метастазов
- уменьшить перифокальный отек
Лечение в TomoClinic
Инновационные решения в TomoClinic
Проведение лучевой терапии в послеоперационный период помогает предупредить развитие рецидивов и распространение метастазов. При нерадикальной операции радиационным воздействием разрушаются оставленные части опухоли.
Без хирургического вмешательства лучевая терапия применяется для лечения низкозлокачественных сарком мягких тканей на начальных стадиях.
Также лучевому воздействию поддаются неоперабельные злокачественные саркомы мягких тканей в комплексе с назначенной химиотерапией.
Лечение лучевой терапией
Лечение саркомы TomoClinic предполагает использование передового оборудования, минимизирующего вредное воздействие на здоровые ткани.
Радиотерапевтическая система TomoTherapy® HD способна обеспечить одновременное облучение всех пораженных участков. Это сводит к минимуму время радиационного воздействия.
Высокая точность работы, обеспечиваемая системой планировки VoLO ™, помогает сохранить функциональность пораженного органа и избежать инвалидизации пациента.
Обращайтесь в онкологический центр TomoClinic для лечения саркомы, задавайте свои вопросы нашим специалистам по бесплатному номеру 0 (800) 30-15-03. Победим рак вместе!
Источник: https://tomocenter.com.ua/lechenie/lechenie-lokalizatsii-zlokachestvennykh-opukholey/sarkoma/
Миксосаркома
Миксосаркома — наиболее редко встречающаяся опухоль челюстных костей. Рентгенологически наряду с крупноячеистыми изменениями в кости челюсти можно отметить периостальную реакцию в виде тонких игл.
Гистологически опухоль состоит из различной величины клеток, несколько похожих на звездчатые. Наблюдается большое количество фигур митоза как нормальных, так и атипических.
Могут обнаруживаться включения клеток эпителиальной ткани. Наличие многоядерных опухолевых клеток способствует ускорению роста опухоли.
Строма опухоли напоминает строму миксомы. Миксосаркомы склонны к рецидиву, метастазы наблюдаются поздно. Лечение миксосарком хирургическое. В отличие от остеогенной саркомы при миксосаркоме отмечается более обнадеживающий прогноз.
«Стоматология детского возраста», А.А.Колесов
Саркома Юинга обнаруживается исключительно в детском возрасте, наиболее часто в 13 лет.
Заболевание может начинаться с приступа ноющих, тупых болей в пораженной области, ощущений жжения и жара, к которым вскоре присоединяются расшатывание зубов, припухлость мягких тканей, окружающих челюсть, и повышение температуры тела до 39—40°. Наряду с общей разбитостью и нарастающей слабостью у больных временами определяется…
Саркома Юинга (диагностика и лечение)
Характерным и диагностически важным признаком является нахождение метастазов в регионарных лимфатических узлах, чего не наблюдается при истинной остеогенной саркоме.
Рентгенологическая картина саркомы Юинга в челюстных костях проявляется в виде деструктивных изменений. Саркома Юинга Прямая рентгенограмма в лобно-носовой проекции. Костная ткань левой половины нижней челюсти разрушена.
Последние характерны не только для этой опухоли, но могут наблюдаться…
Ретикулярная саркома является опухолью кости челюсти, часто наблюдается у детей младшего возраста, реже старшего.
Клиническое течение ретикулярных сарком у детей старшего возраста медленное и на первых стадиях ее развития довольно доброкачественное.
Опухоль длительное время остается одиночной и не выходит за пределы разрушаемой кости. Временами, как и при саркоме Юинга, могут наблюдаться сопутствующие местные воспалительные явления…
Эозинофильная гранулема (болезнь Таратынова) челюстных костей — сравнительно редкое и малоизученное заболевание, при котором на первый план выступает поражение пародонта.
Впервые эозинофильная гранулема описана русским врачом Н. И. Таратыновым в 1913 г. В 1941 г.
Lichtenstein и Jaffe описали солитарное поражение кости с наличием большого количества эозинофильных лейкоцитов в патологическом очаге и назвали заболевание «эозинофильной…
Эозинофильная гранулема (диагноз и лечение)
Костные изменения, определяемые рентгенологически, сводятся в основном к образованию дефектов неправильной округлой или овальной формы, как бы выбитых шлямбуром, которые очень часто видны по краю альвеолярного отростка.
При наличии зубов во рту отмечается рассасывание межзубных перегородок с образованием костных карманов. Одним из постоянных признаков у детей является «секвестрация» зачатков молочных и постоянных зубов.
Гистологически эозинофильная…
Источник: https://www.kelechek.ru/stomatologiya_detskogo_vozrasta/opuholi_myagkih_tkaney_chelustno-licevoy_obl/2581.html
Лечение миксосаркомы глаза в Израиле
Миксосаркома глаза, это злокачественное новообразование, состоящее из мукоидного вещества с присутствием в нем массы активно делящихся атипичных клеток. Так как причина появления данной патологии до сих пор не выяснена, то считается, что ей потенциально подвержены все люди. Спровоцировать рак глаза может ряд факторов, это:
- Влияние неблагоприятной экологической среды
- Генетическая предрасположенность — по наблюдениям врачей, миксосаркома очень часто фиксируется у нескольких поколений одной семьи
- ВИЧ–инфекция
- Жесткое воздействие ультрафиолетового излучения
- Распространение метастазов из других органов
Миксосаркома чаще всего возникает и развивается в орбите глаза. К основным ее симптомам можно отнести стремительно прогрессирующее патологическое выпячивание глазного яблока. Кроме того, у больного появляются трудности в движении глаз, сопровождающиеся болевыми ощущениями. При этом веко нередко отекает, а зрительный нерв практически полностью атрофируется.
Для уточнения диагноза в Израиле могут быть применены следующие методы обследования глаза:
- Аппаратная оценка состояния глазного дна
- Флуоресцентная ангиография сосудов глаза. С ее помощью можно обнаружить дополнительную сеть сосудов, питающих опухоль
- Ультразвуковой скрининг глаза
- Тонкоигольная биопсия, позволяющая изучить состав его внутренней среды
- Компьютерная и позитронно-эмиссионная томография, направленная на установление места локализации опухоли и метастатических очагов
При лечении миксосаркомы израильские врачи в первую очередь заинтересованы в сохранении глаза и его зрительных функций. Поэтому иссечение опухоли здесь в основном производят при помощи лазера, традиционно дополняя вмешательство лучевой и химической терапией.
Причем основной метод облучения — это брахитерапия. Благодаря ей можно выполнить внутритканевое воздействие на опухоль. Преимущество данного метода — в избирательном облучении, с минимальным повреждением здоровых тканей.
Изредка возможно применение криодеструкции, заключающееся в замораживании опухоли. Узнать больше…
Оператор «НьюМед» предлагает воспользоваться услугами лучших израильских онкоклиник в лечении миксосаркомы глаза. При этом стоимость лечения будет гарантировано доступной, так как ее рассчитывают исходя из финансовых возможностей клиента.
С «НьюМед» вам обеспечена результативная противоопухолевая терапия в лучших израильских онкоцентрах!
Источник: http://newmed.co.il/oncology-diseases/onco-myxosarcoma-eye/