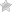Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в Facebook
В работе женских половых органах нередко случаются сбои, что приводит к дискомфорту и неприятным ощущениям. Новообразования в яичниках – это распространенные патологии, которые выявляются по достижении определенного размера.
Они могут появляться неожиданно, иметь опасные осложнения. Доброкачественное образование – цистаденома – не способно самостоятельно рассасываться, поэтому подвергается удалению.
Вовремя обнаруженная опухоль сохраняет шансы женщины на репродуктивную способность.
Что такое цистаденома яичника
Опухоль яичника с четко выраженной капсулой – это цистаденома. Это серьезное заболевание, патологическое новообразование.
По сравнению с кистой цистаденома опаснее, поскольку может переродиться в злокачественную опухоль.
Ранее это образование носило иной термин – кистома, требовало удаления обоих яичников, но сейчас разработаны методы по щадящему лечению патологии с сохранением репродуктивной функции женщины.
Кистома является доброкачественным образованием, имеет вид округлой полой капсулы, стенки которой состоят из соединительной ткани. Снаружи и изнутри капсула покрыта эпителием, заполнена жидкостью.
Появление цистаденомы не имеет связи с менструальным циклом. Истинная опухоль увеличивается не только за счет растяжения стенок, но и в процессе пролиферации (разрастания ткани из-за деления клеток).
Причины
Существование цистаденом не влияет на состояние гормонального фона, но может проявлять действие в отношении беременности – это серьезная помеха зачатия. Иногда опухоли появляются и уже в процессе вынашивания ребенка. Цистаденофиброма яичника имеет свои причины и предрасполагающие факторы появления:
- эндокринные нарушения, гормональные сбои (приводят к неправильному формированию тканей яичника, делению клеток);
- инфекция, воспаление в половых органах;
- наличие кист желтого тела (происходят вследствие воспаления на фоне проведения хирургического вмешательства на органах малого таза, включая роды, аборт);
- сексуальное воздержание, неразборчивость при частых половых актах;
- частые стрессы;
- наследственность – генетические нарушения развития яичников, врожденные патологии;
- курение, злоупотребление алкоголем;
- поднятие тяжестей;
- неправильные диеты с ограничением калорий и питательных веществ, нужных женскому организму;
- воздействие лекарственных препаратов;
- частое посещение солярия, пребывание под солнечными лучами;
- не полностью рассосавшиеся функциональные кисты;
- отсутствие беременности и родов у женщины зрелого возраста.
Классификация
Все цистаденомы, возникающие в яичниках, делятся по типу тканей, их образующих. Основными видами являются серозная, муцинозная и папиллярная. Они могут делиться еще на несколько подвидов. Особый тип кист – эндометриоидная цистаденофиброма.
Вся внутренняя ее часть покрыта слизистым эндометрием, внутри скапливается старая кровь, количество которой увеличивается с каждой прошедшей менструацией. При таком типе женщина чувствует сильные боли, у нее появляются мажущие кровянистые выделения.
Серозная цистаденома яичника
Самой простой кистой, имеющей плотную оболочку из эпителия, округлую форму и однокамерную систему, является серозная. Она появляется в 70% случаев, поражает только один яичник. Двусторонние серозные кисты встречаются очень редко. Все опухоли этого вида потенциально опасны, потому что могут переродиться в злокачественные. Цистаденофибромы такого типа делятся на еще два вида:
- Грубососочковая цистаденома яичника – морфологическая разновидность с сосочковой вегетацией белесоватого цвета. Внутренняя часть покрыта сосочками, которые могут сливаться и образовывать камеры. Часто поражает оба яичника.
- Простая форма – доброкачественное образование, покрытое кубическим эпителием. Имеет гладкую внутреннюю и наружную поверхность, состоит из одной камеры.
Муцинозная
Самой распространенной формой заболевания является муцинозная опухоль яичника, которая в некоторых случаях может достигать внушительных размеров и весить 1,5 кг.
Киста состоит из нескольких камер, внутри которых находится мукоз – плотный секрет со взвесью. Для муцинозной опухоли характерно пограничное течение – вместе с уплощением капсулы опухоли.
От рака она отличается отсутствием инвазии опухолевого эпителия.
Новообразование имеет гладкие стенки, внутренний эпителий схож по структуре с эпителием цервикального канала шейки матки, пронизан железами, которые вырабатывают неоднородную слизь муцин. Опухоли чаще поражают оба яичника, быстро увеличиваются в диаметре.
Киста может образоваться еще в период развития эмбриона из зародышевых тканей. Муцинозные кистомы делятся на малигнизированные, пролиферирующие и непролиферирующие, встречаются у женщин после 40 лет. На их долю приходится около 30% всех случаев поражений.
Папиллярная
У женщин 30-50 лет могут встречаться папиллярные цистаденомы – пристеночные разрастания. Если опухолей много, они объединяются в одну кисту, на эпителии разрастаются сосочки. Симптоматика образований схожа с раком и тератомой.
Наружная оболочка образования состоит из эпителия яичника, внутри полость выстлана эпителием маточных труб. Расположение цистаденофибромы – сбоку или за маткой.
Размеры опухоли колеблются в пределах 5-15 см, иногда встречаются 30-сантиметровые кисты.
Внутри образования заполнены прозрачной серозной жидкостью желтого цвета, выделяемой из внутренней оболочки. Папиллярные кистомы делятся на типы:
- инвертирующий – сосочками или нароста покрыта только внутренняя оболочка;
- эвертирующий – сосочки снаружи, похожи на цветную капусту;
- смешанный – наросты внутри и снаружи, распространяются на второй яичник, могут поражать брюшную стенку и орган малого таза, предрасположен к озлокачествлению;
- доброкачественный;
- пролиферирующий – с разрастанием ткани, «предрак»;
- малигнизированный – обнаружены раковые клетки.
Симптомы
Цистаденома яичника в менопаузе может поражать женщин по разным причинам. Небольшие размеры образований никак не проявляют своей симптоматики. Только после достижения диаметра 3-5 см и более женщина может ощутить тянущую боль в области яичников. Дальнейший рост опухолей приводит к появлению таких признаков:
- сдавливание кровеносных сосудов брюшины;
- воздействие на нервные окончания;
- варикозное расширение вен ног;
- давление на мочевой пузырь, расстройства дефекации, частые позывы к мочеиспусканию;
- вздутие кишечника, тошнота;
- одышка, учащенное сердцебиение;
- непропорциональное увеличение живота;
- нарушение менструального цикла, коричневые выделения, нарушение фолликулярного созревания яйцеклеток;
- ощущение внутри присутствия инородного тела;
- дискомфорт, запоры;
- схваткообразные тупые боли;
- при разрывах, перекручивании или ущемлении ножки возникает резкая сильная боль в низу живота, рвота, тахикардия, потеря сознания.
Диагностика
Основными методами, помогающими диагностировать цистаденому, развивающуюся в яичниках являются УЗИ (ультразвуковое исследование) органов малого таза, КТ (компьютерная томография) и МРТ (магнитно-резонансная томография).
Благодаря этим способам обнаруживают опухоли, определяют их размеры, локализацию, характер и вид. Для обнаружения онкомаркеров делают анализ крови.
Присутствие данных показателей говорит о развитии злокачественного процесса или гнойного абсцесса в органах.
Если врач выявит, что опухоль привела к нарушению работы других органов, он отправит пациентку на цистоскопию – осмотр мочевого пузыря при помощи эндоскопа.
Могут провести урографию (рентген мочевыводящих путей), ирригоскопию (рентген кишечника), ректоскопию (эндоскопию прямой кишки). Если цистаденома маленькая, за ней наблюдают, при отсутствии увеличения в размерах ее не вырезают.
Медикаментозное лечение в таком случае включает прием обезболивающих, противовоспалительных и антибактериальных средств. При наличии кровотечения его останавливают.
В сомнительных случаях врач может назначить пациентке проведение цветовой допплерографии.
Это поможет дифференцировать доброкачественную кистому от злокачественной опухоли на основании изучения интенсивности кровотока.
Для исключения метастазирования в яичник одной из форм рака желудка женщинам назначают фиброгастродуоденоскопию. Фиброколоноскопия поможет оценить степень вовлеченности в процесс прямой и сигмовидной кишки.
Простые серозные кистомы нужно отличать от других доброкачественных новообразований яичника: функциональной кисты, папиллярной или псевдомуцинозной цистаденомы. В ходе дифференциальной диагностики проводят эндоскопию желудка, рентгенографию органов желудочно-кишечного тракта. Кистомы следует отличать от:
- тубоовариального абсцесса;
- внематочной беременности;
- острого аппендицита;
- дистопии почек;
- дивертикулеза сигмовидной кишки;
- внеорганных опухолей малого таза.
Осложнения
Опасность развития и отсутствия лечения цистаденомы заключается в возможном развитии осложнений, которые требуют экстренного вмешательства врачей. К таковым относятся:
- разрыв капсулы, попадание содержимого кисты в брюшную полость, развитие перитонита;
- перекручивание, передавливание ножки, некроз опухоли;
- нагноение содержимого;
- асцит (скопление жидкости в животе за счет ее проникновения через стенку опухоли в брюшную полость);
- увеличение размеров живота;
- сдавливание соседних органов поясницы, их дисфункция;
- нарушение кровообращения органов малого таза, варикозное расширение вен;
- формирование тромбов;
- самопроизвольный аборт;
- снижение работы яичников, придатков;
- бесплодие (перекрывание кистомой входа в смежные маточные трубы);
- рак, метастазирование раковых опухолей в другие органы.
Лечение
Цистаденома – это доброкачественная опухоль, которая требует тщательного наблюдения у врачей. Если ее размеры увеличиваются, требуется хирургическое вмешательство – удаление новообразования.
Лечение цистаденомы яичника народными средствами не производится.
В большинстве случаев проведения операции женщинам удается сохранить яичники, детородную функцию, но иногда, в зрелом возрасте пациентки (при отсутствии планирования зачатия) врачи могут удалить репродуктивные органы.
Показаниями удаления кистом являются превышение размера свыше 5 см, продолжение роста, вероятность ущемления, разрыва, перекручивания ножки, признаки озлокачествления.
Женщинам молодого возраста удаляют цистаденофиброму методом лапароскопии с сохранением здоровых тканей яичника, при подозрении на рак трубы и большую часть матки вырезают посредством лапаротомии, в пожилом возрасте удаляют всю матку.
Лапароскопия – малоинвазивный метод – назначается при удалении небольших новообразований размером до 4 см, доброкачественных кистом и детородном возрасте женщины. Операция проводится под наркозом.
На брюшной стенке делают два маленьких прокола (до 2 см в длину), в которые вставляется видеокамера, трубка с газом и хирургические инструменты. Через 4 месяца после операции можно планировать зачатие.
Операция малоинвазивного типа оставляет после себя небольшие шрамы.
Лапаротомия – серьезная операция, при которой хирург делает большой разрез на животе. Вмешательство проводится в период менопаузы, при большом размере опухоли, ее злокачественном типе.
При данной операции удаляют цистаденому, маточные трубы, яичник. Это нужно для того, чтобы избежать рецидива онкологического процесса или развития рака на репродуктивных органах.
Если удаляется только один яичник, репродуктивная способность женщины сохраняется.
Лечение при беременности
Во время вынашивания ребенка тоже могут развиться цистаденомы, чаще серозного типа. При их обнаружении врачи контролируют рост опухоли и состояние пациентки.
Если кистома не превышает 3 см в диаметре, не растет, то никакие меры не предпринимаются – на процесс вынашивания это не влияет. Если киста растет, а в третьем триместре беременности появляется риск ущемление или перекручивания ножки опухоли, проводят операцию путем лапароскопии.
Операции могут проводиться на 14-16 неделе беременности. При угрозах жизни матери и ребенку, разрастании кисты проводят лапаротомию.
Прогноз
Если вовремя обнаружить развивающуюся цистаденому и своевременно провести ее лечение или удаление хирургическим путем, прогноз заболевания будет благоприятным.
Серозные кистомы крайне редко подвергаются рецидиву и озлокачествлению.
Женщинам репродуктивного возраста, которые перенесли органосохраняющие вмешательства (односторонняя овариоэктомия, аднексэктомия), можно планировать беременность через два месяца после операций.
Полное восстановление организма после хирургического удаления серозной гладкостенной опухоли происходит на 10–14 сутки, после радикальных операций – на 6–8 неделю.
Вов время восстановительного периода пациенткам следует регулярно проходить диспансеризацию у врач-гинеколога.
По данным некоторых исследований, профилактический эффект по отношению к развитию доброкачественных кистом оказывает прием комбинированных монофазных оральных контрацептивов – назначать их должен только врач.
Профилактика
Во время наблюдения за кистомами пациенткам не дают особых указаний в плане питания или диеты, если нет сопутствующих заболеваний и жалоб со стороны работы внутренних органов.
Если цистаденома большая, имеет узкую ножку (основание), то врач может наложить разумные ограничения на физическую активность, половую близость.
Нельзя резко изменять положение тела в пространстве, кувыркаться, падать, прыгать, висеть вниз головой, чтобы не допустить перекрута кисты.
Профилактическими мерами по отношению к развитию цистаденофибромы или ее чрезмерного роста являются:
- Воздержание от инсоляций (приема солнечных ванн в естественных условиях или в солярии), бальнеологических и физиотерапевтических процедур с использованием тепла.
- Запрет на прием общих горячих ванн при температуре воды свыше 38 градусов.
- Ведение здорового образа жизни беременной женщиной, исключение любых факторов, которые могли бы вызвать отклонения в развитии ребенка. Это поможет избежать врожденных аномалий дермоидных кист у плода, которые в будущем могут перерасти в кистомы.
- Исключение факторов, нарушающих гормональный фон, процесс деления клеток тканей яичников (вредные привычки, токсины, вредные излучения, стрессы, травмы психологического плана).
- Своевременное лечение любых воспалительных процессов, инфекционных заболеваний органов репродуктивной системы. Нельзя допускать переохлаждения или чрезмерною нагрева.
- Регулярное посещение гинеколога с целью профилактического осмотра – наблюдение у врача поможет быстро выявить развивающуюся кисту, даже на ранних стадиях, которые протекают бессимптомно. В случае обнаружения будет назначено лечение.
- Избегание слишком частых половых актов, беспорядочности в выборе и смене половых партнеров. Это также поможет снизить вероятность заражения венерическими заболеваниями, которые способствуют развитию патологии в тканях яичников и других репродуктивных органов.
- Ведение здорового образа жизни, укрепление иммунитета. Дополнительно эта мера повышает сопротивляемость организма к заболеваниям, проявлениям любых видов новообразований.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Источник: https://vrachmedik.ru/899-cistadenoma-yaichnika.html
Цистаденокарцинома яичника: серозная, муцинозная, возможные пути лечения и прогноз
Рак яичников – одна из самых распространённых причин смертности женщин после 50 лет.
Рассматриваемая онкология опасна тем, что на ранних стадиях она протекает латентно, а проявления цистаденокарциномы яичников не характеризуются специфичностью.
Так, симптомы, вызываемые опухолью яичника в начале своего развития, легко принять за другие гинекологические проблемы, несвязанные с злокачественным процессом.
Цистаденокарцинома яичника – это вторичное онкологическое заболевание. Оно развивается путём озлокачествления изначально доброкачественного кистозного образования.
Рак развивается на поверхности эпителиальной выстилки яичника.
Ввиду особенностей пролиферации данного вида ткани, подобное онкологическое заболевание встречается чаще, чем прочие аденокарциномы – опухоли железистого происхождения.
Цистаденокарцинома яичника способна поражать, как женщин фертильного возраста, так и находящихся в преклимактерическом периоде. В случае ранней диагностики заболевание успешно поддаётся лечению. Однако из-за частого бессимптомного протекания злокачественного процесса на ранних стадиях рассматриваемая болезнь характеризуется высокой летальностью – примерно 40%.
Данная опухоль представляет собой пузырь, заполненный прозрачной жидкостью, появляющийся внутри яичника. Для этого патологического образования характерны чёткие контуры и нерастягивающиеся стенки. Поверхность ровная, гладкая, капсула может быть одно- и многокамерной. Размер вариабелен – от 3 до 12 см в диаметре.
Классификация: виды и типы
В основу классификации патологического образования положен его гистологический состав.
Так, на основе тканевого состава выделяют:
- серозную цистаденокарциному яичника;
- муцинозную цистаденокарциному яичника.
Серозная цистаденокарцинома яичника образуется из цилиоэпителиальной кистомы путём озлокачествления. Чаще диагностируется у женщин среднего возраста – 40-50 лет. Нередко заболевание возникает на фоне бесплодия (первичного и вторичного), а также хронического воспаления маточных труб. Данное образование составляет большую часть (около 70%) всех злокачественных опухолей женских половых желёз.
Макроскопическое строение характеризуется наличием сосочков на поверхности или внутри кистозной полости. Иногда может возникать несколько патологических образований.
Изменённые эпителиальные клетки быстро размножаются. Характерно низкая дифференцировка клеток опухоли.
Муцинозная цистаденокарцинома яичника образуется из псевдомуцинозной кисты. Это более редкое онкологическое заболевание, встречающееся примерно в 10% случаев злокачественных новообразований.
Макроскопическое строение характеризуется наличием плотно расположенных папиллярных разрастаний на стенке первичной кисты. С помощью электронного микроскопа можно увидеть высокодифференцированные мутантные клетки, отличающееся полиморфизм, образующие железистые и решётчатые органеллы.
В зависимости от вида заболевания определяют форму детерминированности. Так, по зрелости опухолевых клеток выделяют:
- высокодифференцированное патологическое образование;
- низкодифференцированное.
Чем ниже дифференцировка опухолевых клеток, тем агрессивнее их поведение и быстрее развитие.
Причины возникновения цистаденокарциномы яичника
Как и у любой другой онкологии, причины цистаденокарциномы яичника до конца не изучены. Многие специалисты связывают активацию злокачественного процесса с резким изменением гормонального баланса, другие – с последствиями хронических воспалительных заболеваний матки и её придатков. Нередко онкология развивается на фоне бесплодия.
Среди других возможных причин цистаденокарциномы яичника выделяют следующие факторы:
- заболевания органов эндокринной системы;
- последствия урогенитальных инфекций;
- застарелые или частые венерические болезни;4
- хроническое воспаление половых путей, возникшее вследствие частых абортов;
- фригидность;
- изнуряющие диеты.
Симптомы и проявления цистаденокарциномы яичника
На ранних стадиях цистаденокарцинома яичника может никак себя не проявить. Как и любое другое заболевание, характеризующееся растущим патологическим образованием, симптомы появляются лишь тогда, когда опухоль достигает определённого размера.
Симптомы цистаденокарциномы яичников также зависят от типа опухоли.
Так, муцинозное новообразование, для которого характерен длительный латентный период, манифестирует поздно тупой болью в паховой области и асцитом (скоплением жидкости в брюшной полости).
Нередко в патологический процесс вовлекается и кишечник, чьи функции нарушаются. Дисфункция желудочного кишечного тракта проявляется диспепсией, запорами, ощущениями дискомфорта в брюшной полости.
Для патологического образования серозного типа характерно стремительное развитие. Ввиду незрелости клеток опухоль быстро растёт и так же образует вторичные очаги поражения в близлежащих лимфоузлах и отдалённых органах.
Так, нередко симптоматика обнаруживается уже со стороны вторично затронутых органов и тканей. Проявления опухоли становятся заметными при её достаточном размере.
Многие женщины начинают ощущать изменения, происходящие в её организме, однако ввиду отсутствия серьёзных признаков заболевания не обращаются за медицинской помощью.
Проявления онкологии становятся явными на поздних стадиях. Первым из них будет тупая ноющая боль в паховой области, к которой со временем утомляемость, похудание вследствие потери аппетита. Дальнейший исход данного процесса – кахексия, тотальное истощение организма.
С развитием рака проявляются специфические симптомы цистаденокарциномы яичников:
- расстройства, связанные с циклом менструации;
- метроррагии;
- дисфункция кишечника и мочевого пузыря;
- увеличение объёма брюшной полости (следствие асцита либо прогрессирующего роста опухоли);
- лихорадка.
При первых признаках цистаденокарциномы яичников необходимо обратиться к гинекологу, который в ходе диагностических процедур сможет развеять или подтвердить ваши опасения насчёт возможного развития онкологии.
Стадии злокачественного процесса и TMN классификация
Определении стадии цистаденокарциномы яичников основывается на патогистологическом исследовании части опухоли.
Патогистологическое исследование направлено на определении тканевого состава патологического образования, степень зрелости клеток, формирующих его.
Кроме как по гистологическим показателям опухоли, стадийность определяется исходя из размера новообразования, его расположения, а также наличия и типа метастатических очагов.
Определение стадии позволяет спрогнозировать поведение патологии, сделать некоторые выводы, касательно возможно исхода заболевания, а также выбрать наиболее эффективные методы лечения.
На «нулевой» стадии ракового процесса патологическое образование никак не затрагивает соседние органы и ткани, то есть, является неинвазивным. Для него характерны минимальные размеры, чёткие границы, не выходящие за пределы ткани-прародителя, в данном случае – эпителиальной выстилки яичника. На столь раннем этапе заболевание протекает бессимптомно и может быть обнаружено лишь случайно.
1 стадия характеризуется началом образования узла опухоли. Новообразование с различной скоростью в зависимости от степени клеточной зрелости увеличивается в размере. Процесс метастазирование не запущен.
В случае раннего обнаружения опухоли, например, в ходе планового ультразвукового исследования органов малого таза, шанс на полное излечение стремится к 85%.
Лечение ограничивается операцией по удалению цистаденокарциномы.
2 стадия характеризуется проявлением опухолевой активности. Новообразование утрачивает свою неинвазивность, начинает прорастание, сопровождающееся эрозией. Начинается образование метастазов. Первым делом они затрагивают ближайшие лимфоузлы. Существование вторичных очагов злокачественного процесса обусловливает возникновение рецидива рака.
3 стадия характеризуется пиковой активности пролиферации опухолевых клеток. Патологическое образование достигает максимального генетически детерминированного размера, внедряясь в близлежащие органы. Тотальная концентрация метастазов в тазовых лимфатических узлах.
Отличительная черта 4 или терминальной стадии – образование отдалённых метастазов. Рецидив цистаденокарциномы случается так часто, что лечебные мероприятия никогда не ограничиваются лишь оперативным вмешательством.
Для лечения онкологии на столь поздней стадии требуется комбинированный подход, который, однако, нередко так же бывает запоздалым.
Хоть в клинической практике и описаны случаи наступления устойчивой ремиссии на терминальной стадии, всё-таки цистаденокарцинома яичника, выявленная так поздно, чаще всего является смертельным заболеванием.
Также в клинической практике используется TMN-классификация. Она служит для описания распространённости новообразований.
В её основе лежат три компонента:
T – Tumor (лат. «опухоль»). Данный показатель определяет, насколько новообразование распространено, его количественные характеристики, а также степень проникновения в соседние ткани. Числовой индекс рядом с буквенным – от 0 до 4 – указывает на размер патологического образования.
N – Nodus (лат. «узел»). Показатель определяется наличие или отсутствие вторичных очагов злокачественного процесса – метастазов в ближайших лимфатических узлах. Числовой показатель – от 0 до 3 – указывает на распространённость вторичных очагов.
M – Metastasis (греч. «перемещение). Данный показатель определяет наличие или отсутствие отдалённых вторичных опухолевых очагов. Числовой коэффициент указывает на наличие (1) или отсутствие (0) таковых.
После них в случае наличия отдалённых метастазов в круглых скобках пишут краткое название органа, в котором обнаружены вторичные очаги поражения.
Например, обозначение M1(Adr) говорит о наличие отдалённых метастазов в надпочечниках.
Диагностика заболевания
Диагностика цистаденокарциномы яичников включает в себя несколько мероприятий. Среди них:
- физикальное обследование;
- сбор анамнестических данных;
- лабораторная диагностика биологических жидкостей;
- методы визуального исследования внутренних органов, например, УЗИ;
- КТ, МРТ для выявления вторичных очагов поражения.
При первичном осмотре врач-гинеколог проводит пальпацию живота, а также влагалищное исследование. В ходе них он может обнаружить в паховой области брюшной полости опухоль с неравномерной консистенцией. Часто его пальпация оказывается болезненной. Нередко узлы опухоли локализуются ректовагинальном углублении.
После установления наличия новообразования необходимо провести его визуализацию. Чаще всего для этого применяют ультразвуковое исследование.
Оно может проводится различными способами:
- через брюшную стенку;
- через прямую кишку;
- через влагалище.
УЗИ помогает выявить отношение патологического образования к женской половой железе. Его локализацию сравнительно других органов малого таза. Если опухоль мала настолько, что УЗИ выявить её не может, то проводится парацентез. В ходе этой диагностической процедуры выявляются опухоли даже микроскопического размера.
Пункцию опухоли проводиться не рекомендуется. Для проведения биопсии проводить пункцию рядом расположенного лимфатического узла. Биологический материал отправляется на патогистологическое исследования, в ходе которого подтверждается либо опровергается злокачественность опухоли.
Нередко для полноты картины проводят лимфографию – исследования глубоко залегающих лимфоузлов, в которых так же могут наблюдаться вторичные очаги поражения. КТ и МРТ способны выявить вторичные очаги злокачественного процесса. Не стоит забывать и о лабораторных исследованиях – клинический анализ крови способен выявить наличие либо отсутствие в плазме онкомаркеров.
Информативное видео: злокачественная цистаденокарцинома на УЗИ
Лечение цистаденокарциномы яичника
Лечение цистаденокарциномы яичников всегда начинают с хирургического вмешательства. В настоящее время наиболее распространено циторедуктивное удаление женских половых органов. Оно проводится с целью устранения всех видимых проявлений первичного очага злокачественного поражения.
Также иссекается наиболее распространённую мишень для метастазов – большой сальник. После оперативного вмешательства не должны сохраниться опухолевые образования более 1 см в диаметре.
Однако только лишь удаление цистаденокарциномы ввиду наличия вторичных очагов злокачественного процесса не всегда эффективно, поэтому уже на первой стадии применяется химиотерапия.
В современных клиниках хирургическое лечение цистаденокарциномы яичников проводят малоинвазивным способом – с помощью лапароскопии. Данный способ позволяет избежать спаечной болезни, сокращает реабилитационный постоперационный период, а также предполагает минимальное количество надрезов и внутрикожных швов.
Рецидив цистаденокарциномы лечат при помощи усиленной химиотерапии вкупе с лучевой терапией. Комплекс препаратов состоит из селективного средства для химиотерапии, препарата для метрономной химиотерапии, гормональных средств, а также лекарств, направленных на купирование симптомов и устранение неприятных побочных эффектов.
Восстановительное лечение цистаденокарциномы яичников предполагает следующие терапевтические мероприятия:
- применение нестероидных противовоспалительных препаратов;
- гормональная терапия;
- приём витаминных комплексов;
- применение иммуномодуляторов;
- физиотерапия.
Как и куда метастазирует цистаденокарцинома?
Вторичные очаги поражения, называемые метастазами, для цистаденокарциномы яичников характерны на второй и всех последующих стадиях. Сначала поражаются местные лимфатические узлы, а затем появляются и отдалённые очаги злокачественного процесса.
Метастазирование происходят путём переноса микроскопических частиц опухолей по лимфатическим и кровеносным сосудам, а также по брюшине в отдалённые от первичного очага органы и ткани.
Локализация метастазов зависит от типа опухоли. Так, метастазы при цистаденокарциномы яичников серозного типа чаще всего обнаруживаются в сальнике, брюшине, матки и почках.
Сколько живут пациенты с цистаденокарциномой яичника?
Средняя продолжительность жизни рассчитывается исходя из степени зрелости патологического образования и баллов по классификации злокачественного процесса TMN.
Для ранних стадий прогноз цистаденокарциномы яичников в целом благоприятный. Есть примерно 70-80% на наступление устойчивой ремиссии. Для третьей и четвёртой стадии дела обстоят несколько хуже.
Пятилетняя выживаемость пациентов с запоздало диагностированной онкологией колеблется от 30 до 40%.
Профилактика возникновения онкоопухоли в яичниках
Профилактика данного заболевания заключается в периодическом мониторинге собственного здоровья.
При регулярном проведении диагностических процедур и медосмотров можно своевременно выявлять доброкачественные опухоли женских половых органов и удалять их прежде, чем они подвергнуться малигнизации.
Также к профилактическим мерам стоит отнести борьбу с основными факторами риска, которые могут привести к развитию онкологических заболеваний.
Информативное видео: киста яичника, что это такое и почему она возникает?
Источник: http://onkolog-24.ru/cistadenokarcinoma-yaichnika-seroznaya-mucinoznaya-vozmozhnye-puti-lecheniya-i-prognoz.html
В чем опасность цистаденокарциномы яичников
В последние годы онкологи отмечают рост диагностируемого рака яичников у женщин, наиболее опасной его формой которого является цистаденокарцинома яичника. Заболевание успешно излечивается на раннем этапе, поэтому регулярное посещение врача очень важно. В данной статье в доступной форме выложена информация об этом опасном заболевании.
Классификация
Цистаденокарцинома – это злокачественная опухоль, развивающееся на эпителиальной поверхности. Иногда она образует кисту на поверхности органа. Нередко формируется в яичниках. Патология достаточно распространённая, так как диагностируется практически в 50% случаев эпителиальных новообразований.
Она не имеет каких-либо возрастных ограничений и может в равной степени поражать женщин в любом возрасте. Данную патологию различают по типам — серозные и муцинозные.
- Серозная цистаденокарцинома с частотой около 80-90% выявляется у дам от 40 до 65 лет и на сегодня считается наиболее распространённым видом кистозных образований. Причиной данного типа является патологическое перерождение кист. Главная проблема — очень быстрый рост и метастазирование даже на раннем этапе заболевания. Тем не менее, эта патология является доброкачественным образованиям, не причиняющим вреда при условии интенсивного лечения.
- Муцинозная форма. Относится к относительно редко встречающемуся типу онкологии, не более 15% от всех диагностированных случаев. Однако опасность её заключается в бессимптомном развитии, а клинические проявления выявляются тогда, когда уже начинается метастазирование и проявляются нарушения в работе ЖКТ, выражающиеся в диарее, поносе, дискомфорте в области живота.
Киста являет пузырь внутри органа, наполненный жидкостью. Благодаря своему строению различается на простую и папиллярную.
В первом случае поверхность кисты ровная, гладкая, размером от 4 см и до 15 см. При втором типе – внутренность яичников покрывают наросты, похожие на бородавки. Из-за тяготению к преобразованию в злокачественную считается опасным. В онкологии подобные новообразования делятся на низкодифференцированные и высокодифференцированные.
Есть немало причин, провоцирующих заболевание. Главными являются гормональные сбои, воспаления придатков и их последствия. Также среди причин возникновения заболевания называют:
- патологии эндокринной системы;
- внутриполовые инфекции;
- вензаболевания;
- беспорядочные сексуальные контакты;
- длительное отсутствие половых отношений;
- последствия абортов;
- изнуряющие диеты.
По степени злокачественного процесса
Согласно существующей классификации, развитие и прогноз заболевания зависит от этапа развития патологии:
- Относительно благоприятно прогнозируется лечение высокодифференцированной аденокарциномы, когда поражению подвержена малая часть органа. При этой форме заболевания метастазирование происходит редко, симптомы интоксикации отсутствуют.
- При умеренно дифференцированной аденокарциноме картина несколько иная. Более выражен злокачественный процесс с поражением глубоких слоёв тканей. Возникает опасность метастазирования. Однако благоприятный исход лечения возможен.
- Наихудший вариант развития онкологического процесса – это низкодифференцируемая цистоаденокарцинома. Здесь уже наблюдаются проявления ярко выраженных злокачественных процессов и развития метастаз. Терапия заболевания затруднительна и исход её непредсказуем.
Стадии развития
Цистаденокарцинома развивается в несколько стадий. Сначала поражается одна часть органа, затем другая. Большую опасность представляет третья стадия, когда процесс затрагивает большой сальник (плёнка соединительной ткани внутри живота). Нерадужный прогноз даёт 4-я степень, когда метастазирование уже широкомасштабно.
Важно знать! Симптоматика тесно связана с этапом развития заболевания. Чем раньше будет обращено внимание на проявление первых признаков, тем больше шансов на благоприятный финал.
Проблема в том, что клинические проявления онкологии обнаруживаются, когда опухоль достигает больших размеров и происходит её перерождение в злокачественную форму. Поздняя стадия характеризуется постоянными болями в животе.
Из-за своего постоянства они не очень беспокоят женщину, так как больная попросту привыкает к боли. Дальнейшее развитие болезни приводит к потере аппетита, общей слабости и истощению организма, возможны частые депрессивные состояния.
Все эти признаки должен сигнализировать о развитии заболевания и стать поводом для немедленного обращения к врачу.
Точное определение стадии развития онкологического процесса возможно после операции. Существует 4 стадии:
- При первой стадии в яичниках поражаются только ткани. Выживаемость в течение пяти лет составляет около 90%.
- Во второй стадии поражаются яичники, скапливается жидкость. На этом этапе диагностирование происходит в 15%. Пятилетняя выживаемость в пределах 75%.
- Третья стадия – метастазированная брюшная полость и лимфоузлы. Ярко выраженные симптомы, соответственно и более высокий уровень диагностирования онкологии, порядка 47%. Выживаемость в течение пяти лет равна 30%.
- Четвёртая стадия – организм полностью метастазирован. Диагностирование происходит в 15-16% случаев. Выживаемость больных в течение пяти лет составляет не более 10%.
Симптомы
Обычно цистаденокарцинома на ранних этапах развития ничем себя не выдает и проходит практически бессимптомно. Это значительно усложняет её раннюю диагностику.
Прогрессирующее течение характеризуется разнохарактерными болями внизу живота: приступообразные, резкие, ноющие или тянущие. Наиболее болезненно ощущается пальпация.
Довольно часто развитие онкологии яичников сопровождается такими симптомами, как запоры, диарея, метеоризм, тошнота и рвота. Из-за дисфункции ЖКТ происходит резкое снижение веса. Однако на фоне резкого похудения объём брюшины увеличивается, что придаёт телу непропорциональность.
Помимо этого нарушаются месячные, из влагалища идут кровянистые выделения, менструации болезненные. Ухудшается общее состояние, появляется повышенная утомляемость и апатия. Далее проявляются:
- ноющие и схваткообразные боли в пояснице, паху;
- дискомфорт в мочевом пузыре и в кишечнике;
- нарушение мочеиспускания;
- увеличение объема брюшной полости.
Как видно, симптоматика неспецифична и может говорить о наличии других заболеваний, желательно лишний раз пройти диагностику.
Диагностика
Патологические нарушения может обнаружить гинеколог при визуальном обследовании.
Точной диагностикой является трансвагинальное УЗИ, которое может определить точные размеры, плотность кисты, ее содержимое и т.д.
Проводятся лабораторные исследования крови на онкомаркер СА 125, показывающее характер опухоли. Развёрнутое представление о заболевании даёт диагностика КТ или МРТ, являющиеся наиболее точными.
При подозрении на цистаденокарциному ранняя диагностика очень важна, ведь от неё зависит результативность лечения.
Сегодня наиболее распространена методика цветового допплеровского картирования – ЦДК, основывающаяся на показателях скорости движения крови в сосудах, как самого яичника, так и новообразования. Данный метод диагностики выявляет уровень васкуляризации опухоли.
Все вышеуказанные методы диагностики проводятся после первичного осмотра у гинеколога, который по результатам исследований составляет стратегию действий.
Помимо указанных методов диагностики могут применяться и дополнительные:
- лимфография – исследование глубокорасположенных лимфатических узлов;
- пункционная биопсия – анализируются клетки лимфоузла под микроскопом.
Как лечить цистаденокарциному
Лечение проводится комбинированное. В первую очередь удаляется оперативным путём матка с придатками и большой сальник.
Далее проводится противоопухолевая терапия с применением антираковых препаратов: Адриамицин, Циклофосфан, 5-фторурацил, Тио-ТЭФ, препараты платины, Метотрексат.
Комплексное лечение даёт более хорошие результаты, нежели использование отдельных онкопрепаратов. Лучевая терапия при данном заболевании используется редко.
Также применяется дистанционная гамма-терапия и введение в полость живота радиоактивного коллоидного золота 198Аu.
При удалении раковой опухоли определяющее значение имеет опыт хирурга, а соответственно, качество оперативного вмешательства. Полное удаление злокачественного образования даёт больному больше шансов на выживание.
Прогноз и профилактика
Прогнозирование зависит от стадии заболевания. При первой и второй стадии выживаемость после проведения операции и комплексного лечения составляет 87-57%. Берётся расчет продолжительности жизни на пять лет после проведённой терапии. Третья и четвёртая стадии дают показатели не больше 35%.
Профилактика – это, прежде всего, ранняя диагностика, то есть регулярное посещение гинеколога не менее одного раза в три месяца. К мерам профилактики относится также своевременное оперативное удаление обнаруженных доброкачественных опухолей и кист яичников.
После прохождения лечения обязательным является наблюдение у онколога на протяжении 2-5 лет. Возможно прохождение дополнительного курса комплексной терапии. Подобная профилактика даст больший шанс на благоприятный исход и выздоровление.
Источник: https://kistaoff.ru/yaichniki/tsistadenokartsinoma
Цистаденома яичника: муцинозная, серозная, папиллярная, водянка, симптомы и лечение кистомы левого и правого органа- Ovulyacia.ru
Что такое цистаденома яичника? Почему она возникает? Насколько она опасна? Связана ли она с раком? При таком диагнозе у женщины возникают десятки вопросов и еще больше тревожных мыслей. В статье мы развеем все мифы по поводу этого образования и расскажем о нем простыми словами.
Цистаденома яичника выглядит как уплотненная и четко выраженная капсула. В отличие от стандартной кисты, опухоль из доброкачественной может трансформироваться в злокачественную. В связи с этим на первый план выходит своевременность диагностики и назначение правильного лечения.
О заболевании
Изначально цистаденома яичника – доброкачественное новообразование эпителиальной ткани. Еще ее называют кистома.
Киста яичника и цистаденома – не тождественные понятия, поскольку первая спровоцирована другими патологическими процессами.
Из-за особенностей функционирования эпителиальных клеток парной железы в кистозном новообразовании нередко накапливается жидкость. В связи с этим опухоль в гинекологической практике иногда называют «водянкой».
Статистика говорит о том, что болезнь может быть диагностирована в любом возрасте. В основном уплотнение замечает врач-диагност на УЗИ. Определить характер опухоли на этом аппарате невозможно с полной гарантией, поэтому перед постановкой окончательного диагноза доктор отправляет пациентку на расширенное обследование.
Классификация
Медики относят цистаденому к группе опухолей эпителиального типа. Формирование «водянки» происходит из покровного выделения. Классифицируются опухоли на следующие:
В свою очередь, выделяют папиллярную и гладкостенную формы кистомы.
Самой простой считается серозная кистома или киста правого или левого яичника, а наиболее сложными по строению называют муцинозные образования. Опасными считаются новообразования, разрастающиеся на внутренних стенках.
Гинекологи также выделяют понятие «пограничные опухоли». К ним относятся разрастания с низкой степенью распространения метастазов. В большей степени этот термин стоит отнести к папиллярной цистаденоме.
Какой вид цистаденомы у вас диагностирован?
У женщин старше 40 лет в большинстве случаев диагностируют образования эпителиального типа. У молодых пациенток опухоли оказываются в основном доброкачественными.
Гладкостенная серозная цистаденома характеризуется односторонним очагом поражения. Она имеет такие свойства:
- присутствует ножка;
- расположение фиксируется над маткой;
- при пальпации ощущается легкое смещение;
- плотная капсула толщиной от 1 до 4 мм;
- имеется одна камера, реже их количество достигает трех;
- наружная и внутренняя поверхности без шероховатостей;
- на УЗИ содержимое прозрачное и светлое;
- минимальный риск малигнизации;
- основная опасность: сдавливание рядом находящихся органов и тканей.
Нередко серозная «водянка», поражающая левый яичник, приводит к запорам, поскольку сдавливается сигмовидная кишка. Локализация с правой стороны воздействует на мочеточник.
Серозную папиллярную цистаденому характеризуют присутствием сосочковых наростов на наружной или внутренней поверхности образования. Клиническая картина здесь следующая:
- в брюшной полости образуются спайки;
- двустороннее поражение;
- расположение фиксируется в толще связок;
- наличие ножки.
Читайте также Симптомы и лечение миомы яичника
Часто из доброкачественной опухоли этот вид перерастает в злокачественную. В связи с этим проблему решит скорейшее хирургическое вмешательство.
Муцинозная кистома характеризуется разной эхогенностью на УЗИ и многокамерностью, неровной поверхностью. Само же содержимое является довольно мутным и имеет коричневый, зеленый или желтый цвет.
Причины и симптомы кистомы
Точно медики так и не установили причину возникновения кистомы, однако есть определенные теории, связанные с появлением новообразования.
К ним принято относить:
- гормональный дисбаланс. Так как каждый месяц происходит овуляторная пролиферация, со временем развивается гиперплазия. Прием кок и частые беременности снижают вероятность разрастания опухоли;
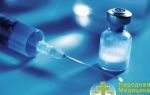
- наследственные факторы. Этот параметр считается основополагающим, поскольку происходят мутации генов BRCA1 и BRCA2;
- болезни яичников. Речь идет о кистах желтого тела и СПКЯ;
- менопауза. В этот период происходит гормональная перестройка, в это служит провокатором цистаденомы.
Что касается общих симптомов, то, как правило, они не проявляются, если размер кистомы менее 3 см. В таком случае пациентка находится под наблюдением, ей выписываются ОК. Если «водянка» не уменьшается, что назначается более серьезное лечение.
Жалобы появляются, если размер цистаденомы составляет 5-7 см.
Клиническая картина здесь следующая:
- запоры;
- боли с локализацией в нижней части живота и пояснице;
- затруднения в процессе мочеиспускания;
- вздутие живота;
- при перекруте новообразования возможна острая боль вплоть до обморочного состояния.
Серозная кистома в правом яичнике сдавливает почки, в результате нарушается отток мочи. Кистома левого яичника давит на кишечник.
Диагностика и лечение
Диагностика заболевания схожа с определением других гинекологических заболеваний.
К основным исследованиям относят следующие:
- осмотр на гинекологическом кресле. Врач оценивает размер кистомы, степень подвижности, устанавливает, существует ил связь с рядом находящимися органами;
- УЗИ. Прохождение обследования позволяет локализацию «водянки» и ее размер. Также диагност устанавливает степень разрастания эпителиальной ткани. Исследование рекомендуется проводить через неделю после месячных;
- МРТ и КТ позволяют подробно изучить структуру цистаденомы;
- сдача анализа крови. Здесь выявляется возможный онкомаркер СА-125;
- ФКС и ФГДС – дополнительные методы, помогающие проанализировать область желудка и толстой кишки.
Лечится кистомы исключительно хирургическим путем. Лечение без операции не проводится, как в случае с серозным, так и с муцинозным образованием. Поэтому необходимость операции даже не обсуждается, будь то кистома больших или маленьких размеров.
Лечение кистомы, под которым подразумевается операция, проводится на левом и правом яичнике одинаково.
Врач в индивидуально порядке определяет дату и объем операции. Обычно вместе с нарастанием с целью исключения рецидивов удаляется и яичник. Если фиксируется папиллярная форма патологии при уже наступившем климаксе, вырезается весь парный орган.
Когда пациентка молодая, и она еще планирует забеременеть, хирурги стараются восстановить яичник, поскольку именно там созревают фолликулы, а их них выходят жизнеспособные яйцеклетки.
Самый распространенный вид операции — лапараскопия. Хирург в области брюшины делает небольшие проколы с помощью специальных инструментов. Эта методика очень популярна, поскольку оказывается самое минимальное травмирующее влияние на ткани и органы. Преимущества лапароскопии:
- минимальные последствия;
- короткий реабилитационный период;
- низкий риск образования рубцов и спаек.
Перед тем, как начать операцию, важно определить локализацию опухоли. Чтобы удалить наросты, выполняется прокол капсулы, а из нее, в свою очередь, высасывается все содержимое. Далее оболочка отделяется от мягких тканей.
Основные этапы операции:
- Коагуляция.
- Соединение мягких тканей.
- Извлеченный биоматериал отправляется на гистологию.
Длительность операции обычно составляет 40-50 минут.
Врач, кроме основной цели операции, может проверить проходимость труб, разделить спайки, удалить миому. Восстановительный период длится около месяца.
Когда опухоль уже успела трансформироваться в злокачественную, то в обязательном порядке необходимо провести экстирпацию маточного тела. Манипуляция представляет собой ампутацию большого сальника и удаление придатков.
Не нужно надеяться на народные средства в случае лечения муцинозной и серозной кисты. Это только может усугубить состояние пациентки.
При беременности
- Если размер кистомы не превышает 3 сантиметра, то при беременности врачи предпочитают наблюдать ее и не трогать.
- Все три триместра, согласно статистике, протекают нормально.
- Когда в динамике наблюдается быстрый прогресс опухоли, то не нужно откладывать операцию, поскольку существует риск смещения матки, разрыв одной из ее стенок и перекрут ножки.
Во время беременности оперативное вмешательство разрешается проводить после 14 недели гестации, когда полностью функционирует плацента. Если все манипуляции провести правильно, беременность пройдет нормально, и плод будет полноценно развиваться.
В первом триместре операция проводится, только если существует угроза для жизни пациентки.
Осложнения и последствия
Любая операция влечет за собой определенные последствия и осложнения. Многие женщины репродуктивного возраста, переживают, смогут ли они в будущем стать матерями. Однако если диагноз угрожает жизни пациентки, то у нее нет выхода.
Возможность забеременеть пропадает в случае удаления матки и придатков. Если хотя бы часть яичника будет оставлена, то у женщины еще есть шанс зачать малыша. Начинать вести активную половую жизнь с целью беременности разрешается через два месяца после хирургического вмешательства.
Лечить патологию необходимо вовремя. Если никакие действия предприниматься не будут, то последствия могут быть следующими:
- увеличение размеров цистаденомы;
- трансформация опухоли в злокачественную;
- разрыв образования, в результате чего в брюшину попадает все ее содержимое;
- распространение метастазов на другие органы;
- поражение тканей яичника.
Как только девушка замечает первую симптоматику, она должна посетить кабинет гинеколога, чтобы предотвратить возможные осложнения.
Источник: https://ovulyacia.ru/jaichnik/opuholi/cistadenoma
Классификация цистаденомы яичника — оперативное вмешательство и прогноз
Цистаденома (кистома) яичника – это доброкачественный патологический процесс в придатках матки, который приводит к образованию опухоли с плотной капсулой.
Поскольку основной причиной заболевания являются гормональные изменения, его чаще диагностируют у пациенток в пременопаузальном периоде. Однако не исключено развитие кистомы и у женщин более молодого возраста.
Опасность патологии заключается в ее склонности легко малигнизироваться, то есть превращаться в онкологическое образование. После выявления цистаденомы врачи рекомендуют в кратчайшие сроки избавиться от проблемы оперативным путем.
Ранее хирурги сразу удаляли яичник, но современные методики проведения операций позволяют сохранить орган и обеспечить женщине в будущем возможность иметь детей.
Что такое цистаденома яичника
Образование может возникать в структуре левого или правого яичника. Оно состоит из одной или нескольких камер, заполненных жидкостью, объем которой постоянно увеличивается.
За счет этого размеры опухоли растут, и через некоторое время она начинает сдавливать окружающие органы, мешая им нормально работать. Кроме того, клетки стенок цистаденомы активно делятся, помогая образованию развиваться.
Важно! Не путать кистому с кистой, поскольку клиническая картина заболеваний практически одинаковая, но опухоль первого типа часто превращается в рак, а киста не способна к малигнизации.
Патология является пограничным состоянием яичника между доброкачественным процессом и онкологией, поэтому требует обязательного лечения и последующего наблюдения.
Чаще возникает у женщин 45-50 лет, поскольку в этом возрасте функционирование придатков наиболее нестабильно – они то перестают работать, то, наоборот, синтезируют чрезмерное количество гормонов. Такие скачки провоцируют появление кистом.
Интересно знать, что цистаденома левого яичника развивается значительно реже, чем правого. Это связано с тем, что правосторонние придатки лучше насыщаются кровью, как следствие, активнее работают. За счет этого создаются более благоприятные условия для появления патологии.
Вначале болезнь не дает о себе знать, женщина может длительное время не догадываться о наличии проблемы.
Симптомы появляются, когда кистома достигает определенных размеров и начинает раздражать окружающие органы и мешать работе самого яичника. В запущенных случаях визуально можно увидеть увеличение живота за счет роста опухоли.
Причины
Основная причина цистаденомы – это неадекватная реакция организма на влияние гормонов или патологическая концентрация биологически активных веществ в крови женщины. Кроме того, существует ряд факторов, которые увеличивают риск появления кистом:
- наступление полового созревания в раннем возрасте (до 12 лет);
- поздний климакс (продолжение менструаций после 50 лет);
- гинекологические проблемы (воспаления придатков, эндометриоз и прочее).
Классификация кисты яичников
Также определенная роль отводится генетическому фактору и влиянию внешней среды. Негативно влияют на женское здоровье курение, стрессы, внутриматочные операции (выскабливания, аборты), подъем непосильных тяжестей.
Виды
Цистаденомы яичников могут отличаться своим строением, внешним видом, характером содержимого, активностью роста. Они бывают одно- и многокамерными, поражают один или оба придатка, обладают разной степенью риска перерождения в онкологию. Учитывая эти факторы, выделяют несколько видов кистом.
Серозная
Серозная цистаденома яичника – это цилиоэпителиальная опухоль, которая способна быстро достигать значительных размеров, известны случаи развития кистомы более чем до 15 кг.
Она обычно состоит из одной большой камеры и поражает только правый или левый придаток, практически не встречается одновременно с двух сторон. Внутри образования находится серозная жидкость желто-соломенного цвета, которая продуцируется эпителием цистаденомы.
Серозные кистомы бывают нескольких типов:
- простая серозная – гладкостенная опухоль, растет медленнее других, редко развивается до больших размеров;
- папиллярная – часто рассматривается как отдельный вид кистом, характеризуется наличием наростов на внутренней или внешней поверхности;
- грубососочковая цистаденома–на стенках образования появляются плотные сосочки, опухоль крайне редко малигнизируется.
Муцинозная
Наблюдается у женщин разных возрастных категорий, в запущенных случаях достигает значительных размеров. Кистома имеет круглую или овальную форму, состоит из нескольких камер.
Внутри она заполнена слизистым содержимым, которое обладает густой, вязкой консистенцией (псевдомуцин). Во время гинекологического осмотра образование можно прощупать в виде эластичного уплотнения с узловатой поверхностью.
Такой тип, в отличие от основной массы других кистом, не приводит к асциту (излитие жидкости в брюшную полость) и долгое время протекает бессимптомно.
Пограничная
Пограничная цистаденома яичника – это особое состояние, которое классифицируется как специфический тип раковой опухоли.
Такая кистома, в отличие от типичной онкологии, не требует применения химиотерапевтических препаратов после удаления образования. Это связано с тем, что пограничные цистаденомы не дают метастазов и практически никогда не рецидивируют, то есть не возникают повторно.
Папиллярная
Папиллярная цистаденома яичника – это один из наиболее тяжелых типов кистом. Заболевание быстро прогрессирует, поражает оба придатка, провоцирует появление асцита, воспаления в малом тазу, часто поддается раковому перерождению.
Кроме того, его диагностируют у девушек детородного возраста. В зависимости от размещения сосочков, бывает три вида папиллярных цистаденом:
- инвертирующая – сосочки растут внутрь капсулы;
- эвертирующая – сосочки размещаются на внешней поверхности капсулы, при этом кистома выглядит, как цветная капуста;
- смешанная – наличие сосочков на обеих поверхностях образования.
Симптомы
Клинические проявления цистаденомы зависят от того, каких размеров достигла опухоль и как она влияет на работу соседних органов. Характерными являются ноющие болезненные ощущения со стороны локализации образования, которые также могут отдавать в поясницу.
По мере роста кистомы у пациенток появляются новые жалобы – ощущение инородного тела, дисфункция мочевого пузыря, вздутие живота.
Анализы и обследования
Для диагностики цистаденомы используются дополнительные методы обследования, которые позволяют увидеть состояние внутренних органов пациентки – ультразвук, компьютерная томография.
Также можно прибегнуть к лабораторным исследованиям, а именно определение в крови особого белка-онкомаркера, наличие которого будет свидетельствовать о проблеме.
Ультразвуковое исследование УЗИ яичников
Быстрый и доступный способ, позволяющий уточнить размещение опухоли, ее размеры, характер и плотность стенок.
Лучше всего проходить ультразвук в середину менструального цикла, приблизительно на 14-15 день после начала менструации. В это время результаты будут наиболее информативны.
Компьютерная томография КТ
При помощи КТ можно получить послойные снимки образования, это позволяет детально изучить патологию и точно определить ее вид.
Плюс метода в том, что его информативность не зависит от дня менструального цикла, однако он является менее доступным, чем ультразвуковое исследование.
Анализ крови на са125
СА-125 – это специфический белок, который появляется в кровяном русле при наличии гнойного, онкологического и, в редких случаях, доброкачественного процесса в организме.
Его определяют при помощи анализа крови, взятой из вены, путем добавления в нее специальных реактивов. Если концентрация белка высокая или увеличена по сравнению с прошлыми результатами, это должно стать поводом для обращения к специалисту.
Лечение цистаденомы: виды операций
В независимости от типа цистаденомы, врачи рекомендуют удалять опухоль хирургическим путем. Операцию могут проводить по двум методикам – лапаротомия и лапароскопия.
Решающими факторами при выборе способа вмешательстваявляются размеры кистомы, состояние пациента и оборудование клиники.
Лапароскопия
Относительно новая методика удаления новообразований, которая не нуждается в длинном разрезе на животе. Все манипуляции проводятся через три небольших отверстия: через одно подается свет, второе – камера, а третье – нужный инструмент.
После такой операции пациенты быстро восстанавливаются, уже на следующий день им разрешено вставать с постели и самостоятельно передвигаться по отделению.
Минусом является ограниченный доступ в брюшную полость, поэтому большие новообразования невозможно прооперировать путем лапароскопии.
Лапаротомия
На животе делается длинный разрез, который позволяет получить доступ к внутренностям. Через него легко удаляется вся опухоль, осматриваются окружающие ткани.
После лапаротомии пациентки восстанавливаются несколько дольше, чем после лапароскопической операции, кроме того, выше риск развития послеоперационных осложнений.
Что такое мультифолликулярные яичники — симптомы и лечение
Осложнения
Наиболее грозным осложнениям кистом является малигнизация, поскольку после перерождения опухоли начинают давать метастазы и прорастать в окружающие ткани. Запущенные образования без лечения приводят к летальному исходу.
Еще одно опасное состояние – это разрыв кистомы. Ее содержимое попадает на брюшину и раздражает его. Патология требует оказания экстренной помощи и ургентной операции.
Прогноз
При своевременном лечении выздоровление наступает практически в 100%, однако некоторые виды кистом склонны к рецидивам, поэтому после терапии важно следить за состоянием репродуктивной системы.
После перерождения в рак прогноз на выздоровления несколько хуже. Даже при полном удалении матки и придатков остается риск метастазирования опухоли в другие участки тела.
Профилактика
Профилактические меры заключаются в регулярном посещении гинеколога с целью своевременной диагностики.
Кроме того, важно отказаться от вредных привычек, избегать стрессов, гормональных встрясок (экстренная контрацепция, неконтролируемый прием противозачаточных средств).
Цистаденома яичника и беременность
Цистаденома яичника обычно появляется в менопаузе, или климаксе, однако возможно ее развитие в любой другой период жизни женщины. Бывает, что опухоль возникает во время беременности, в таком случае она может нести значительную угрозу для матери и плода.
Врачи рекомендуют удалять новообразования прямо в период вынашивания, поскольку постоянные изменения гормонального фона провоцируют озлокачествление патологии.
Если пациентка отказывается от оперативного вмешательства, важно наблюдать за состоянием кистомы, чтобы не допустить острых состояний.
Женщины с цистаденомой могут забеременеть и выносить ребенка, однако лучше избавиться от заболевания до зачатия. Патология негативно сказывается на течении беременности, истощает организм матери, может провоцировать выкидыши и преждевременные роды.
Кто больше подвержен появлению цистаденомы
- В группе риска находятся женщины с нестабильным гормональным фоном и плохой наследственностью.
- У них обычно слишком рано или, наоборот, поздно наступают менструации, менструальный цикл нерегулярный, возникают проблемы с зачатием и вынашиванием ребенка.
- Кроме того, прием высоких доз гормональных веществ может спровоцировать появление кистом.
Какие симптомы цистаденомы являются опасными и когда нужно обратиться к врачу
Любые признаки патологии должны стать причиной для обращения к специалисту, однако есть симптомы, которые требует оказания немедленной помощи:
- значительное усиление боли;
- резкие болезненные ощущения;
- жар, не связанный с простудными заболеваниями;
- учащенное сердцебиение, холодный пот;
- потеря сознания;
- тошнота или рвота, связанная с болями внизу живота.
Как отличают рак яичника от доброкачественной цистаденомы
Отличить онкологию от доброкачественного процесса в яичниках крайне сложно, обычно удостовериться в диагнозе можно только после гистологического исследования тканей, взятых во время операции.
Заподозрить рак позволяют общие симптомы: потеря веса, онкомаркеры в крови, снижение иммунной защиты организма, плохое самочувствие.
Источник: https://endometriy.com/yaichniki/tsistadenoma