Кератоакантома, или сальный моллюск – доброкачественная опухоль эпидермиса. Она возникает в большинстве случаев на открытых участках человеческого тела, намного реже – на слизистых оболочках или под ногтями.
:
Особенности кератоакантомы
Кератоакантома склонна к быстрому интенсивному росту. Сама по себе она безопасна, но у 6% больных опухоль перерастает в плоскоклеточный рак кожи. По этой причине заболевание требует немедленного обращения к врачу и тщательного лечения.
Чаще всего кератоакантома встречается у людей пожилого возраста, у мужчин в три раза чаще, чем у женщин. Случаи ее возникновения у детей известны, но очень редки.
Другие названия заболевания: сальный моллюск, роговой моллюск, веррукома эпитслиоподобная Гужеро. Люди иногда называют ее бордавчатым предраком.
По МКБ (международной классификации болезней) она относится к группе актинических (фотохимических) кератозов L57.0. К этой же группе относят родимые пятна.
Причины развития кератоакантомы
На настоящий момент причины развития данного недуга не до конца изучены и выяснены, но среди провоцирующих кератоакантому факторов находится:
- радиационное влияние;
- переизбыток ультрафиолетового излучения;
- чрезмерное влияние химических веществ, например, в профессиональной сфере
- частые дерматологические травмы;
- наследственная предрасположенность;
- снижение защитных свойств иммунной системы;
- вирусные инфекции, особенно папилломавирус.
Где может быть кератоакантома
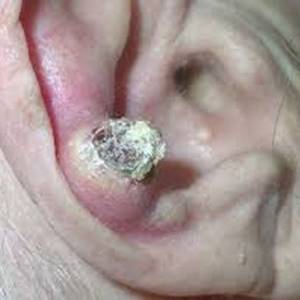
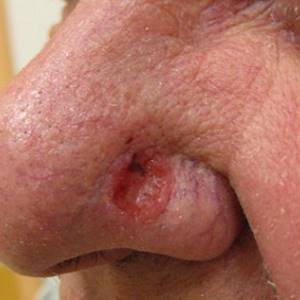
Кератоакантома кожи, особенно множественная, чаще всего возникает на коже лица, шеи и на разгибательных поверхностях рук. На лице она может быть на носу, на губе и на щеках. В стоматологии тоже сталкиваются с кератоакантомами – они вырастают на нёбе в полости рта, хотя это и случается редко. Также опухоль может развиться под ногтями и даже на глазу, точнее, на веке.
Кератоакантома, что это?
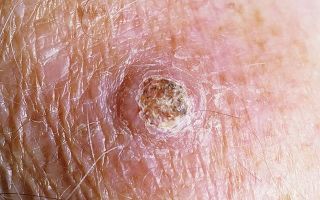
Внешне распознать у себя опухоль просто – она выглядит как купол с небольшой лункой в центре. Края у лунки четкие, сама она заполнена ороговевшей субстанцией. При прощупывании опухоль легко двигается, четкого сцепления с соседними тканями нет.
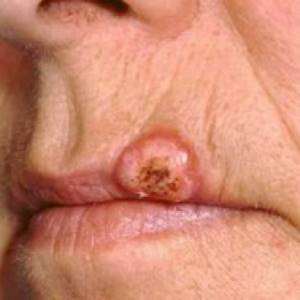
Оттенок узелка обычно неестественный: красноватый, серый или синеватый, хотя иногда новообразование имеет цвет кожи. Особенно хорошо заметна кератоакантома губы – другие опухоли в этой области образуются редко. Размер пораженного участка – от 1 до 15 сантиметров.
Главное отличие кератоакантомы от других опухолей – куполообразная форма.
Кератоакантома: фото
Чтобы было понятнее, как выглядит опухоль, мы собрали для вас несколько характерных фотографий.
Стадии развития кератоакантомы
Признаки и симптомы кератоакантомы меняются в зависимости от стадии ее развития. В целом рост опухоли занимает от двух до десяти месяцев.
Начальная стадия
В самом начале опухоль – это просто небольшой покраснение, без выпуклого участка. Иногда она слегка чешется, пациент может ощущать легкое покалывание. Уже спустя несколько дней начинается рост кератоакантомы. Если очагов несколько, то они появляются и разрастаются почти одновременно. Этот этап еще называют фазой роста.
Помощь в раннем распознавании кератоакантомы кожи: фото начальной стадии.
Вторая стадия
После того, как рост опухоли прекратился, в ее центре появляется небольшая язва, заполненная омертвевшими роговыми чешуйками.
Существуют формы заболевания, когда углубления нет, либо на одной крупной опухоли их сразу несколько. Кожа вокруг кератоакантомы воспаляется, становится красной или синюшной.
Постепенно рост опухоли полностью прекращается, в этом состоянии «сна» она существует по несколько месяцев.
Третья стадия
Эта фаза наступает не всегда и называется регрессивной. Опухоль после долгого сна начинает резко уменьшаться, рубцуется и полностью исчезает, оставив после себя только небольшой рубец. Известны случаи, когда после регресса опухоль появлялась снова.
Вместо третьей стадии кератоакантома может перерасти в плоскоклеточный рак кожи, для которого будет характерна боль и уже более интенсивный рост.
Классификация кератоакантомы
Существует несколько форм кератоакантомы, отличающихся по симптоматике. Причины развития каждой конкретной формы неизвестны, но вероятно, множественная кератоакантома вызвана наследственными факторами. Любая форма может перерасти в рак.
Выделяют следующие виды заболевания:
- Одиночный, или солитарный – самый распространенный, с одним патологическим очагом диаметром 3-4 сантиметра или меньше.
- Гигантский – внешне выглядит как солитарный, но разрастается до 15-20 сантиметров.
- Кератоакантома с периферическим ростом – разрастается не из центра, как другие виды, а постепенно нарастает по краям.
Кератоакантома с периферическим ростом
- Множественный – образуется сразу несколько патологических очагов, обычно недалеко друг от друга. Кроме опухолей развивается нарушение иммунитета. Некоторые врачи считают, что именно проблемы с иммунной системой вызывают множественную форму кератоакантомы.
Множественная кератоакантома
- Подногтевой – опухоль образуется на ногтевом валике или прямо под ногтем, очень быстро растет на начальной стадии. В итоге ноготь может вообще полностью отделиться.
Подногтевая кератоакантома
- Грибовидный — единственная форма, у которой в центре нет язвочки и ороговевшего слоя, поверхность целиком гладкая и полушаровидная.
Грибовидная кератоакантома
- Мультимодулярный – сама кератоакантома одна, обычно крупная, и на ее поверхности открыто несколько участок язвочки. Иногда ее путаются с множественной формой, так как несколько растущих рядом язв могут сливаться.
Мультимодулярный кератоакантомы
- Туберо-серпингозный – для нее характерно сохранение естественного кожного покрова, практически без ороговения.
Туберо-серпингозный вид кератоакантомы
Все эти формы отличаются только визуально – гистология кератоакантомы не изменяется, клиническое течение и развитие тоже происходит по одной схеме.
Диагностика кератоакантомы кожи
Диагностикой заболевания занимается дерматолог или онколог. Обследование начинается с визуального осмотра – обычно заболевание удается определить и отличить от других опухолей довольно быстро. Также учитывается динамика – если пациент говорит, что опухоль разрослась очень быстро, это прямо указывает на сального моллюска.
Гистологическое исследование делается обязательно, чтобы убедиться, что кератоакантома еще не переросла в рак. Также оно помогает понять, на какой стадии находится заболевания: на первой дерма еще не изменена, а на второй в глубину кожи уже проникают клетки плоского эпителия. В этих клетках и могут быть найдены признаки рака кожи.
Специальный анализ на антигенты помогает понять, исчезнет кератоакантома сама или продолжит развиваться. Если антиген HLA-A2 отсутствует, то течение заболевания типичное и волноваться не стоит. При присутствии антигена требуется лечение.
Лечение кератоакантомы
Зачастую в лечебный курс входит удаление новообразования следующими методами:
- Деструкция с помощью холода – действенна только на ранней стадии заболевания.
- Лазерная деструкция – позволяет удалять новообразование с любой части тела.
- Хирургическое иссечение новообразования, выполняемое при помощи скальпеля.
После постановки диагноза лечение кератоакантомы можно дополнить такими препаратами, как Ацитретин, иммуностимуляторы, фторуациловую и проспидоновую мазь. Иногда назначаются инъекции Интерферона местно, в область опухоли. Использовать препараты без назначения врача запрещено – они могут спровоцировать только более активный рост кератоакантомы.
Удаление кератоакантома диодным лазером
Лечение кератоакантомы при помощи народных средств
Для лечебного средства потребуется пара нижних листов алоэ, завернутых в пищевую пленку или бумагу. Их необходимо положить в морозильную камеру холодильника на два дня. После этого листья извлекаются, размораживаются и измельчаются до консистенции кашицы.
К полученному составу добавляется аналогичное по объему количество меда и десять капель настойки прополиса. В массу всыпается немного овсяной муки или хлопьев, смесь доводится до консистенции густого теста.
Из итоговой смеси формируется лепешка, которую необходимо прикладывать к новообразованию, можно закрепить состав на всю ночь при помощи пластыря или бинта. Остатки смеси хранятся в холодильнике, их можно применять по мере необходимости.
Прогноз
Есть три варианта развития ситуации:
- Образование удалено оперативным путем при подозрении на патологию.
- Кератоакантома исчезла сама, оставив рубец.
- Опухоль была оставлена без внимания и переродилась в рак.
Последний вариант самый неблагоприятный и потребует сложного лечения, включающего химиотерапию.
Однако если вовремя обратится к врачу, прогноз хороший – пациенты редко сталкиваются с проблемами после хирургического удаления, никаких последствий кератоакантомы нет.
В редких случаях возможен рецидив, как после операции, так и после самостоятельного исчезновения, поэтому лучше периодически посещать врача.
Стоимость лечения кератоакантомы
Стоимость хирургического удаления кератоакантомы начинается от тысячи рублей, лазерное удаления стоит от 5 тысяч. Гистологическое исследование или биоспия могут стоить 1-2 тысячи.
Эритразма – это хроническое бактериальное заболевание, которое поражает кожу в ее крупных складках. При проведении люминесцентной диагностики опухоль …
Читать далее >>
Полезная статья?
Сохрани, чтобы не потерять!
Источник: https://www.BioKrasota.ru/article4956/
Симптомы и лечение кератоакантомы кожи
Иногда на коже человека возникает новообразование, которое выглядит как безобидный прыщик немного неправильной формы. Но на деле все может оказаться более серьезным явлением, в частности это может быть кератоакантомой кожи.
В этой статье мы расскажем, что это такое и каковы основные симптомы этого заболевания, чтобы не запустить его и своевременно начать лечение.
Что такое кератоакантома кожи?
- Кератоакантома кожи — представляет стремительно увеличивающееся доброкачественное новообразование на коже и слизистой рта.
- Может развиваться под влиянием вирусов, а также физических или химических факторов.
- Чаще всего кератоакантома диагностируется у пожилых пациентов, причем представители мужского пола страдают от недуга в 3 раза чаще, чем женщины.
Болезнь неопасна, но примерно у 6% пострадавших от нее людей доброкачественная опухоль переходит в злокачественную (рак). По этой причине заболевание требует постоянного наблюдения, а иногда показано хирургическое вмешательство.
Операции способны также предотвращать образование шрамов (возникают в результате самолечения), что крайне важно при возникновении опухоли на лице пациента (например, кератоакантомы губы).
Существует множество разновидностей этого заболевания, например: кератоакантома кожи, губ, слизистой оболочки полости рта, кератоакантома кистей рук, множественная кератоакантома.
Причины кератоакантомы кожи
Точно назвать причину развития кератоакантомы кожи наука не может, но специалисты предполагают, что заболевание возникает вследствие:
- наследственной предрасположенности;
- вируса папилломы человека (примерно у половины лиц, страдающих от недуга, находят ДНК папилломы человека);
- табакокурение и постоянное взаимодействие веществ с высокой концентрации дегтя, сажи, полициклического углеводорода;
- ультрафиолетовые и радиоактивные лучи;
- нередкие воспалительные процессы, изменения целостности кожи и слизистой оболочки.
Множественная кератоакантома кожи возникает зачастую из-за генетических предпосылок. Огромную роль играет наследственность и для генерализованной кератоакантомы кожи. Известно, что эти виды недуга чаще всего развиваются при наличии генетической предрасположенности.
Актинический кератоз
Часто предпосылками развития кератоакантомы кожи считают сбои в работе метаболизма и отклонения в работе желудочно-кишечного тракта и дыхательной системы.
Классификация кератоакантомы кожи
Как уже было сказано выше, есть множество разновидностей кератоакантомы кожи и слизистой оболочки. Все они различаются по строению, величине, числу очагов, и их месторасположению.
Выделяют такие разновидности кератоакантомы кожи:
- Одиночный – данный вид встречается чаще остальных. Его отличает развитие единственного очага неправильной формы на поверхности кожи или слизистой рта.
- Гигантский – при этом типе новообразование на коже разрастается аж до размеров 15-20 сантиметров.Гигантская кератоакантома верхней конечности
- Кератоакантома кожи с периферическим ростом – для этой формы характерно увеличение образования за счет разрастания по периферии.
- Множественные кератоакантомы – возникают из-за ухудшения работы иммуннитета и влияния генетических факторов. Множественные кератоакантомы могут сопровождаться пороками развития эмбриона.
- Подногтевая кератоакантома кожи – представляет собой разновидность быстрорастущего новообразования, возникающего на ногтевом ложе или валике.
- Грибовидная кератоакантома кожи представляет собой опухоль с гладкой поверхностью полушаровидной формы без изъязвлений. Часто присутствуют чрезмерно ороговевшие очаги.
- Мультинодулярная кератоакантома кожи – для этого вида характерны большие ороговевшие очаги на коже.
- Туберо-серпигинозная кератоакантома кожи – отличается сниженным ороговением и наличием целой, хоть и слегка истонченной кожи на участках с новообразованием.
Разновидности кератоакантомы кожи отличаются лишь внешне, их тканевое строение не изменяется. Дерматологи утверждают, что риск возникновения определенного типа кератоакантомы находится в зависимости от скорости метаболических процессов в организме больного.
Симптомы кератоакантомы кожи
Начальные симптомы недуга возникают у пациентов старше 40 лет, но есть вероятность развития кератоакантомы кожи и в раннем возрасте.
Такое заболевание, как кератоакантома кожи, проходит ряд ступеней развития, занимающих в сумме период от 2 до 10 месяцев.
Заболевание на начальной стадии
Начальная стадия характеризуется небольшим покраснением кожи или слизистой оболочки, реже жжением и покалываниями.
Через пару дней в области поражения стремительно вырастает опухоль неправильной формы, диаметр которой в итоге составляет в среднем от 1 до 15 сантиметров (см. фото выше).
Синдром желтого ногтя
При наличии нескольких очагов заболевания их развитие происходит параллельно. Такие очаги могут появляться на коже лица, шеи, кистях рук, реже – на туловище.
В отдельных случаях может возникать кератоакантома губ, слизистой полости рта.
Следом приходит время для формирования в центральной части новообразования изъязвлений с ороговевшими массами. В редких случаях углубления отсутствуют (при грибовидной форме) или на одном новообразовании образуется несколько изъязвлений неправильной формы (при мультимодулярной форме). Кожа по краям опухоли воспаляется и становится красного или синюшного цвета.
Затем рост останавливается, состояние новообразования стабилизируется.
Завершающая стадия (или фаза регресса) может протекать по-разному. Чаще всего новообразование становится меньше, зарубцовывается и спустя пару недель пропадает, оставив шрам. Но возможны и случаи рецидивирующего течения болезни, когда после регресса опять наступает период нового роста. Особенно это опасно, когда присутствуют множественные кератоакантомы
Диагностика кератоакантомы кожи
Диагноз этого заболевания ставит дерматолог или, в некоторых ситуациях, онколог.
Важной характеристикой для постановки диагноза становится динамика развития новообразования, т.е его бурный рост и внезапная остановка.
Для того, чтобы наверняка поставить диагноз пациент должен пройти гистологическое и цитологическое исследования тканей новообразования. Обязательно учитывается картина течения болезни и симптомы, описанная выше. При подозрении на злокачественную опухоль назначают биопсию, для этого обследования берут кусок пораженной кожи.
После диагностики заболевания назначается лечение кератоакантомы с учетом физического состояния пациента.
Лечение
Лечение кератоакантомы может проходить, как медикаментозно, так и потребовать хирургического вмешательства.
Часть специалистов применяет выжидательную тактику. Это означает, что лечение пациента, страдающего от кератоакантомы должна сопровождаться постоянным наблюдением врача до тех пор, пока опухоль не исчезнет.
Если опухоль достигает слишком больших размеров или располагается на лице, то назначают хирургическое лечение (традиционное или лазерное). Особенно актуально хирургическое вмешательство, когда диагностирована кератоакантома губ.
Атопический дерматит у ребенка
Часто для лечения кератоакантомы применяют рентгенотерапию (близкофокусную). Но возможно и медикаментозное лечение кератоакантомы.
Одним из основных препаратов, назначаемых в подобных ситуациях является «Ацитретин». Его назначают в дозировке 50-70 мг в сутки перорально.
Длительность медикаментозного лечения кератоакантомы составляет от 4 до 11 недель.
Хорошо проявило себя и использование иммуностимулирующих препаратов, например, средство «Бемитил». Его нужно принимать дважды в сутки по 0,25 г в течение 5 дней. Если одного курса приема оказалось недостаточно, то его можно повторить не ранее, чем через полторы недели.
Также неплохие результаты в лечение кератоакантомы кожи дают аппликации с добавлением 5% фторурациловой и 50% проспидиновой мазей, а также уколы интерферона.
Профилактика кератоакантомы кожи
Для профилактики кератоакантомы кожи медицинские работники советуют сократить продолжительность контактов с вредными веществами (особенно если у больного множественная кератоакантома).
необходимо отказаться от курения (особенно важно в случаях, когда развивается кератоакантома губ или для того, чтобы слизистая оболочка полости рта не пострадала от появления новообразований).
Прогноз для жизни
Поскольку заболевание является в первую очередь доброкачественным образованием неправильной формы на коже, то прогноз жизни при кератоакантомы считается благоприятным, и действительно, в абсолютном большинстве ситуаций заболевание завершается полным выздоровлением пациента. Но при рецидивах прогноз все же неоднозначен.
Ни один специалист не сможет дать гарантии, что рано или поздно в один из рецидивов новообразование не переродиться в злокачественную опухоль. А между тем кератоакантома может представлять опасность для жизни пациента только в том случае, когда она переродилась в злокачественную опухоль. В этом случае весьма вероятен летальный исход
Источник: https://tvojajbolit.ru/dermatologiya/simptomyi-i-lechenie-keratoakantomyi-kozhi/
Кератоакантома – типично или атипично, оставлять или удалять?
Кератоакантома кожи или слизистой оболочки (веррукома эпителиоподобная Гужеро, а также сальный, роговой или псевдоканцероматозный моллюск — синонимы) является своеобразной доброкачественной, но способной к злокачественной трансформации при отсутствии лечения (в 6%), эпителиальной опухолью кожи (или слизистых оболочек). Характеризуюется быстрым ростом, циклической формой течения и тенденцией к самопроизвольному обратному развитию (инволюции). Каковы причины и как распознать заболевание? Нужно ли удалять кератоакантому?
Этиология и патогенез
Причины и механизмы возникновения патологии окончательно не установлены. Развитие опухолевидного образования ассоциируется с инфицированием вирусом папилломы человека 9, 16, 19, 25 и 37-го типов. Наиболее часто в пораженной ткани обнаруживаются нуклеотидные последовательности 25-го типа вируса папилломы человека.
Кератоакантома кожи провоцируется следующими основными факторами:
- генетической предрасположенностью;
- избыточным ультрафиолетовым излучением, что подтверждается наиболее частой локализацией на коже открытых участков тела; особенно часто встречается кератоакантома кожи лица; показательна более частая локализация на нижней губе (по сравнению с верхней), которая больше подвержена солнечному облучению;
- воздействием механической травмы;
- длительным контактом с различными химическими канцерогенными веществами (смолы, минеральные масла, продукты переработки нефти, деготь, составные части каменного угля и т. д.) — среди лиц соответствующих профессий опухоль регистрируется чаще;
- выраженными нарушениями в функционировании иммунной системы (иммуносупрессия) по тем или иным причинам, причем характер иммуносупрессии при типичных, атипичных, и множественных образованиях отличается существенно;
- ионизирующим излучением (при местном лечении рентгенотерапией, в зоне с повышенным радиационным фоном и т. д.).
Наибольшей популярностью пользуется предположение о взаимной связи между влиянием вирусной инфекции, генетической предрасположенностью, иммунодепрессивным состоянием и провоцирующими факторами.
Клиническая классификация и симптоматика
В клинической классификации кератоакантому, в зависимости от количества очагов, подразделяют на солитарную (одиночную), встречающуюся наиболее часто, и множественную, которая обычно имеет наследственный характер. Кроме того, различают типичные и атипичные образования кожных покровов и слизистых оболочек. Множественные кератоакантомы подразделяют на типы:
- тип Фергюсон – Смита;
- тип Гржебовски, или эруптивный.
Множественные кератоакантомы
Поражение кожных покровов
Солитарная типичная (молюсковидная, кратериформная) кератоакантома кожи и слизистой оболочки представляет собой узел диаметром от 1 до 2 см, имеющий куполообразную форму.
В центральных его отделах определяется «ложная язва» в виде углубления по типу кратера, который заполнен легко удаляющейся без кровоточивости рыхлой или, наоборот, плотной роговой массой серовато-коричневой окраски.
По периферическим отделам узла имеется зона уплотнения со сглаженным кожным рельефом и телеангиоктазиями (не всегда), имеющая форму валика телесной или розовой окраски.
Кератоакантома на кожных покровах появляется обычно в возрасте после 40-50 лет на участках, не защищенных от влияния внешних факторов, особенно от воздействия ультрафиолетовых лучей. Мужчины поражаются приблизительно в 2 раза чаще, по сравнению с женщинами.
Чаще всего (до 85%) поражаются голова и лицо, при этом приблизительно половину из этих случаев составляет локализация опухолевидного образования в носовой и щечной зонах.
Несколько реже описывается кератоакантома ушной раковины, красной каймы губ, еще реже очаг может располагаться на веке.
Характерна цикличность развития кератоакантомы, которая заключается в смене этапов роста последующей стабилизацией роста и спонтанной инволюцией. Весь процесс завершается в сроки приблизительно до 3-х месяцев после начала развития болезни.
Поражение слизистых оболочек
На слизистых оболочках опухоль представлена мягким или плотным узлом, хорошо отграниченным от окружающих тканей. Его поверхность гладкая, блестящая, белесоватого или красноватого цвета. В центральной части узла может определяться небольшое вдавление.
Источник: https://BellaEstetica.ru/dermatologiya/keratoakantoma.html
Кератоакантома
Как часто мы обходим вниманием, появившиеся на лице или других частях тела прыщи и новообразования, думая, «лучше не трогать, пройдёт само». Да, иногда, действительно лучше сделать так. Но, в некоторых случаях, следует как раз обратить внимание на возникшую проблему, а ещё лучше сходить и проконсультироваться с грамотным специалистом.
Что это за явление кератоакантома?
Кожная кератоакантома, это явление весьма неприятное на вид, имеет доброкачественное происхождение, но стремительно растёт на кожных покровах, и именно этим привлекает к себе внимание. Она может возникнуть по нескольким причинам, под воздействием вирусного фактора, физических и химических влияний.
Чаще может появиться у людей более пожилого возраста, особенно мужского населения, но бывает и у женщин. Дерматологи считают её безопасным явлением, но по статистике, каждый двадцатый случай может трансформироваться в рак кожи плоскоклеточного вида.
Именно из-за этой опасности, заболевание требует повышенного внимания дерматолога, а иногда и хирургического вмешательства. Опухоль может оставлять сильные рубцы на коже после того, как самостоятельно пропадёт, особенно неприятные последствия после неё остаются на лице.
В этом случае также рекомендуется оперативное удаление, дабы избежать рубцов и неровностей на коже лица.
По форме опухоль может быть разная. Это зависит от места на теле и количества образовавшихся узлов. Как уже было сказано, опухоли с большой скоростью вырастают и так же быстро могут исчезнуть, оставив на месте своего пребывания некрасивые рубцы.
Причины возникновения кератоакантомы кожи
Интересно то, что при таком, казалось бы, техническом современном оснащении, сегодня врачи не могут ничего определённого сказать о причинах возникновения этого явления на коже тела человека. При исследовании анализов у 50 % пациентов обнаружены вирусы папилломы 25 типа.
Почти все больные, так или иначе, контактировали с веществами химического вредного свойства, ядосодержащими составами, сажей, дегтярными и другими вредными материалами, или постоянно курили.
Среди больных встречается большой процент тех, кто когда-либо был сильно подвержен влиянию радиации, ультрафиолетового излучения, а также такие, кто часто имел воспаления кожи или её повреждения.
Одной из причин возникновения данной проблемы, является версия генетической предрасположенности. Возможны кератоакантомы и при заболеваниях ЖКТ, системы дыхания и нарушениях в обмене веществ. При наличии онкологии, также могут возникать данные образования.
Всё это, ни что иное, как тормоза, которые мешают нормальной работе эпидермиса, угнетают клетки, и лишают их нормального питания. Из-за этого клетки как бы «ломаются» и становятся склонны к преобразованию в клетки ракового типа.
Классификация заболевания
Все формы кератоакантомы, сильно отличаются по клинике и по своей структуре. Они различны по виду, месту локализации и протеканию. Причины именно такого вида возникновения неизвестны, чаще всего это связано с генетикой человека, его кодовым наследством от предков. Среди многочисленных типов образований кожи, можно выделить несколько:
- одиночный вид, это один очаг до 4см, возникающий на лице, руках или ногах.
- Гигантский тип, размер которого может достигать до 20 см.
- С периферическим ростом.
- Множественные очаги, появляются в большинстве случаев при снижении защитных свойств организма.
- Подногтевой тип.
- Грибовидный.
- Мультимодулярная, может достичь крупных размеров за счёт слияния мелких очагов.
- Туберо–серпигинозная опухоль.
Локализация
Локализация зависит от типа кератоакантомы, и способна выскакивать и находится в различных областях тела. Чаще всего подвержены недугу лицо и конечности.
Самым излюбленным местом локализации является шея, разгибательные места рук, реже могут появиться на теле.
По размерам опухоли могут достигать от незначительных размеров до довольно внушительных, от нескольких очагов до большой площади покрытия и сливаться между собой.
Симптомы
- 1 этап – лёгкая краснота на том месте, где в будущем вырастет опухоль. Иногда слегка покалывает или зудит.
- 2 этап — через несколько дней на этом месте начинает расти кератоз. Размер зависит от формы и достигает от 2 до 13 см.
- 3 этап – может протекать совершенно по-разному. В одном случае, это затяжное и повторное новообразование, в другом, почти моментальное уменьшение и исчезновение с поверхности кожи, но с оставлением на ней атрофических рубцов.
Диагностика кератоакантомы
Лечение
Есть специалисты, придерживающиеся точки зрения, что больному с первым подобным диагнозом не стоит начинать медикаментозную терапию, а применять только обработку антисептиками. Но при этом обязательно наблюдаться у дерматолога, держать контроль над заболеванием до полного исчезновения кератоакантомы.
При повторном обращении, назначаются медикаментозные средства, например:
- ацитретина;
- бемитила;
- интерферон инъекциями;
- проспидиновая или фторурациловая мази.
Все медикаментозные средства назначаются только специалистом, учитывая индивидуальные особенности заболевшего, сопутствующие болезни и побочные явления на лекарственные средства.
Среди самых радикальных мер можно выделить:
- способ иссечения при помощи хирургии, которой считается классическим.
- Устранение опухоли при помощи электрокоагуляции.
- Путём криодеструкции или лазером.
- При крупных элементах заболевания показана только хирургическая операция.
Существует способ удаления при помощи рентгенотерапии.
Профилактические способы избавления от заболевания
Как профилактические меры можно использовать способы ограждения себя от каких-либо вредных канцерогенных веществ. Курильщикам следует избавиться от вредной привычки, так как большой процент больных кератоакантомой именно из их числа. У этой категории больных, локализуются опухолевые очаги в полости рта или около него.
Следует по возможности защищать такой важный для человека орган, как кожная система от всевозможных повреждений и травмирования. В большей степени это относится к главной группе риска – пожилым мужчинам. Рекомендовано меньше бывать на открытом солнце и носить одежду с длинными рукавами.
Питание должно носить сбалансированный характер. В пищу должно входить достаточное количество белковых продуктов. Маринованную и острую еду нужно убрать из рациона, так как именно подобные продукты уже являются провоцирующими раковые образования.
Обычно все проблемы с данным видом заболевания решаются положительным образом, однако не стоит забывать о том, что кератоакантома, это провокатор онкологических заболеваний. Лишний раз вспомнить об этом никому не помешает.
Те, кто однажды прибегнул к помощи операции, также должны себя оберегать от рецидива, так как даже после криодеструкции есть все основания думать, что опухоль сможет образоваться вновь.
Видео о лечении и причинах возникновения кератоакантомы
Источник: http://pokozhe.ru/novoobrazovaniya/dobrokachestvennye/keratoakantoma.html
Кератоакантома
Кератоакантома – это стремительно развивающаяся доброкачественная эпидермальная опухоль волосяных фолликулов. Как правило, данное образование возникает на конечностях и открытых частях тела, преимущественно на разгибательных поверхностях.
В некоторых случаях кератоакантомы могут встречаться на слизистых оболочках губ, щек, твердого неба, под ногтями, а также на слизистой поверхности носа. Лица пожилого возраста наиболее подвержены данному заболеванию. Кроме того, мужчины страдают этим заболеванием примерно в два раза чаще, чем женщины.
Классификация
Кератоакантомы кожи разделяют на несколько форм, среди которых различают гигантскую форму, солитарную, подногтевую, множественную форму в сочетании с синдромом Torre или иммуносупрессией, множественную эруптивную форму (множественные самозаживающие кератоакантомы кожи у детей и подростков), а также форму заболевания с периферическим ростом.
Этиология и патогенез кератоакантомы
На сегодняшний день достоверной информации об этиологии заболевания не установлено. При этом отмечается, что непосредственную роль в развитии кератоакантомы играет вирусный фактор.
Почти в половине случаев у больных солитарной формой заболевания встречаются вирусные частицы на ультраструктурном уровне, а также ДНК вируса папилломы человека 25 типа. Генерализованная кератоакантома кожи в большинстве случаев носит наследственный характер.
В данном случае заболевание передается аутосомно-доминантным путем.
Множественная кератоакантома нередко возникает на фоне новообразований внутренних органов, преимущественно ЖКТ, а также паранеоплазии. Также установлено, что образование кератоакантомы кожи может быть основано на развитии гиперплазированного эпителия воронки одного или нескольких волосяных фолликулов, а также связанных с ними сальных желез.
Признаки и симптомы
Кератоакантома кожи представляет собой округлый или овальный экзофитный узел на широком основании, приобретающем, как правило, красноватый или синюшный оттенок. Размер данного образования составляет в среднем 2–3 см в диаметре. В центральной части опухоли располагаются роговые массы, а краевая зона приподнята в виде высокого валика.
Обычно после фазы стремительного роста опухоли наступает фаза стабилизации, на протяжении которой образование не меняет свою форму и размер.
Примерно через 6–9 месяцев наступает фаза спонтанного регресса, в течение которой опухолевый узел полностью исчезает, оставляя атрофический рубец.
Следует отметить, что в ряде случаев фаза стабилизации не наступает, вследствие чего узел может достичь гигантских размеров (до 10–20 см в диаметре).
Множественная кератоакантома возникает, как правило, в виде последовательно появляющихся узлов, или в виде небольшого количества очагов, появляющихся в одно время. В первом случае элементы возникают постепенно на разных участках кожного покрова, преимущественно на конечностях и лице.
Данные образования представляют собой папулы и узлы с западением в центральной части, заполненные роговыми массами, которые разрешаются в течение нескольких месяцев, после чего на месте их образования остаются атрофические рубцы.
Второй вариант развития заболевания предполагает возникновение множества крупных фолликулярных папул размером 2–3 см в диаметре.
Диагностика кератоакантомы
Диагностика заболевания основывается на результатах клинических проявлений. При солитарных и множественных образованиях проводят эксцизионную биопсию, в то время как при возникновении крупных элементов назначают диагностическую биопсию зоны валика. На основании результатов патоморфологического исследования выделяют три основных стадии кератоакантомы.
Первая стадия (стадия А) характеризуется углублением в эпидермисе, которое заполняется роговыми массами. По бокам роговые массы окружены дупликатурой эпидермиса. Эпидермальные тяжи отходят от основания кератотической пробки в подлежащую дерму. При этом они содержат клетки с гиперхромными ядрами. Следует обратить внимание, что зона базальной мембраны остается сохранной.
Вторая стадия заболевания (стадия В) характеризуется выявлением в основании кратера резко выраженной эпителиальной гиперплазии с проникновением плоскоэпителиальных тяжей в дерму.
Клетки росткового слоя достигают крупных размеров, бледно окрашены. В некоторых случаях в них просматриваются митозы и явления дискератоза. Признаки атипии клеток и полиморфизм отмечаются в эпидермальных выростах.
Отек и воспалительная реакция полиморфного типа с лимфоцитами, эозинофильными, нейтрофильными гранулоцитами с примесью плазмоцидов отмечаются в дерме. В некоторых случаях клетки инфильтрата попадают в эпидермальные выросты.
Иногда подобную картину рассматривают как предраковое состояние.
Третья стадия (стадия С) характеризуется нарушением целостности базальной мембраны с развитием эпидермальных выростов вглубь дермы, а также отшнуровкой комплексов плоскоэпителиальных клеток. Отмечается нарастание полиморфизма и гиперхроматоза ядер. Патологическое ороговение с образованием «роговых жемчужин» сменяет дискератоз. Густой воспалительный инфильтрат выявляется в основании очага.
Регрессия, как правило, происходит на первой или второй стадии развития заболевания. При этом уменьшается роговая пробка, нормализуется структура базального слоя, прекращается пролиферация эпидермиса. Достаточно большое количество фибробластов с последующей фиброплазией и формированием рубца образовывается в инфильтрате.
Гистологические изменения при множественной кератоакантоме соответствуют солитарной форме. Тем не менее, при множественной форме заболевания пролиферация и атипия менее выражены, а связь с эпителием устьев волосяных фолликулов прослеживается достаточно четко.
Лечение кератоакантом
Лечение солитарных мелких элементов основывается на хирургическом сечении, электроиссечении, лазерном испарении, криодеструкции.
Хирургическое сечение применяется, как правило, при крупных солитарных элементах. Терапия синтетическими ретиноидами проводится при множественных очагах, а также в качестве профилактики озлокачествления образований.
Прогноз
Кератоакантома представляет собой новообразование, характеризующееся стремительным развитием и, в некоторых случаях, спонтанным регрессированием (чаще всего через 2–6 месяцев). В некоторых случаях кератоакантома кожи может трансформироваться в плоскоклеточный рак.
Источник: https://dolgojit.net/keratoakantoma.php
Кератоакантома кожи: диагностика и лечение, симтомы кератоакантомы
Кератоакантома – это эпителиальная опухоль, клинически и гистологически имитирующая плоскоклеточную карциному (SCC).
Согласно доступным исследованиям диапазон значений для показателя заболеваемости составляет от 6 до 106 случаев на 100 тыс. населения в зависимости от популяции с гендерным соотношением М2:Ж1. Отмечается эпидемиологическое сходство с болезнью Боуэна и SCC. При этом лица со смуглой и темной кожей подвержены заболеванию в наименьшей степени.
Этиологическая причина формирования кератоакантомы остается неясной и, по-видимому, носит комплексный характер. К широкому спектру факторов относят: инсоляцию, травму, вирус папилломы человека и хромосомные аберрации, – которые изменяют нормальную пролиферацию кератоцитов покровного эпителия.
Среди многочисленных клинических форм заболевания можно выделить:
- солитарную кератоакантому – плотный узел телесного цвета куполообразной формы с умбиликацией в центре, быстро растущий и медленно регрессирующий с исходом в рубец. Встречается у лиц среднего и старшего возрас- та на коже, подверженной инсоляции;
- гигантскую кератоакантому диаметром более 2 см;
- эруптивную кератоакантому (тип Grzybowski) с генерализованной узелковой сыпью у людей среднего возраста;
- множественную кератоакантому (тип Ferguson–Smith)1, морфологически идентичную солитарной, с несколькими очагами поражения; характерна для подростков и молодых людей, не зависит от фактора инсоляции и, вероятно, генетически детерминирована.
Существует классификация клинических вариантов кератоакантомы, разнящихся по площади и форме поражения, с локализацией на коже и слизистых оболочках, типичного (до 3 мес) и атипичного (дольше 3 мес) течения.
Однако вследствие онкологической настороженности активная врачебная тактика в условиях современной медицины не позволяет проследить естественное течение заболевания, поэтому некоторые аспекты клинической классификации следует считать условными.
Гистологически узел кератоакантомы характеризуется скоплением высокодифференцированных клеток плоского эпителия с наличием в центре «кратера», заполненного кератином и открывающегося на поверхности образования.
Наибольшая пролиферативная активность наблюдается в нижнем полюсе, что обусловливает тенденцию к инвазивному росту.
Однако, как правило, очаг кератоакантомы остается локализованным и не прорастает в дерму глубже потовых желез.
Наличие в составе образования высокодифференцированных плоскоклеточных элементов, а также самостоятельная инволюция в течение от 6 мес до 1 года позволяет относить кератоакантому к доброкачественным заболеваниям. Одновременно с этим быстрый рост за несколько недель до 1–2 см и способность, хотя и редко, к инвазии и метастазированию, характеризуют данное заболевание как неопластическое.
Более того, частыми локализациями кератоакантомы являются подверженные инсоляции участки кожи, в том числе красная кайма губ и ушные раковины.
Наличие патологического образования в указанных локусах диктует необходимость присвоения первичной опухоли T2-стадии независимо от величины.
Именно поэтому многие исследователи рассматривают кератоакантому как высокодифференцированный вариант плоскоклеточного рака (SCC-KA). В других исследованиях субстратом для SCC-KA считается наличие атипических клеток по периферии образования.
Показано, что характер ветвления сосудов и форма кератоакантомы позволяют проводить дифференциальную диагностику с инвазивным раком еще на клиническом этапе при дерматоскопии.
Так, округлая правильная форма образования с древовидно ветвящимися относительно крупными сосудами свидетельствует в пользу кератоакантома.
Тонкие шпилькообразные сосуды по периферии очага поражения неправильной формы чаще наблюдаются при карциноме.
Тем не менее основным для постановки диагноза остается гистологический метод. Иммуногистохимическое исследование (ИГХ) с использованием разных маркеров (CK, EMA, CD30, CD34 и S100) также позволяет подтвердить или опровергнуть инвазивный или псевдокарциноматозный характер поражения.
Несмотря на то что хирургический метод является основным в лечении кератоакантомы, имеются известные ограничения к его применению. Решающую роль играют: размер образования, анатомическое расположение, степень инвазии с вовлечением подлежащих тканей, а также характер предшествующего лечения.
При невозможности выполнить абластическую операцию, а также в случае рецидивов после хирургических вмешательств проводят лучевое лечение, обеспечивающее наилучший косметический и функциональный эффект.
Также предложены аблационные методики (лазерная вапоризация, криодеструкция), использующиеся наряду с медикаментозным лечением (5-фторурацил, блеомицин, метотрексат, имиквимод, ретиноиды) в качестве альтернативы основным методам.
Таким образом, тесная взаимосвязь кератоакантомы с плоскоклеточным раком кожи актуализирует необходимость оптимизации лечебно-диагностических мероприятий в контексте вторичной профилактики указанного злокачественного новообразования.
Клиническое наблюдение 1
В клинику ФГБОУ ДПО РМАНПО в июне 2014 г. на консультативный прием обратилась больная И. 77 лет c жалобами на кожное образование правой височной области с гнойным отделяемым.
Из анамнеза известно, что узловое образование впервые появилось 1,5 года назад и в течение года достигло своих максимальных размеров. В апреле 2014 г. появились такие симптомы, как зуд и дискомфорт при пользовании очками.
Больная стала отмечать незначительное размягчение, уменьшение в размерах («уплощение») и появление «корочек» на поверхности образования.
При осмотре имело место крупное узловое образование розоватого цвета размером 3,5×4 см с широким углублением в центре в виде кратера, заполненным гнойным ссыхающимся отделяемым и элементами распада на фоне гиперемии и отека.
Патологии со стороны регионарных лимфатических узлов не обнаруживалось. Предварительный диагноз: базалиома кожи правой височной области, осложненная нагноением и распадом.
Произведено цитологическое исследование мазка-отпечатка с поверхности образования, которое выявило наличие «…элементов воспаления, небольших скоплений клеток плоского эпителия глубоких слоев, чешуек».
Таким образом, данные жалоб, анамнеза, клинического и цитологического исследований свидетельствовали в пользу кератоакантомы. В амбулаторном порядке произведена лазерная вапоризация с применением аппарата «Ланцет».
Послеоперационный период протекал без осложнений, дополнительных вмешательств не требовалось. При контрольном осмотре через 3 мес отмечалась полная эпителизация дефекта, жалоб больная не предъявляла.
Продолжается динамическое наблюдение.
Клиническое наблюдение 2
В клинику ФГБОУ ДПО РМАНПО в сентябре 2014 г. обратился больной Т., 91 год, с жалобами на кожное образование левой височной области. Образование возникло в июне 2014 г. и характеризовалось интенсивным ростом.
При осмотре на коже левой височной области обнаружено узловое образование до 2,5 см в диаметре, возвышающееся над поверхностью неизмененной кожи на 0,8 см, розоватого цвета, с участком распада в центре.
Регионарные лимфатические узлы имели нормальные характеристики. Была произведена биопсия. При гистологическом исследовании (№14/10268-69) выявлены «частицы кожи с выраженным акантозом и атипическими разрастаниями эпидермиса по типу кератоакантомы». При этом достоверных признаков рака не обнаружено.
Следует отметить, что у больного Т. к тому времени уже имелись цитологически подтвержденные множественные плоские базалиомы кожи правого крыла носа (диаметром 1,4 см), лба (1,5 см) и правого верхнего века (0,4 см). Образования впервые были выявлены около 15 лет назад и характеризовались медленным ростом.
В плановом порядке произведена лазерная вапоризация указанных образований на лазерном хирургическом аппарате «Ланцет», однако размеры кератоакантомы и выраженный воспалительный компонент не позволяли произвести ее радикальную деструкцию.
С учетом этого, а также выявленных при гистологическом исследовании атипических элементов в структуре кератоакантомы II этапом проводилась короткодистанционная рентгенотерапия (КДРТ) на аппарате «Рентген ТА-2» с использованием тубуса диаметром 3 см (РИП 10 см, напряжение 30 кВ, сила тока 5мА, алюминиевый фильтр 3 мм) при разовой очаговой дозе равной 4 Гр ежедневно 5 раз в неделю до суммарной очаговой дозы (СОД) 48 Гр без перерывов (ВДФ 76 ед., с учетом поправки на площадь поля).
Отмечен полный регресс оставшейся части кератоакантомы. Проводились ежедневная обработка области воздействия водными растворами антисептиков и аппликации метилурациловой мазью с положительным эффектом.
При контрольном осмотре через месяц после окончания КДЛТ жалоб больной не предъявлял, наблюдалась активная эпителизация зоны облучения при полной эпителизации дефектов после лазерной вапоризации очагов базалиомы.
Продолжено динамическое наблюдение.
Обсуждение
Средний возраст больных, по данным литературы, как правило, превышает 60-летний порог. Отмечена связь кератоакантомы с длительной травматизацией и инсоляцией. В нашем исследовании мы наблюдали солитарные кератоакантомы у пациентов 77 лет и 91 года на коже височных областей, подверженных инсоляции и травматизации при пользовании очками.
При этом размеры кератоакантомы превышали 2 см, что говорит о гигантской форме образований, но на разных этапах патологического процесса. У больной И. мы наблюдали кератоакантому в стадии обратного развития, на что указывают анамнестические и объективные данные. У больного Т., напротив, кератоакантома имела тенденцию к увеличению, т.е.
находилась в стадии роста.
Атипию при гистологическом исследовании у больного Т. мы трактовали как признак SCC-KA. Дополнительным поводом для онкологической настороженности было сочетание у пациента Т. кератоакантомы с множественными базалиомами.
Согласно руководству NCCN (National Сomprehensive Cancer Network, 2014) для базального и плоскоклеточного рака кожи лечение должно быть не только адекватным, но и обеспечивать функциональный и косметический эффект. Несмотря на крупные размеры, риск диагностированных образований оценивался нами по критериям NCCN как низкий. В этих условиях выбор лазерной вапоризации мы считаем оптимальным.
Лучевая терапия проводилась в соответствии с известными опубликованными рекомендациями по лечению кератоакантомы. Значение ВДФ для данного режима (76 ед.) свидетельствует о достаточной толерантности нормальной кожи, попадающей в облучение. Изоэффективная доза при классическом фракционировании составляет 46 Гр.
Принимая во внимание сложность диагностики кератоакантомы, а также необходимость как минимум цитологического исследования для верификации диагноза любого подозрительного новобразования кожи, мы предлагаем алгоритм обследования и лечения данной категории больных с учетом указанных требований.
Известны случаи рецидивирования кератоакантомы после хирургического лечения, в том числе с элементами сосудистой и периневральной инвазии, что диктует необходимость динамического наблюдения, длительность которого определяется индивидуально с учетом возраста пациентов и доступности онкологической службы.
Заключение
Таким образом, кератоакантома – заболевание, требующее участия онколога в целях ранней диагностики и вторичной профилактики кожных форм рака и повышения качества оказания медицинской помощи.
К.А. Тетерин, Ю.Е. Кижаев, Н.П. Болотова
Источник: http://klinika.rmapo.ru/stati/keratoakantoma-vozmozhnye-podhody-k-diagnostike-i-lecheniyu/

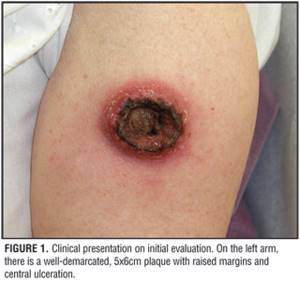 Гигантская кератоакантома верхней конечности
Гигантская кератоакантома верхней конечности