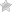Эозинофилия при аллергии от глистов — достаточно распространенное заболевание у детей и взрослых. Паразиты, вызывающие аллергию, легко проникают в организм различными путями.
Изменения в анализах: аллергия или глисты
Успешное лечение любого заболевания в первую очередь зависит от установления правильного диагноза. Но часто бывает так, что совершенно разные по своей природе патологии вызывают схожие изменения в анализах. Одним из таких ярких примеров является эозинофилия в клиническом анализе крови, которая может возникать как при аллергических заболеваниях, так и при заражении глистами.
Аллергия от глистов
Паразиты способны нарушать нормальную проницаемость слизистой оболочки кишечника, что повышает риск проникновения в неё крупных недопереваренных частиц пищи. Это активизирует иммунный ответ организма — повышается уровень эозинофилов — защитных клеток крови нашего организма, которые способствуют развитию аллергической реакции.
Паразиты вызывают повышенное производство организмом иммуноглобулина Е, который усиливает аллергические реакции.
Аскаридный аллерген является самым сильным из аллергенов паразитарного происхождения. Он вызывает реакции в легких, на коже, конъюнктиве, в желудочно-кишечном тракте.
Кроме того, провоцируют аллергическую реакцию своим присутствием острицы, токсокары, трихинеллы, анкилостомы, стронгилоиды, описторхи, парагонимы, фасциолы, лямблии, кандиды и др.
Кроме аллергии у человека с глистами обычно выявляются такие признаки, как:
- Расстройства пищеварения – периодические боли в области пупка, тошнота по утрам, метеоризм, поносы или запоры, похудание при сохраненном или повышенном аппетите.
- Проблемы со стороны нервной системы – бессонница, раздражительность, рассеянность.
- Общая интоксикация – недомогание, бледность, повышенная утомляемость, частые головные боли.
- Ухудшение состояния кожи и ее придатков – ломкость ногтей, трещины на пятках.
- Снижение иммунитета – обострение имеющихся хронических болезней, повышение восприимчивости к вирусным и бактериальным инфекциям, рост новообразований на коже и в органах.
Появление этих симптомов связано с особенностями жизнедеятельности паразитов. В организме человека все глисты, вызывающие аллергию и другие симптомы, проходят примерно одинаковые стадии развития от яиц и личинок до взрослых особей.
Этот процесс может длиться разное время в зависимости от вида гельминта – 3 недели у остриц, 4 месяца у аскарид или около года у филярий. Некоторые паразиты весь цикл проходят в кишечнике (цепни, широкий лентец), другие способны жить в разных органах (личинки эхинококка).
Третьи меняют места своего обитания в зависимости от стадии развития (личинки трихинелл предпочитают мышцы, а взрослые живут в кишечнике, личинки аскарид поражают легкие, а половозрелые особи паразитируют в тонкой кишке).
Незваные гости — паразиты
В организме взрослого здорового человека паразитов ждет несколько защитных барьеров. Во рту есть ферменты, губительные для яиц глистов. Если они прорвутся сквозь первую преграду, их остановит агрессивная кислая среда желудка.
А местный иммунитет кишечника, вырабатывающий антитела, уничтожит самых стойких представителей. В детском — еще не сформировавшемся — организме эти защитные барьеры могут не сработать, как и в ослабленном организме взрослого человека.
Дальнейший жизненный путь гельминта зависит от вида возбудителя. Например, аскарида паразитирует в кишечнике. Но прежде проходит путь по кровеносным сосудам, печени, бронхам и легким, вызывая соответствующие симптомы.
Затем гельминты через дыхательные пути попадают в ротовую полость, повторно заглатываются и только после этого развиваются в кишечнике во взрослые особи, обосновываясь на постоянное место жительства. Здесь и начинается размножение.
В сутки самка аскариды может отложить до 25 000 яиц.
Клинические проявления гельминтозов тоже более выражены у детей, чем у взрослых.
Используя для своего развития питательные вещества, а также нарушая их всасывание в кишечнике и отравляя детский организм продуктами метаболизма, гельминты негативно влияют на состояние здоровья ребенка.
Жизнерадостный и активный малыш со временем может стать вялым и капризным. Он быстро утомляется, появляются аллергические реакции, в том числе кожные — такие как сыпь, крапивница, покраснение и раздражение.
Врачи-аллергологи утверждают, что больше половины всех аллергических реакций — это результат существующего или когда-то пережитого гельминтоза. Паразиты отрицательно влияют на защитные силы организма, а это приводит к снижению иммунитета, что в свою очередь, ведет к учащению острых респираторных и инфекционных заболеваний, продлению и осложнению их течения.
Паразитов принято разделять на кишечных и внекишечных гельминтов. Как ясно из названия, в первом случае глисты и их личинки живут в кишечнике, а во втором — вне его: в мышцах, легких, печени и других органах. С током крови они могут разноситься в любой уголок человеческого организма и надолго обосновываться там.
Наиболее распространенными глистными заболеваниями считаются кишечные: энтеробиоз (острицы), аскаридоз (аскариды) и токсокароз (токсокары).
Что такое эозинофилия
Такое название носит состояние, при котором в крови резко возрастает количество эозинофилов. При этом также наблюдается инфильтрация, или пропитывание эозинофилами окружающих тканей. Эозинофилы – это подвид белых кровяных клеток, лейкоцитов. Они отвечают за многие функции иммунитета, например, обладают способностью поглощать чужеродные клетки и частицы.
Кроме того, они активно участвуют в аллергических процессах, связывая или высвобождая гистамин. То есть они могут как стимулировать аллергию, так и выполнять антиаллергическую функцию. Также эозинофилы играют важную роль в защите организма от паразитов-гельминтов, разрушая их клетки.
Соответственно, и при аллергии, и при глистной инвазии продукция этих клеток в костном мозге увеличивается – и развивается состояние, называемое эозинофилией. Но эта же двойственность функций эозинофилов может приводить и к диагностическим ошибкам.
Эозинофилия – это симптом или заболевание
Эозинофилия не является самостоятельным заболеванием. Она служит лишь признаком многих аллергических, инфекционных, аутоиммунных и других патологий. Список этих болезней довольно широк, но стойкая эозинофилия зачастую является симптомом глистных поражений или аллергических реакций.
Нормальное содержание эозинофилов в крови взрослого человека составляет от 120 до 350 клеток на микролитр, что равняется примерно 5-6% от общего числа лейкоцитов. Выделяют 3 степени эозинофилии:
- Незначительная – эозинофилы составляют 6-10% от общего числа лейкоцитов.
- Умеренная – эозинофилы составляют 10-20% от общего числа лейкоцитов.
- Высокая – эозинофилы составляют более 20% от общего числа лейкоцитов.
Какие именно аллергические и паразитарные заболевания вызывают эозинофилию
Аллергические патологии
- бронхиальная астма (при ней эозинофилы можно обнаружить в мокроте пациента);
- атопический дерматит;
- сенная лихорадка;
- сывороточная болезнь;
- аллергический ринит (в этом случае эозинофилы обнаруживаются даже в носовом отделяемом);
- эозинофильный миозит и фасциит;
- поллинозы;
- крапивница;
- отек Квинке;
- эозинофильный колит новорожденных;
- эозинофильный цистит.
Паразитарные патологии
- аскаридоз;
- шистосомозы;
- анкилостомоз;
- трихинеллез;
- стронгилоидоз;
- лямблиоз;
- филяриатозы;
- описторхоз;
- токсокароз;
- фасциолез;
- парагонимоз.
Симптоматика
Клинические признаки этого состояния будут зависеть от того заболевания, которое их вызвало. Глистные и иные паразитарные поражения, кроме повышения содержания эозинофилов в крови, характеризуются:
- лимфаденопатией – увеличением и болезненностью лимфатических узлов;
- гепатоспленомегалией – увеличением печени и селезенки;
- симптомами общей интоксикации организма в виде тошноты, слабости, снижения аппетита, головных болей и головокружения, повышения температуры тела;
- болями в мышцах и суставах;
- при миграции личинок – синдромом Леффлера, который включает в себя одышку, боль в груди и кашель с астматическим компонентом;
- увеличением частоты сердечных сокращений;
- снижением артериального давления;
- отеками на веках и на лице;
- сыпью на кожных покровах.
Аллергические заболевания, при которых развивается эозинофилия, проявляются:
- отеком слизистой носа при аллергическом рините;
- покраснением конъюнктивы и болью в глазах при аллергическом конъюнктивите;
- спазмом бронхов, одышкой и свистящим дыханием при астмоподобной аллергии;
- иногда – истинными приступами астмы;
- болью в ушах и ухудшением слуха из-за плохого дренажа евстахиевой трубы, вследствие отека тканей;
- различными кожными высыпаниями, такими как крапивница, экзема или контактный дерматит (чаще всего симметрично на локтевых сгибах, на животе и в паху);
- головными болями.
Какие анализы позволят четко установить диагноз и отличить аллергию от глистных поражений
Диагностика аллергических заболеваний
Наиболее простой метод диагностики аллергии – проведение кожных проб. Их также называют скарификационными пробами или пробами с накалыванием. В этом случае небольшое количество каждого из предполагаемых аллергенов вводят в толщу кожи на внутренней поверхности предплечья или на спине. Область введения предварительно размечают специальным гипоаллергенным фломастером или ручкой.
Если у пациента есть аллергия на какое-либо из введенных веществ, то обычно в течение получаса на этом месте развивается воспалительная реакция. Выраженность аллергического ответа может варьировать от небольшого покраснения кожи до появления крапивницы.
Исследование уровня иммуноглобулина Е в сыворотке крови пациента – еще один метод для выявления аллергии. Обычно применяют колориметрический тест, радиометрический иммунологический анализ или радиоаллергосорбент-тест (RAST).
Диагностика гельминтозов
Методы диагностики гельминтозов чрезвычайно разнообразны и подразделяются на прямые и косвенные.К прямым методам диагностики гельминтоза относятся те, которые основаны на непосредственном обнаружении самих гельминтов и их фрагментов, а также их личинок или яиц. Эти методы в свою очередь делятся на макро- и микрогельминтоскопические.
При макрогельмитоскопии ищут тела гельминтов либо их фрагменты в фекалиях. Сначала фекалии разжижают в чашке Петри, а затем рассматривают на темном фоне невооруженным глазом.
Если при этом обнаруживаются подозрительные частицы, то их исследуют при помощи мощной лупы в капле глицерина. Микрогельминтоскопия позволяет обнаруживать личинки и яйца гельминтов.
Этот метод исследования проводится при помощи лабораторного микроскопа.
Косвенные методы диагностики гельминтозов основаны на выявлении вторичных изменений, то есть изменений, произошедших в организме пациента при воздействии на него гельминтов. Наиболее современными на сегодняшний день считаются иммунологические методики. Из них применяют накожные и внутрикожные пробы, реакцию непрямой гемагглютинации, кольцепреципитации и т. д.
Лечение от паразитов
Лечение паразитов в кишечнике находится в компетенции врача-паразитолога. Современная медицина имеет в своем распоряжении более 10 препаратов, обладающих антигельминтной активностью. Назначать их самостоятельно не следует, так как все они имеют специфическую активность по отношению к разным видам паразитов.
Определить самостоятельно, какой вид червей обитает в кишечнике больного невозможно. Не сможет этого сделать врач, основываясь только на жалобах пациента. Поэтому для уточнения диагноза потребуется провести лабораторные исследования. Только на основании полученных данных удастся составить действительно эффективную схему лечения.
В зависимости от вида паразитов, пациенту могут быть назначены препараты с одним из следующих действующих веществ:
- Мебендазол (Вермокс, Вормин и пр.).
- Левамизол (Декарис).
- Пиперазина адипинат.
- Бефения гидроксинафтоат.
- Албендазол (Немозол, Вормил).
- Празиквантел.
- Пирантел памоат (Пирантел, Немоцид, Гельминтокс).
Следует понимать, что препараты от глистов имеют определенные противопоказания и могут давать самые разнообразные побочные эффекты. Поэтому дозировку и продолжительность курса лечения должен определять только доктор. Это во многом зависит от возраста больного, от его веса, от наличия сопутствующих заболеваний.
Так как некоторые лекарственные средства не способны губительным образом воздействовать на яйца паразитов, может потребоваться проведение повторного курса антигельминтной терапии.
Во время лечения больному следует придерживаться диетической схемы питания. В некоторых случаях рекомендуется постановка очистительной клизмы, чтобы быстрее вывести паразитов из организма.
В восстановительный период, который наступает после устранения гельминтов из организма, пациентам корректируют микрофлору кишечника, возможен прием препаратов, направленных на укрепление иммунитета. Для этих целей используются энтеросорбенты, иммуностимуляторы, ферментные и бактериальные препараты, растительные адаптогены.
Что касается протозойных паразитов, обитающих в организме человека, то для их выведения требуется прием специальных антипротозойных препаратов. Это может быть Тинидазол, Метронидазол, Орнидазол, Ниморазол, Фуразолидон и пр. Терапия также подбирается в индивидуальном порядке и напрямую зависит от вида паразита. В ряде случаев требуется госпитализация больных.
Эффективность терапии при грамотно составленной схеме лечения паразитов в кишечнике достигает 95-100%. Тем не менее, повторное реинфицирование не исключено.
Мифы и реальность
Миф 1: Считается, что все животные являются опасными переносчиками гельминтоза. Причем владельцы домашних любимцев убеждены, что это касается абсолютно всех — кроме собственного питомца. «Другие, безусловно, грязные и больные, но мой — совершенно здоров и не нуждается ни в каком лечении».
Реальность: Носителем опасных для человека паразитов может стать любое домашнее животное (собаки, кошки, грызуны).
Миф 2: Дегельминтизацию питомцев нужно проводить только перед вакцинацией.
Реальность: Дегельминтизация должна проводиться один раз в квартал (1 раз в 3 месяца), то есть не реже четырех раз в год. Только в этом случае вы можете быть уверены в том, что питомец здоров и не является переносчиком паразитов. Конкретный препарат для вашего питомца посоветует ветеринар.
Внимание: противоглистные препараты, подходящие для животных, категорически не могут быть применимы для лечения людей!
Миф 3: Кошки и собаки являются хищниками и нуждаются в сыром мясе и рыбе. Этим, как считают хозяева, они не только отдают дань природе, но и обеспечивают своему любимцу хорошее настроение.
Реальность: Современные корма для домашних животных полностью обеспечивают потребности питомца во всех питательных веществах. А через сырое мясо и рыбу происходит гарантированное заражение опасными паразитами.
В заключение
Выявление повышенного количества эозинофилов в клиническом анализе крови может быть свидетельством не только аллергии или глистного поражения. Эозинофилия может развиваться и при множестве других заболеваний. Ведь клиническая практика и лабораторные исследования доказывают, что увеличение этого показателя не является специфичным ни для одной патологии.
- Его выявление должно только насторожить врача, заставить его назначить пациенту дополнительные, более тщательные и узкоспециализированные обследования.
- Поэтому прежде чем начинать лечение от гельминтоза, аллергического или любого другого заболевания, необходимо в обязательном порядке точно определиться с причиной увеличения количества эозинофилов.
- Узнайте больше:
Внутриклеточные паразиты: виды, диагностика и лечение
Источник: https://parazit-off.ru/jeozinofilija/
Эозинофилия: причины, симптомы, лечение
Эозинофилия в крови – это явление повышенного содержания в крови клеток эозинофилов. Такое состояние может быть признаком того или иного заболевания или же является транзиторным (преходящим) состоянием в следствии тех или иных процессов.
В международной классификации болезней (МКБ) эозинофилия имеет код D 72.1.
Для соответствия термину увеличенного количества эозинофилов, их показатели в периферической крови должно составлять не менее 450–500 штук на микролитр или составлять более 5% от количества всех лейкоцитов.
Эозинофилия
Повышение уровня этих клеток чаще всего наблюдается при различных аллергических и паразитарных заболеваниях, которые могут возникнуть как у взрослых, так и у грудничка.
Идиопатические эозинофилии являются самостоятельными заболеваниями, которые сопровождаются повышением показателя данных клеток, без какого-либо фонового расстройства. Чаще всего такое явление генетически обусловленное (наследственное).
А также может быть напрямую связано с онкологическими процессами крови.
Структура и функции
Эозинофилы относятся к лейкоцитам, а точнее, к подвиду гранулоцитов. Название «гранулоциты» получили три вида лейкоцитов из-за наличия в их структуре специфической зернистости. Данные гранулы сорбируют краситель и удерживают его в себе. В зависимости от этого, выделяют следующие виды гранулоцитов:
- нейтрофилы (бледно-фиолетовая окраска);
- базофилы (темно-фиолетовый цвет);
- эозинофилы (розово-оранжевый оттенок);
Название этого вида гранулоцитов, обусловлено способностью поглощать и удерживать в себе некий краситель, используемый в лабораторной диагностике, именующийся эозином. Клеточная структура обладает способностью к передвижению. И может проходить сквозь сосудистую стенку. Таким образом, достигается необходимая их концентрация в очаге воспаления.
Основная функция нейтрофилов заключается в обеспечении противопаразитарной защиты организма. Но также, эти клетки принимают активное участие в аллергических реакциях.
Основным механизмом реализации функции эозинофила, является миграция к воспалительному очагу и высвобождение содержимого своих гранул.
Биологически активные вещества, содержащиеся там, приводят к инициации множества защитных механизмов органов и тканей нашего организма.
Этиология и патогенез
Эозинофилия наблюдается при множестве заболеваний аутоиммунного, паразитарного и аллергического характера. Показатели количества эозинофилов в крови всегда будет повышенным. Наряду с этим наблюдается лейкоцитоз – повышение общего количества лейкоцитов. Следующие патологии могут стать причиной эозинофилии:
- аллергическая патология (бронхиальная астма, поллиноз, атопический дерматит, аллергический ринит).
- Наличие паразитов (аскариды, трихинеллы, филярии, шистосомы, малярийный плазмодий, лямблии, описторхиус).
- Неаллергические заболевания кожи (пузырчатка, буллезный эпидермолиз, герпетиформный дерматит).
- Патология желудочно-кишечного тракта (цирроз печени, неспецифическая язвенная болезнь, аллергическая гастроэнтеропатия, эозинофильный гастроэнтерит).
- Онкологические заболевания (карциноматоз, опухоль Вильмса, рак любой локализации).
- Ревматическая патология (эозинофильный фасциит, ревматоидный артрит, узелковый периартериит).
- Патология крови (пернициозная анемия, лейкозы, лимфогранулематоз).
- Легочная патология (легочная эозинофилия, саркоидоз, аллергический бронхолегочный аспергилез).
- Иные состояния, приводящие к эозинофилии (удаление селезенки, пороки сердца, облучение, гипоксия, скарлатина, семейный эозинофильный лейкоцитоз).
- Реакция на приме некоторых лекарств (Аспирин, Эуфиллин, Димедрол, Папаверин и другие).
- Состояния иммунного дефицита.
Эозинофилы, как и все форменные элементы крови, вырабатываются в костном мозге. Их повышенная продукция может стать реакцией на наличие в организме чужеродного белка.
В большинстве случаев, описываемое состояние является вторичным. Данные изменения играют важную роль в системе адекватного иммунного ответа на различные угрозы.
Существует градация уровня повышения эозинофилов, которая опирается на измеряемые величины:
- легкая степень — увеличение количества на 10% от нормального показателя;
- умеренная или средняя сопровождается повышением уровня эозинофилов до 15%;
- тяжелая степень начинается после пересечения порога в 15%.
Относительная эозинофилия возникает в случае отсутствия какого-либо провоцирующего фактора, как это происходит при абсолютной форме.
Однако повышения уровня клеток наблюдается за счет снижения соотношения между плазмой и форменными элементами крови. Таким образом, в результате сгущения крови, увеличивается концентрация ее клеток.
В ином случае это может быть результатом повышенной продукции костным мозгом.
Клиника
Симптомы, связанные с эозинофилией, обусловлены клиникой заболевания, ставшего причиной увеличения гранулоцитов.
Необходимо отметить, что иногда описываемое проявление является подтверждающим лабораторным показателем лейкоцитарных сдвигов, например, при аллергии.
Отсутствие какого-либо клинического синдрома, кроме симптома эозинофилии, может стать единственным свидетельством наличия паразита. Рассмотрим типичные симптомы аллергии, при которых наблюдается эозинофилия:
- отек слизистой носа, гортани, трахеи и бронхов;
- чихание, кашель без выделения мокроты;
- затруднение дыхания, за счет отека гортани;
- появляется характерная сыпь, которая бывает при аллергии;
- кожный зуд имеет тенденции к усилению.
Эти и многие другие симптомы составляют клиническую картину аллергии. Данный синдром возникает из-за контакта пациента с аллергенами. Существует великое множество видов реакций гиперчувствительности. Одним из подвидов является аллергия на животных, в частности, на домашних кошек и собак.
Другая группа патологий, которые сопровождаются эозинофилией, это аутоиммунные заболевания. Синдром таких нарушений, обусловлен постоянной активностью иммунной и кроветворной систем. Что, со временем, может привести к их истощению. Данный процесс приведет к развитию следующих клинических проявлений:
- общая слабость, как признак анемии;
- снижение веса;
- потеря аппетита;
- повышение температуры;
- реактивное поражение суставов по типу артрита;
- увеличение селезенки (спленомегалия);
- увеличение печени (гепатомегалия);
- миалгия (боль в мышцах);
Подобные симптомы встречаются при поражении организма паразитами, а также в следствии гельминтоза (глисты). Часто такое наблюдают у детей, исключая разве что новорожденных.
Однако, нередки случаи глистной инвазии с эозинофилией и среди взрослых. Это делает данный показатель общего анализа крови весьма ценным ресурсом в диагностике подобных поражений.
Не стоит преуменьшать значение повышенного содержания эозинофилов в крови.
Аутоиммунная эозинофилия
Аутоиммунная природа повышения уровня клеток является тяжелой формой патологии. Для ее определения необходимо поочередно исключить все возможные причины эозинофилии. Кроме изменений в анализе крови и увеличения селезенки и печени, наблюдают нарушение в работе сердца с тенденцией к его недостаточности. А также выявляют очаги поражения в головном мозгу и частые лихорадочные состояния.
Очаги воспаления и накопления иммунных форменных элементов могут локализоваться в мышцах. В таких случаях это может сопровождаться появлением боли в пораженных мышечных группах и возникновение лихорадки. Воспалительное аутоиммунное поражение фасций и кожи происходит по тем же причинам. Все перечислены симптомы хорошо поддаются гормональному лечению.
Поражение легких
Легочная эозинофилия – это синдром поражения легких с инфильтрацией в тканях большого количества эозинофилов, а также повышения показателя для этих клеток в крови.
Данная патология относится к аллергическим. Потому пусковым фактором легочной эозинофилии является сенсибилизация к тому или иному аллергену, с последующим развитием реакции гиперчувствительности.
Встречаются следующие формы этого синдрома:
Более выраженной легочной эозинофилией является системная ее форма. Тяжесть состояния пациента варьируется в широком диапазоне и зависит от ряда индивидуальных особенностей. В основу лечения положены методы десенсибилизации, а также избегание контакта с аллергенами. Широко используют антигистаминные препараты, в тяжелых случаях применяют системные кортикостероиды.
Медикаментозная эозинофилия
Другое название патологии – лекарственная эозинофилия. Поскольку множество лекарств, это сложные субстанции, часто биологического происхождения, они могут нести в себе чужеродную антигенную информацию. Или же приводить к поражению тех или иных клеток и тканей с последующей аутоиммунной реакцией. Прием следующих групп препаратов может сопровождаться эозинофилией:
- антибиотики;
- гормональные средства;
- иммунизированные сыворотки;
- бета-блокаторы;
- сульфаниламиды;
- препараты печени и другие.
Лекарственная реакция гиперчувствительности с выраженной эозинофилией должна ставить вопрос о целесообразности применения того или иного препарата.
Лечение такого нарушения будет заключаться в отмене приема провоцирующего средства или его замене на менее агрессивный аналог. В ряде случаев используют антигистаминные препараты.
После назначения нового лекарства необходим многократный контроль уровня эозинофилов для предупреждения нового эпизода патологии.
Диагностика
Диагноз эозинофилии устанавливают на основании подсчета форменных элементов крови.
В расчет может приниматься абсолютная величина, а также относительный показатель процентного соотношения различных видов лейкоцитов. Нужно помнить, что данный показатель — это всего лишь симптом.
Поэтому диагноз должен определять истинные причины заболевания. Для выявления патологии можно воспользоваться следующими методиками:
- осмотр кожи и слизистой на предмет выявления сыпи, при необходимости берут мазки;
- общий анализ крови с лейкоцитарной формулой (ключевой метод обнаружения анемии и эозинофилии);
- общий анализ мочи;
- биохимический анализ крови;
- проводят пробы с различными аллергенами, для выявления чувствительности;
- анализ кала на яйца гельминтов;
- рентгенография легких и бронхоскопия;
- другие методы непроникающего поиска для исключения рака.
Причины, по которым возникает эозинофилия, могут быть разными, как и возможность их вылечить. По сути, многие заболевания с хронической формой часто приводят к иммунологическому сдвигу. Следовательно, можно наблюдать выраженную эозинофилия. Но без устранения причины, все попытки обуздать данный показатель и привести его к норме, будут обречены на провал.
Лечебные мероприятия
Лечение эозинофилии как симптома, лишено всякого смысла. Исключение могут составлять лишь отдельные формы лейкозов, которые сопровождаются выраженной полицитемией.
Необходимо быстро устранять причины острых и хронических недугов, а не их последствия. Лечение той или патологии, имеющей аллергический характер, а также активная дегельминтизация – вот наилучшая тактика.
Препараты медикаментозного воздействия, которые могут быть использованы:
- антигистаминные средства (Тавегил, Супрастин, Лоратадин, Димедрол и другие);
- противопаразитарные и антигельминтные препараты;
- лекарства, снижающие чрезмерную активность иммунной системы;
- глюкокортикостероиды;
- различные общеукрепляющие средства;
- препараты для лечения сопутствующей патологии.
Схемы лечения и дозировки должны соответствовать тяжести клинического течения, наличию отягощающих факторов и сопутствующей патологии.
Некоторые паразитарные поражения сопровождаются тяжело клинической картиной, и потому должны лечиться в стационарных условиях.
С большой настороженностью необходимо относиться к применению малознакомых лекарств или биологически активных добавок. Целесообразность приема таких средств должен определять ваш врач.
Профилактика
Снижение случаев эозинофилии – это снижение уровня аллергических заболеваний, гельминтозов и других паразитарных поражений. Актуальность подобных мероприятий особенно возрастает, когда речь идет о детях и детских коллективах.
Ведь именно дети подвержены наибольшему риску развития глистной и другой паразитарной инвазии (внедрения). Связанно это с активным общением посредством тактильного осязания и особенности «тянуть все в рот» в раннем возрасте.
Дети старших возрастных групп проявляют неустанный интерес к животным, по большей части бродячим, неблагонадежных в санитарном плане.
Анализ крови на эозинофилыЭозинофилия при бронхиальной астме — уровень и показатели эозинофилов в крови при астме
Профилактика аллергий должна заключаться в обнаружении провоцирующего аллергена. Последующая тактика сводится к максимальному ограничению контакта с ним.
Когда дело касается пищевой аллергии, то ограничение того или иного продукта не вызывает много проблем.
Что касается поллинозов (аллергия на пыльцу), то в данном случае приходиться прибегать к употреблению антигистаминных препаратов в период цветения карантинных растений.
Источник: https://kakiebolezni.ru/serdtse-sosudyi-krov/eozinofiliya/
Эозинофилия
Эозинофилия — это увеличение числа эозинофилов в периферической крови более 450/мкл. Причин повышения количества эозинофилов множество, но чаще имеют место аллергическая реакция или паразитарные инфекции. Диагностика заключается в избирательном обследовании, направленном на клинически подозреваемую причину. Лечение сориентировано на устранение основного заболевания.
Эозинофилия имеет особенности иммунного ответа: агент, такой как Trichinella spiralis, способствует развитию первичной реакции с относительно небольшим уровнем эозинофилов, повторное появление агента приводит к приросту уровня эозинофилов или вторичному эозинофильному ответу.
Факторы, которые снижают число эозинофилов, включают бета-блокаторы, глюкокортикоиды, стресс и иногда бактериальные или вирусные инфекции. Некоторые структуры, высвобождаемые тучными клетками, индуцируют IgE-опосредованную продукцию эозинофилов, например эозинофильный хемотаксический фактор анафилаксии, лейкотриен В4, комплементный комплекс (С5-С6-С7) и гистамин (выше обычной концентрации).
Эозинофилия может быть первичной (идиопатической) или вторичной при многочисленных заболеваниях.
В США наиболее частыми причинами эозинофилии являются аллергические и атопические болезни, среди которых чаще других встречаются респираторные и кожные заболевания.
Почти все паразитарные инвазии тканей могут вызывать эозинофилию, но поражение простейшими и неинвазивными многоклеточными, как правило, не сопровождаются повышением уровня эозинофилов.
Неопластические болезни, лимфома Ходжкина могут вызывать существенную эозинофилию, что нехарактерно для неходжкинекой лимфомы, хронического миелолейкоза и острого лимфобластного лейкоза. Среди солидных опухолей рак яичников является наиболее частой причиной эозинофилии.
Гиперэозинофильный синдром с поражением легких включает в себя спектр клинических проявлений, характеризующихся периферической эозинофилией и эозинофильными легочными инфильтратами, но этиология обычно неизвестна.
Больные с эозинофильной реакцией на лекарственные препараты могут не иметь какой-либо клинической симптоматики или иметь проявления различных синдромов, включая интерстициальный нефрит, сывороточную болезнь, холестатическую желтуху, гиперчувствительные васкулиты и иммунобластную лимфаденопатию.
Сообщалось о нескольких сотнях больных с синдромом эозинофильной миалгии после приема L-триптофана с целью седации или психотропной терапии. Этот синдром, вероятно, обусловлен не самим L-триптофаном, а контаминацией. Симптомы (выраженные мышечные боли, тендосиновит, отек мышц, кожная сыпь) продолжались от недели до месяцев, имелись летальные случаи.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Источник: https://ilive.com.ua/health/eozinofiliya_108210i15942.html
Эозинопения :: Симптомы, причины, лечение
- Описание
- Дополнительные факты
- Нормальные значения
- Причины
- Лечение
снижение уровня эозинофилов в крови, уменьшение количества эозинофилов в крови, эозинофилы ниже нормы.
Эозинопения.
Явление, когда эозинофилы в крови понижены. Оно сигнализирует о понижении защитных сил организма и уменьшении его сопротивляемости неблагоприятным факторам.
Для чего нужны эзинофилы, и что такое ?. Эозинофильные гранулоциты являются подвидом гранулоцитарных лейкоцитов крови. Свое название они получили из-за того, что окрашиваются красителем эозином в отличие от базофилов (окрашивается основными красителями) и нейтрофилов (оба красителя). Также эозинофилы отличаются двудольным ядром, тогда как у базофилов оно не сегментировано, а у нейтрофилов имеет 4-5 долей.
Основная задача эозинофилов – проникать в очаг воспаления и активировать в нем клеточные рецепторы, ответственные за противопаразитарный иммунитет.
Другими словами, эозинофилы крови провоцируют клетки вокруг паразита саморазрушаться, тем самым, окружая паразита в капсулу из своих мембран.
Такая капсула становится маяком для других, более агрессивных клеток и веществ иммунной системы, и указывает им, где находится паразит.
Нормальное содержание эозинофилов в крови взрослого человека составляет от 1 до 5% от общего количества лейкоцитов. При этом показатели данных клеток не являются постоянными и изменяются в течение суток. Так, днем их количество в крови минимально, а ночью, во время сна, максимально. Определение количества эозинофилов в крови проводится при помощи общего (клинического) анализа крови. У взрослого человека и у детей старше 13 лет количество эозинофилов в крови составляет от 0,5 до 5% от количества всех лейкоцитов или 0,02-0,3 х 109/л. Эозинофилы в крови у детей до 13 лет составляют от 0,5 до 7%.
Также в некоторых случаях проводят определение эозинофилов в мокроте.
Низкий уровень эозинофилов означает, что в костном мозге произошло угнетение их выработки, что характерно для тяжелых состояний, свидетельствующих об истощении защитных сил организма. Эозинофилы в крови понижены в следующих ситуациях: • при острых инфекционных заболеваниях бактериального генеза (брюшной тиф, дифтерия, пневмония); • при перитоните, сепсисе, остром аппендиците; • при тяжелых травмах и сильных ожогах; после оперативных вмешательств; • вследствие токсического шока; при сильном физическом перенапряжении и утомлении; • эмоциональных стрессах;
• систематическом недостатке сна.
• недавно перенесенное оперативное вмешательство; • прием лекарственных препаратов; • недавние роды, после которых организм не успел восстановиться.
Если прошло менее двух недель после вышеперечисленных событий, то эозинофилы, скорее всего, будут пониженные.
Когда эозинофилы в крови ниже нормы — это не диагноз, а состояние, чаще всего свидетельствующее о каком-либо заболевании. Механизм развития на сегодняшний день до конца неясен, причин возникновения очень много. Эозинопения может быть признаком заболеваний различной природы и разной степени тяжести. Потому специфического лечения при нарушении уровня эозинофилов не существует, а все действия направляются на борьбу с заболеванием, которое его спровоцировало, а также на принятие общих мер по укреплению иммунитета.
Когда понижение эозинофилов вызвано физиологическими факторами (стресс, физическое перенапряжение ), то показатели через некоторое время возвращаются в норму самостоятельно, и принятия каких-либо мер не требуется.
42a96bb5c8a2acfb07fc866444b97bf1Модератор контента: Васин А.С.
Источник: https://kiberis.ru/?p=32469
Эозинофилия
Эозинофилия определяется по результатам проведения лабораторного обследования крови и наблюдается на фоне различных заболеваний.
Причины эозинофилии следующие:
- атопические заболевания (поллиноз, атопический дерматит, аллергический ринит, сывороточная болезнь, бронхиальная астма);
- кожные заболевания неатопического вида (пузырчатка, буллезный эпидермолиз, герпетиформный дерматит);
- заболевания паразитарного характера (аскаридоз, описторхоз, лямблиоз, парагонимоз, токсокароз, синдром Вайнгартена, малярия, парагонимоз);
- злокачественные новообразования (опухоль Вильямса, карциноматоз);
- нарушения желудочно-кишечного тракта (цирроз печени, аллергическая гастроэнтеропатия, неспецифическая язвенная болезнь);
- гематологические заболевания (острый лейкоз, пернициозная анемия, лимфогрануломатоз, синдром Сезари);
- ревматические заболевания (синдром Черджа-Стросса, ревматоидный артрит, гранулематоз Вегенера, узелковый периартериит);
- болезни легких (саркоидоз, синдром Леффлера, эозинофильная пневмония);
- смешанная группа (гипоксия, идиопатическая эозинофилия, спленэктомия, облучение, хорея, скарлатина, дефицит магния);
- прием лекарственных средств (аспирин, пенициллин, фенотиазины, витамин В, димедрол, эстрогены и андрогены, имипрамин);
- иммунодефицит (Т-лимфопатия, недостаток иммуноглобулинов).
Существуют три степени эозинофилии:
- Небольшая (до 10% от общего числа эозинофилов).
- Умеренная (10−20%).
- Высокая эозинофилия (выше 20%).
По причинам возникновения и локализациям проявления выделяют следующие формы эозинофилии:
- аллергической природы;
- эозинофилия аутоиммунного генеза;
- эозинофилия при ограниченных воспалительных процессах в тканях и различных структурах;
- эозинофильный фасциит;
- эозинофильный гастроэнтерит;
- эозинофильный цистит;
- эозинофилия при онкологических заболеваниях;
- эозинофилия паразитарного характера;
- эозинофилия легких;
- эозинофилия при бронхиальной астме.
Заболевание аллергической природы возникает в результате высвобождения высокой концентрации гистамина и хемотоксического эозинофильного фактора тучными клетками. Происходит усиленная миграция эозинофильных клеток в эпицентр аллергической реакции.
Эозинофилия аутоиммунного генеза диагностируется путем исключения других возможных аллергических нарушений.
Клиническим критерием в данном случае является возникновение гипатоспленомегалии, застойной сердечной недостаточности, появление органических шумов в сердце.
У пациентов с диагнозом эозинофилия аутоиммунного генеза наблюдаются очаговые симптомы нарушения функции головного мозга, снижение веса, возникает лихорадочный синдром.
Эозинофилия, которая возникает при ограниченных воспалительных процессах в тканях или в тех или иных структурах, протекает с определенными особенностями.
К примеру, эозинофильный миозит является объемным новообразованием, который имеет четкую локализацию в одной из групп мышц.
В качестве симптомов такой эозинофилии выступает мышечная боль, которая приводит к лихорадочному синдрому и расстройству работоспособности.
Эозинофильный фасциит по клиническим проявлениям схож со склеродермией. Наблюдаются поражения кожных покровов и лица. Эозинофилия такого вида характеризуется прогрессирующим течением и поддается гормональному лечению.
Эозинофильный гастроэнтерит на сегодняшний день полностью не изучен. Заболевание трудно определить, так как при нем не наблюдаются специфические клинические проявления, которые отличают его от других недугов. Выявить такую форму эозинофилии можно путем обнаружения кристаллов Шарко-Лейдена в испражнениях больного.
Эозинофильный цистит можно установить при долгом отсутствии эффекта терапии. Его этиопатогенетический фактор невозможно определить.
Возникновение эозинофилии при онкологических новообразованиях связано с опухолевым поражением органов пищеварения и лимфатической системы. Стоит отметить, что эозинофильные клетки определяются как в крови, так и опухолевом субстрате.
Эозинофилию паразитарного генеза можно установить по высокой концентрации эозинофилов в крови. В некоторых случаях локализация паразитарной инвазии определяется даже визуально. Это возможно тогда, когда в месте поражения наблюдается локальное воспаление.
Эозинофилия легких совмещает в себе несколько патологий, которые отличаются клиническим течением, зато имеют общую локализацию. Поэтому определить такую форму эозинофилии достаточно сложно.
Заболевание при бронхиальной астме возникает при длительном течении данной болезни. Зачастую недуг проявляется у женщин и сопровождается увеличением числа очаговых и инфильтративных изменений, которые носят прогрессирующий характер.
В научной литературе можно ознакомиться с фото эозинофилии различных форм.
Симптомы эозинофилии зависят от причин возникновения заболевания. Реактивные и аутоиммунные нарушения приводят к повышению эозинофилов, проявлению анемии, снижению веса, воспалительным поражениям вен и артерий, болезненным ощущениям в суставах, застойной сердечной недостаточности.
Если причиной заболевания стали глистные и другие паразитные инвазии, возникают болезненные ощущения в лимфатических узлах, увеличивается селезенка, печень.
Присутствуют и симптомы общей интоксикации, к которым относятся головные боли, слабость, тошнота, снижение аппетита, повышение температуры тела.
У пациентов также наблюдаются боли в мышцах, суставах и груди, одышка, учащение пульса, кашель с астматическим компонентом, отеки на веках и лице, кожные сыпи.
Если причина болезни состоит в аллергических и кожных недугах, возникает уртикарная сыпь, зуд, сухость кожи. Могут даже образоваться язвы на кожных покровах и происходить отслоение эпидермиса.
К числу симптомов желудочно-кишечных эозинофилий относится замедление процесса очищения организма от вредных веществ (шлаков), нарушение микрофлоры кишечника. Пациента может беспокоить тошнота и рвота, которая возникает после приема пищи. Кроме того, появляется боль в околопупочной области, судороги, диарея, наблюдаются признаки желтухи.
Эозинофилия может возникать и в результате развития заболеваний крови. При этом наблюдаются частые болезни инфекционного характера, поражаются лимфоузлы, проявляется цианоз кожных покровов. Иногда возникает лихорадка, слабость, боли в суставах и костях, зуд, который ощущается на большей части кожных покровов. Диагностируется увеличение печени и селезенки, появляется кашель.
В интернете можно найти много видео, на которых проявления эозинофилии представлены наглядно. В научной литературе публикуются картинки, на которых видны внешние признаки эозинофилии.
Таким образом, при диагнозе эозинофилия симптомы могут быть различными. Они определяются заболеваниями, которые стали причиной развития эозинофилии.
Развитие эозинофилии у детей можно определить путем проведения общего анализа крови. Стоит отметить, что у недоношенных младенцев зачастую наблюдается повышенное содержание эозинофилов. Когда масса ребенка достигает требуемого физиологического значения, данный показатель приходит в норму.
Основные причины, по которым возникает эозинофилия у детей, следующие:
- аллергические болезни (атопический дерматит, бронхиальная астма);
- паразитарные инвазии (аскариды и острицы);
- токсикароз;
- анкилостомоз;
- эозинофильный гатроэнтерит;
- наследственность.
Чтобы определить эозинофилию, проводится дифференциальная диагностика. Сначала назначается общий анализ крови, по которому можно установить, превышает ли количество эозинофилов требуемую норму. Иногда определить заболевание помогают признаки анемии. Чтобы установить причину эозинофилии, необходимо провести биохимический анализ крови.
Также нужно сдать мочу на анализ, кал для выявления яиц глистов. Для подтверждения эозинофилии, которая вызвана аллергическим ринитом, следует сдать мазок. Он берется из носовой полости. Пациентам может быть назначена рентгенография легких, если для этого существуют показания. При ревматоидном артрите берется пункция пораженного сустава для определения эозинофильной инфильтрации.
В некоторых случаях существует необходимость в проведении бронхоскопии.
При диагнозе эозинофилия причины возникновения заболевания влияют на способы лечения. Таким образом, терапия направлена на устранение основного недуга, который привел к повышению уровня эозинофилов в крови.
Назначение лекарственных препаратов, которые войдут в курс лечения, зависит от разновидности заболевания, стадии его течения, тяжести. Важно учитывать и наличие сопутствующих болезней и состояний. В некоторых случаях врач запрещает прием лекарственных средств, которые были назначены ранее. При диагнозе эозинофилия лечение необходимо проводить своевременно, чтобы избежать осложнений.
Источник: https://liqmed.ru/disease/eozinofiliya/
Эозинофилия
Эозинофилия – состояние, при котором повышен уровень эозинофилов в крови. Не является самостоятельной патологией и возникает в качестве симптома другого заболевания. Женщины и мужчины сталкиваются с данным явлением с одинаковой частотой.
Причины
Эозинофилы участвуют в защите организма от возбудителей паразитарных и инфекционных болезней, в процессе формирования аллергической и иммунной реакций.
Образовываются беспрерывно в костном мозге в течение 3–4 суток, после чего перемещаются в кровь и циркулируют несколько часов. Норма содержания данных клеток – от 0,5 до 5% от общего количества лейкоцитов.
У женщин в зависимости от менструального цикла эти показатели могут меняться.
Под воздействием провоцирующих факторов эозинофилы образуются в избыточном количестве. Чаще всего причинами бывают паразитарные инвазии. Высокая интенсивность симптомов наблюдается при шистосомозе, филяриозе, парагонимозе, малярии, эхинококкозе, аскаридозе и трихинеллезе. Лямблиоз может не вызывать подобного состояния.
Иногда причинами эозинофилии выступают злокачественные опухоли желудка, щитовидной железы, кишечника, матки и бронхов.
Вызывают патологию аллергии, возникающие в результате приема некоторых лекарств, например, сульфаниламидов, Аспирина, Фенибута, Димедрола, Эстрогена, Химотрипсина, Андронега, Имипрамина.
Такому состоянию способствуют отек Квинке, аллергический ринит, бронхиальная астма, крапивница, поллиноз, эозинофильный цистит, сенная лихорадка.
Поражения кожного покрова (экзема, псориаз, герпетиформный дерматит), цирроз печени, порок сердца, нарушение работы эндокринной и иммунной систем, атопические, инфекционные, диффузные болезни также могут вызвать патологическое состояние.
К причинам эозинофилии относятся заболевания крови: лейкоз, пернициозная анемия, полицитемия. У некоторых здоровых людей наблюдается аналогичное состояние, которое не является патологией и обусловлено генетическим фактором.
Симптомы
Повышенное содержание эозинофилов в крови не сопровождается специфическими признаками. Чаще всего возникают симптомы основного заболевания, которое послужило причиной эозинофилии.
Аутоиммунные болезни проявляются болями в суставах, как при ревматоидном артрите или ревматизме. Наблюдаются потеря веса, анемия, кожные раздражения, воспаления стенок сосудов.
Паразитарные инвазии или инфекции характеризуются увеличением печени и селезенки, болезненностью лимфатических узлов, отечностью и зудом кожных покровов.
Возникают интоксикация, тошнота, озноб, головные боли, общая слабость, снижение или полная утрата аппетита.
При поражении кожи или аллергии проявляется выраженный зуд, который локализуется на определенных участках или распространяется на большую часть тела.
Возникают специфические волдыри, сыпь, сухость, отслоение эпидермиса, язвы. Заболевания пищеварительной системы, вызвавшие эозинофилию, сопровождаются рвотой, диареей, тошнотой, судорогами.
Иногда наблюдаются признаки гепатита: желтушность кожных покровов, боль и выпуклость в области печени.
У больного легочной эозинофилией появляется сухой приступообразный кашель. Зачастую этот симптом возникает ночью, поэтому больной не может нормально спать, из-за чего его активность и работоспособность в течение дня снижены.
Патология может привести к осложнениям в виде поражения кожного покрова, нарушения функционирования желудочно-кишечного тракта, нервной и сердечно-сосудистой систем.
Классификация
По характеру выраженности выделяют три формы эозинофилии.
- Легкая степень: число эозинофилов в крови повышается от 5 до 10% от общего количества лейкоцитов.
- Умеренная: показатели увеличиваются от 10 до 20%.
- Высокая: количество данных клеток в крови составляет более 20%.
В зависимости от локализации определяют легочную эозинофилию, при которой происходит инфильтрация тканей. Причиной развития данного типа поражения является заражение вухериями.
Эозинофилия у детей
Относительный уровень эозинофилов у детей до 5 лет может составлять 0,5–7%, от 5 лет – 1–5%.
Патология часто диагностируется у недоношенных новорожденных. В большинстве случаев имеет физиологическое происхождение. Как правило, по мере набора массы тела уровень эозинофилов в крови малыша нормализуется.
Возникновению такого симптома у детей способствуют паразитарные инвазии, аллергии, врожденные заболевания, токсокароз, анкилостомоз, инфекции, в частности стафилококковая.
Вероятность патологии увеличивается в случае ослабления защитных функций организма при иммунодефиците.
Предшествует данному состоянию у детей врожденный порок сердца, хорея, спленэктомия, дефицит магния, казеозный туберкулез, скарлатина или перитонеальный диализ.
При выявлении патологии необходимо обследоваться у врача, чтобы определить основную причину состояния и своевременно восстановить здоровье ребенка.
Эозинофилия при беременности
Зачастую повышение уровня эозинофилов в крови во время вынашивания обусловлено глистной инвазией. После бактериологического исследования определяют следы аскариды, острицы, власоглавов, карликового цепня.
Признаки патологии указывают на поражение гельминтами. Отмечаются тошнота, рвота, слабость, снижение артериального давления, обмороки. Боли локализуются в верней области живота. Иногда появляется анемия. В моче выявляют белок, возникают цистит и пиелонефрит. Данное состояние может привести к осложнениям, таким как прерывание беременности, привычный выкидыш, преждевременные роды.
Диагностика
Эозинофилия диагностируется по результатам общего анализа крови, с помощью которого точно устанавливают процентное соотношение эозинофилов к числу лейкоцитов.
Далее проводится лабораторная и инструментальная диагностика с целью выявления основного заболевания, вызвавшего вторичную патологию. Обследование включает анализ мочи, биохимическое исследование крови, кала, мазка из слизистой носа.
Рекомендуется проведение рентгенографии легких и бронхоскопии.
Лечение
Учитывая, что эозинофилия – не основное заболевание, а симптом, то терапия должна быть направлена на устранение ее причины. После проведения полного обследования больному назначают комплексное лечение болезни. Помещение в стационар требуется в случае острого течения и невыясненной этиологии.
Выбор лекарственных препаратов зависит от вида основного заболевания и степени его развития. Также учитываются степень протекания, возраст и общее состояние больного.
Как правило, рекомендуется применение кортикостероидов для снижения уровня эозинофилов в крови. В случае аллергического происхождения патологии может потребоваться отказ от приема некоторых лекарств или продуктов.
Если больной заразился от домашнего питомца, нужно дополнительно проконсультироваться с ветеринаром относительно лечения животного.
При неясной этиологии эозинофилии, когда затронуты важные внутренние органы, велик риск смертельного исхода. Без должного лечения около 75% больных с невыясненной причиной умирают в течение 3 лет.
Источник: https://dolgojit.net/eozinofiliia.php