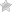Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Операции на позвоночнике проводятся в крайних случаях из-за угрозы повреждения спинного мозга и возможных опасных последствий – параличей. Но не всегда удается достигнуть эффекта от консервативного лечения при остеохондрозе, наличии грыжи, тем более возникают ситуации, когда операция жизненно необходима.
К таким случаям относят травмы, включая переломы позвоночника, запущенные стадии остеохондроза, наличие межпозвоночной грыжи. Важна не только операция, но и реабилитационный период, так как человек вновь учится ходить, сидеть, выполнять движения конечностями.
Реабилитация после операции на позвоночнике с металлоконструкций имеет некоторые отличия от эндопротезирования или удаления межпозвоночной грыжи, так как в организме остается чужеродный материал.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Показания к операции
Выделяют ряд показаний и противопоказаний по выполнению операции на позвоночнике. Есть перечень заболеваний, позволяющих применять хирургические методики.
Чаще всего операция эндопротезирования или транспедикулярная фиксация необходима при остеохондрозе с наличием невыносимых болей и угрозой возникновения параличей.
К примеру, транспедикулярная фиксация не рекомендована при остеохондрозе шейного отдела, так как посторонние конструкции не подвергаются фиксации и возрастает риск передавливания сосудов и нервов, идущих к головному мозгу.
При патологии поясничного отдела вследствие травмы или при межпозвоночной грыже методика эндопротезирования не всегда актуальна, легче назначить операцию по транспедикулярной фиксации. Фиксация необходима, если получена травма, так как другими способами не восстановить целостность структуры, кроме этого, проводятся процедуры по удалению отломков.
Выделяют группу противопоказаний:
- беременность;
- состояние ожирения или нарушение обмена веществ (сахарный диабет);
- пожилой возраст;
- наличие серьезных заболеваний сердечно-сосудистой системы;
- инфекционные патологии;
- остеопороз тяжелой формы.
Лечение при остеохондрозе, межпозвоночной грыже или после травмы не считается оконченным сразу после выполнения операции (эндопротезирования или транспедикулярной фиксации). Необходим длительный реабилитационный период, при котором человек учится заново жить. Важно в это время соблюдать рекомендации врача-реабилитолога:
Запрещено сидеть в период реабилитации, особенно если операция проведена в области поясничного отдела. Сидеть можно, если выполнена методика эндопротезирования шейного отдела и только после разрешения врача. Также сидеть не рекомендовано при езде в общественном транспорте, так как вредно воздействует эффект вибрации.
Ограничивается физическая нагрузка, ношение тяжестей. Даже в период, когда человек выписан из больницы и самостоятельно себя обслуживает, нельзя поднимать вес больше 2 кг на одну руку.
Совершать резкие движения, наклоняться, выгибаться.
Игнорировать ношение корсетов и ряда других рекомендаций, которые прописывает тренер по реабилитации.
Спорт противопоказан иногда на всю жизнь, в зависимости от обширности эндопротезирования, травмы или при угрозе появления межпозвоночной грыжи. Особенно важно отказаться от езды на лошадях, на велосипеде или мотоцикле, а также от занятий борьбой.
При повреждении диска или позвонка шейного отдела, поясницы нужно периодически проходить курс массажа, остеопатии, выполнять лечебную гимнастику даже после окончания основного этапа реабилитации.
Этапы реабилитации
У каждого варианта оперативного вмешательства имеются определенные сроки, когда выполняются реабилитационные мероприятия.
При малоинвазивном вмешательстве иногда уже после 3-х месяцев человек себя ощущает полноценным.
Но рассмотрим классические критерии реабилитации, когда назначается процедура эндопротезирования или фиксация после травмы, при межпозвоночной грыже диска, остеохондрозе или удаления осколков.
Общий срок восстановления составляет от 3 месяцев до года, но, даже когда истечет указанный период, нужно соблюдать рекомендации врача и проходить курс профилактики.
Всего выделяют 3 этапа реабилитации.
Второй период – поздний, длится в среднем два месяца. Пациенту назначается тренер, который показывает, как двигаться и себя обслуживать. Показаны массаж, физиотерапия, занятия ЛФК.
Третий период индивидуален и зависит от возраста человека, степени остеохондроза, наличия межпозвоночной грыжи или обширности травмы. Вначале тренер занимается с человеком, а в дальнейшем все мероприятия можно выполнять на дому. До одного года исключается физическая нагрузка, чтобы не допустить осложнений.
Цели реабилитации – это избавление от боли, восстановление работоспособности и самостоятельного обслуживания, профилактика рецидивов при остеохондрозе шейного, поясничного отдела и предотвращение появления межпозвоночной грыжи.
Методы реабилитации
Реабилитационные методы включают прием медикаментов. Причем, назначаются средства не только для снятия симптомов, но и для укрепления костей. Необходим применение хондропротекторов, витаминов, кальция.
Обязательным этапом восстановления служат физиопроцедуры, так как хирургическое вмешательство оставляет за собой воспаление, отечность.
Используют такие процедуры: электрофорез, ультразвук, грязелечение, лазеротерапию.
После выписки из больницы не стоит забывать о таких методах, как рефлексотерапия, санаторно-курортное лечение.
Лечебная физкультура
Реабилитация шейного отдела позвоночника при остеохондрозе или после травмы, удаления грыжи диска проводится с осторожностью. Упражнения для шейного отдела направлены на восстановления подвижности и исключение травмирования нервов и сосудов.
Физическая нагрузка при выполнении упражнений для шейного отдела должна быть минимальной. Вначале реабилитолог своими руками проводит вращения головы и наклоны в стороны, но через время пациенту нужно самостоятельно выполнять упражнения. Назначаются наклоны вперед-назад, в стороны и вращательные движения. Упражнения совмещают с массажем и процедурами физиотерапии.
После травмы или при остеохондрозе, из-за грыжи поясницы ограничивается физическая нагрузка при сидении. Упражнения проводятся стоя или лежа, начиная с подъемов ног, поворотов туловища. Наклоны выполняются, когда организм восстановился после операции или травмы.
При выполнении гимнастики физическая нагрузка не должна вызывать сильную боль, после каждого упражнения необходим отдых. Важно следить за дыханием, состоянием пульса. Заниматься нужно несколько раз в неделю.
После удаления части позвонка или диска физическая нагрузка ограничивается пожизненно, чтобы не пришлось выполнять повторную операцию. Если после реабилитации возникает усиление боли или появляется крепитация, то нужно обратиться к врачу, который назначит рентген, особенно это необходимо, если установлен протез или фиксация позвонков.
2016-10-24
Среди первичных опухолей центральной нервной системы первое место отводится менингиомам (95%). Они происходят из паутинной (арахноидальной) оболочки головного и спинного мозга, составляя треть всех онкологических образований в нейрохирургической практике. Поэтому крайне важно понимать, из-за чего может развиться опухоль, как она проявляется и чем лечится.
Причины
Как и любые другие опухоли, менингиома развивается при сочетании нескольких факторов, однако прямые причины ее возникновения пока не выявлены. Распространенность болезни среди женщин в 1,5–2 раза выше, чем у мужчин, что можно объяснить влиянием гормональных веществ (эстрогенов). Спинальные опухоли чаще встречаются в возрасте 40–60 лет – по-видимому, вследствие возрастания груза клеточных мутаций – но и у детей регистрируют случаи менингиом. Предрасположенность к патологии формируется следующими факторами:
- Ионизирующее излучение.
- Употребление с пищей нитритов.
- Вредные привычки (алкоголь, курение).
- Наследственные болезни (нейрофиброматоз).
В результате негативного внешнего воздействия и на фоне генетических изменений клетки мозговой оболочки утрачивают способность к апоптозу (запрограммированной гибели), они начинают бесконтрольно делиться и наращивать собственную массу.
Так образуется опухоль, которую иногда называют менингиома позвоночника, однако этот термин неверен с медицинской точки зрения, ведь ее единственным субстратом становится спинномозговая оболочка – арахноидальная, тесно связанная с твердой.
Менингиома развивается в генетически предрасположенном организме под влиянием внешних неблагоприятных факторов.
Классификация
Менингиомы относятся к экстрамедуллярным интрадуральным опухолям. Это означает, что они растут снаружи вещества спинного мозга, но под его твердой оболочкой. Чаще всего подобные образования локализуются в шейном и грудном отделах позвоночника. А по степени злокачественности различают следующие группы менингиом:
- 1 – типичные (менинготелиоматозные, переходные, фибробластические, псаммоматозные и др.).
- 2 – атипичные (хордоидная, светлоклеточная).
- 3 – анапластические или злокачественные (рабдоидная, папиллярная).
Такая классификация основана на гистологическом строении и клеточной структуре опухоли. Высокая степень злокачественности сопряжена с риском отдаленного метастазирования и рецидива. Кроме того, для диагностики важно знать размеры патологического образования.
Встречаются менингиомы от нескольких миллиметров до 10 и более сантиметров. Опухоль обладает экспансивным ростом – т. е. раздвигает окружающие ткани – но бывает и мультицентрический тип развития, когда выявляют сразу несколько патологических очагов (множественные).
Симптомы
Менингиомы могут длительное время протекать бессимптомно, пока опухоль не достигнет размеров, достаточных для сжатия мозга или его корешков. Клиническая картина во многом определяется локализацией патологического узла, она состоит из общих и специфических (очаговых) признаков. Первые определяются в основном повышением давления цереброспинальной жидкости в субарахноидальном пространстве (механическая блокада, синдром ликворного толчка, постпункционное вклинение). А очаговые симптомы выявляют в участках тела, получающих иннервацию от спинномозговых сегментов, расположенных ниже объемного образования.
Течение менингиом, как и других экстрамедуллярных опухолей, определяется следующими стадиями:
- Корешковая – продолжается от 2–3 месяцев до нескольких лет. На первое место выступают опоясывающие или сдавливающие боли в месте иннервации пораженного корешка.
- Поражение половины спинномозгового поперечника (броун-секаровская) – протекает быстро, иногда и вовсе незаметно. На стороне менингиомы определяются центральный парез, снижение одних видов чувствительности (вибрационной, тактильной, проприоцептивной), а на противоположной стороне отмечается гиперестезия других ощущений (болевых, температурных).
- Параплегическая – самая длительная (от 2 до 10 лет и более). Характеризуется поражением всего поперечника спинного мозга. При шейной локализации отмечается тетрапарез, а опухоль в грудном отделе проявляется нижним парапарезом. Нарушается функция тазовых органов (расстройства мочеиспускания, дефекации, импотенция).
Последствия нелеченых менингиом определяются не только локализацией и размерами опухоли, но и степенью злокачественности. И если типичные образования имеют медленный рост, то анапластические развиваются быстро, разрушая окружающие ткани и метастазируя в отдаленные органы (кости, легкие, печень). Тогда уже на фоне общего истощения организма появляются другие симптомы.
Клиническая картина менингиом складывается из общемозговых и очаговых симптомов, определяясь локализацией, размерами и гистологической классификацией опухоли.
Дополнительная диагностика
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кроме общеклинического и неврологического обследования, диагностика менингиом обязательно включает дополнительные методы. Инструментальная визуализация позволяет точно оценить морфологические параметры опухоли, а тканевое исследование устанавливает степень злокачественности. Таким образом, пациентам показаны следующие процедуры:
- Магнитно-резонансная томография.
- Компьютерная томография.
- Биопсия с гистологическим анализом.
Окончательное заключение о характере патологического процесса в мозговой оболочке делает невролог или нейрохирург на основании полученных результатов.
К сожалению, менингиомы очень редко выявляются на доклинической стадии – при обследовании по поводу другой патологии.
При случайных находках (небольшие бессимптомные опухоли без прогрессирующего роста) показано динамическое наблюдение с томографией 1 раз в полгода.
Лечение
Чтобы избежать неблагоприятных явлений, менингиому следует лечить сразу же после проведения диагностических мероприятий. Тактика определяется различными факторами: размерами опухоли и ее злокачественностью, вовлечением в процесс окружающих тканей и клинической картиной.
Операция
Оптимальным и единственно верным методом лечения считают хирургическое удаление опухоли. При этом выполняют радикальную резекцию – не только самого узла, но и прилежащей твердой мозговой оболочки, а также кости.
Одновременно проводят пластику мягкими тканями или искусственными трансплантатами.
Современные операции проводят с использованием микроинструментария, что позволяет избежать многих нежелательных последствий (кровотечение, травматизация тканей, инфекционные осложнения) и ускорить восстановление после хирургической коррекции.
Радикальная операция – лучший метод лечения менингиом, дающий низкий риск рецидива (не более 15% за 15 лет).
Стереотаксическая хирургия
Альтернативой классической операционной технике считают стереотаксические методики с применением дистанционного облучения опухоли – кибернож или гамманож.
В первом случае используют направленные лучи рентгеновского, а во втором – ионизирующего излучения. Благодаря компьютерной обработке они точно фокусируются в центре опухоли, минимизируя воздействие на окружающие ткани.
Как правило, стереотаксические методы применяют в случаях, когда традиционная резекция невозможна по техническим причинам.
Лучевая терапия
При менингиомах с высокой степенью злокачественности после операции применяют радиолечение. Такой метод показан и в ситуациях, когда полное удаление опухоли в силу вовлеченности важных функциональных структур сделать не удалось. Доза и курс облучения в каждом случае индивидуальны.
Выявление менингиомы на раннем этапе – важная задача диагностики. А вовремя проведенное хирургическое лечение позволит избежать неврологических последствий и избавит пациентов от стойкого болевого синдрома.
Источник: https://pozvonochnik.sustav-med.ru/lechenie/meningioma-pozvonochnika-vosstanovlenie-posle-operatsii/
Менингиома головного мозга: хирургическое вмешательство и реабилитация
Каждый четвертый случай развития первичных новообразований головного мозга возникает из-за роста клеток менингиомы. Эта опухоль, вопреки убеждениям многих людей, задающихся вопросом о том, что такое менингиома, не является производным твердой мозговой оболочки. Как правило, она относится к онкологическим заболеваниям с доброкачественным ростом, однако иногда даже менингиома может прорастать в соседние ткани и рецидивировать после проведения оперативного вмешательства.
Особенности развития менингиомы
Общими характерными проявлениями этой онкологической патологии являются:
- доброкачественный рост (т.е. капсульное развитие без прорастания в окружающие ткани);
- небольшой размер;
- медленное прогрессирование;
- возможность наличия как одиночной, так и множественных форм опухоли;
- повышенный риск развития рецидивов;
- возможность появления атипичных клеток в биоптате (превращение доброкачественной опухоли в злокачественную).
ВАЖНО! Несмотря на привычную характеристику данного онкологического заболевания, рост самой опухоли может отличаться молниеносной скоростью, а прорастание в соседние ткани может затрагивать даже костные структуры.
Злокачественные менингиомы могут метастазировать не только в черепную коробку. Некоторые из них спускаются к шейным лимфатическим узлам, после чего распространяются в различные части организма.
Одиночные менингиомы зачастую не проявляются какой-либо симптоматикой, поэтому применение неотложного оперативного вмешательства в такой ситуации не показано. Из-за медленного прогрессирования и отсутствия специфической клинической картины развитие опухоли может протекать на протяжении многих лет. Таким пациентам назначается неинвазивное лечение.
Хирургическое лечение
Способ проведения оперативного вмешательства подбирается индивидуально для каждого пациента. К примеру, для удаления менингиомы позвоночника вовсе будет использоваться вертебральный доступ, а менингиома намета мозжечка может удаляться с помощью прободения черепной коробки в нижней области затылочной кости.
Каждый метод выполнения оперативного вмешательства проводится под контролем микроскопа или же эндоскопа.
Целью оперативного лечения является:
- устранения факторов, которые угрожают жизни человека;
- корректировка осложнений, связанных со сдавлением гипофиза, располагающегося в области турецкого седла;
- снижение интенсивности зрительных нарушений;
- удаление опухолевого новообразования, не вызывающего яркую симптоматику, для предотвращения ухудшения состояния пациента.
Особенности оперативного лечения
Сразу стоит отметить, что в проведении оперативного вмешательства при менингиоме нуждаются абсолютно не все пациенты.
Больные, у которых наблюдается медленный рост опухолевого новообразования, его небольшие размеры и отсутствие какой-либо клинической симптоматики могут не подвергать себя риску проведения хирургического вмешательства.
Достаточно лишь отслеживать прогрессирование опухоли в динамике. Для этого необходимо регулярно проходить магнитно-резонансную томографию и непрерывно наблюдаться в нейрохирурга.
В ситуации, когда наблюдается значительное прогрессирование менингиомы турецкого седла необходимо проведения оперативного вмешательства.
Этот метод лечение поможет нейрохирургу полностью иссечь опухоль головного мозга или же ее часть (при нетипичном расположении новообразования).
Однако при удалении части менингиомы существует риск ее рецидивирования, которое наблюдается у каждого 10-го пациента.
На сегодняшний день радиохирургический метод лечения отличается максимальной эффективностью и безопасностью для жизни и здоровья пациента.
Эта методика заключается в направлении мощного ионизирующего излучения на конкретную область организма. Однако назначение этой методики также имеет некоторые противопоказания.
Поэтому для проведения диагностики и назначения плана индивидуального лечения необходимо обращаться в специализированные лечебные заведения.
Состояние после удаления менингиомы
Согласно со статистикой, последствия хирургического вмешательства на больших полушариях головного мозга возникают спустя 1-2 суток после ее завершения. Последствия после операции:
- менингиома турецкого седла рецидивирующая;
- кальцинирование не удаленных участков опухоли;
- возникновения частичной амнезии с проградиентным течением;
- возникновение эпилептических приступов;
- расторможение влечений из-за поражения определенных участков головного мозга;
- расстройства восприятия и трансформации информации, полученной извне;
- развитие назальной ликвореи;
- менингит;
- кровоизлияние из сосуда, лежащего вблизи удаленной опухоли;
- церебральный ишемический инсульт вследствие поражения атеросклеротической бляшки;
- возникновение интеркуррентных патологий;
- несахарный диабет;
- гипопитуитаизм и т.д.
ВАЖНО! Характер всех послеоперационных осложнений зависит от типа поражения менингиальной опухолью.
- При доброкачественной менингиоме органические повреждения тканей головного мозга практически не возникают;
- Атипичная менингиома головного мозга характеризуется редким возникновением нарушений менингиальных процессов в виде эпилептических состояний;
- Злокачественное течение менингиомы отличается нарушением эмоциональной сферы пациента и возникновением полной или частичной амнезии.
Реабилитация
Жизнь после операции для больного должна начинаться с длительного восстановительного периода. Его продолжительность, как правило, составляет от 3-х до 6-ти месяцев.
Успешное проведение хирургического лечения не является доказательством полного излечения пациента.
Поэтому даже в реабилитационном периоде необходимо постоянно быть начеку для предотвращения возможного рецидива опухолевого заболевания.
Цель реабилитации
Основной целью родных и медицинских сотрудников является упор на максимальное восстановление утраченных способностей пациента и его возвращение к бытовой и трудовой деятельности. Улучшение качества жизни заключается не только в полном возрождении поврежденных процессов деятельности человека, но и в его адаптации к возникшим ограничениям для существенной нормализации жизни.
Раннее начало реабилитации — основной фактор, который влияет на предотвращение инвалидизации пациента с менингиомой головного мозга. Восстановление происходит при помощи целой бригады специалистов: хирурга, химиотерапевта, радиолога, психолога, Врача ЛФК и младшего медицинского персонала.
ВАЖНО! Только использование мультидисциплинарного подхода к лечению поможет обеспечить эффективную реабилитацию пациента.
Основными целями реабилитации являются:
- Восстановление утраченных жизненных функций;
- Обучение определенным навыкам: ходьба, прием пищи, уход за собой и т.д.;
- Адаптация к возникшим последствиям хирургического вмешательства и новому образу жизни.
Физиотерапия
Многие пациенты после перенесенного оперативного лечения нуждаются в симптоматическом лечении. К примеру, при возникновении парезов необходимо использовать миостимуляцию, при развитии болезненных ощущений и отечности в конечностях — магнитотерапию. В качестве дополнительного метода лечения может использоваться фитотерапия.
Массаж
Наиболее распространенными осложнениями перенесенного оперативного вмешательства является нарушение проводимости в периферической нервной системе. Основные симптомы таких поражений — парезы нижних конечностей. Массажные процедуры могут поспособствовать:
- улучшению трофики в области поврежденной скелетной мускулатуры (из-за нарушения ее иннервации);
- стимуляции оттока крови и лимфы;
- повышению мышечно-суставного чувства;
- улучшению поверхностной и глубокой чувствительности;
- повышению нейромышечной проводимости.
Лечебная физическая культура
Ни для кого не секрет, что жизнь — движение. Поэтому назначение ЛФК для пациентов с менингиомой турецкого седла является неотъемлемой частью всей терапии. Проведение физической гимнастики целесообразно как в предоперационном, так и в послеоперационных периодах.
- Перед проведением операции у пациентов, находящихся в удовлетворительном состоянии, ЛФК применяется для повышения мышечной мускулатуры, адаптации сердечно-сосудистой и дыхательной систем к предстоящей нагрузке.
- После завершения оперативного вмешательства лечебная гимнастика используется для восстановления утраченных способностей, улучшения кровообращения и трофики поврежденных участков. Также она необходима для создания утерянных условно-рефлекторных синапсов и борьбы с нарушением пространственного восприятия пациента.
В раннем послеоперационном периоде выполнять ЛФК необходимо в пассивном режиме. По возможности должна использоваться дыхательная гимнастика для профилактики возможных осложнений, к которым относится пневмония. При удовлетворительном самочувствии пациента можно корректировать режим его двигательной активности и расширять дневной распорядок вплоть до проведения ЛФК в активно-пассивном режиме.
ВАЖНО! После стабилизации состояния пациента и его переводы из отделения реанимации можно принимать меры по вертикализации пациента и акцентировать внимание медицинского персонала на восстановлении утраченных двигательных и когнитивных функций.
Со временем пациента можно усаживать и выполнять физические упражнения в таком положении.
При отсутствии противопоказаний в дальнейшем можно расширять двигательный режим пациента: приступать к восстановлению ходьбы. Для большей эффективности ЛФК можно использовать дополнительное оборудование: мячи и утяжелители. Все упражнения должны выполняться пока пациент не почувствует небольшую усталость однако они не должны сопровождаться болевым синдромом.
Выводы
Для того чтобы пациент стремительнее прогрессировал необходимо разбить все промежутки реабилитации на небольшие временные отрезки, за период прохождения которых должны выполняться определенные задачи. Такая методика поспособствует дополнительной мотивации пациента, перенесшего операцию, он самостоятельно сможет увидеть успех во всех своих начинаниях.
Стоит отметить, что больные, находящиеся на начальном этапе восстановительного периода, склонны к развитию депрессивных состояний. Поэтому им крайне необходима забота близких людей. Как правило, реабилитация длиться около 3-х месяцев и после нее происходит нормализация функционирования жизненно важных органов и восстановление двигательной активности.
Прогноз после удаления менингиомы головного мозга благоприятный. Большинство пациентов со своевременно выявленным новообразованием восстанавливают большую часть функций, утерянных во время сдавлевания участка мозга менингиомой и после проведения оперативного вмешательства.
18+ Видео может содержать шокирующие материалы!
Источник: https://posle-operacii.ru/microhirurgia/meningioma-golovnogo-mozga
Менингиома на позвоночнике после операции
- Многие годы пытаетесь вылечить СУСТАВЫ?
- Читать далее »
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Если на локтевом суставе появилась мягкая шишка, как показано на фото, то многие люди полагают, что такое образование абсолютно безвредно для здоровья. Однако опухоль, располагающаяся на каком-либо суставе может быть опасна для организма.
Если лечение шишки на руке или спине не будет своевременным, тогда могут появиться различные осложнения. Такая опухоль способствует возникновению:
- гнойного артрита;
- флегмоны;
- лимфаденита;
- лимфангита.
Виды и симптомы бурсита
Это заболевание в народе имеет название «болезнь спортсменов» либо «рука пекаря». Образования в области позвоночника, на пальцах ног, ступнях, коленях и локтях зачастую «выбирают» своих обладателей согласно профессиональному признаку.
Дело в том, что опухоль возникает именно на том суставе, на который приходится наибольшая физическая нагрузка. Для бурсита характерны постоянные воспаления. Так, этот процесс возникает в синовиальных сумках суставов пальцев рук, ног и позвоночника.
Развитие заболевания незаметно. Поэтому многие люди не принимают ко вниманию его начальные симптомы. Люди, имеющие шишки на руке, стопе или спине начинают осознавать всю серьезность заболевания, когда их суставы утрачивают свою подвижную функцию.
Зачастую формы болезни классифицируют, основываясь на локализацию образования:
- хроническая;
- острая;
- рецидивирующая.
При этом характер и интенсивность болей может быть разной. Эти наросты часто меняют форму колен, пальцев, руки и кисти.
Заболевание может не поспособствовать ухудшению самочувствия либо наоборот, проявляться в качестве воспалительного процесса в суставах: общее недомогание, повышенная температура, отек.
Как правило, хронический бурсит не препятствует функционированию конечности, на которой сформировалась опухоль. В больном суставе возникают неприятные ощущения. Болезнь часто локализуется в области:
- стопы;
- позвоночника;
- колена;
- локтя;
- кисти.
Особенности хронической формы бурсита первым делом заключаются в болезненных проявлениях: продолжительное время пациента мучает слабая боль в плечевом или прочих суставах.
Образование при хроническом бурсите не всегда развивается настолько сильно, что оно становится крупным и визуально заметным. Но шишку можно прощупать, в результате чего чувствуется плотное образование.
Симптомы острого бурсита немного другие. Размеры опухоли стремительно возрастают. Боль становится режущей, кроме того, она более интенсивна, когда человек пребывает в движении.
Шишка на плечевом, коленном либо запястном суставе может стать причиной общей интоксикации организма. У человека внезапно увеличивается температура тела и ухудшается работа некоторых областей тела.
Рецидивирующий бурсит локтевого сустава может проявиться на кисти руки, позвоночнике, пальцах, локте и на других суставах, где имеются подходящие условия для его развития. Для этой формы болезни свойственно повторное поражение суставов, вследствие чего нарушается их работа и появляются воспалительные процессы.
Как правило, рецидивирующий бурсит протекает в острой форме.
Синовиальная жидкость
Шишка на локте и прочих суставах может быть специфической и неспецифической.
- Специфическая форма развивается в случае сильной физической нагрузки.
- Опухоль на спине зачастую появляется у людей, профессиональная деятельность которых заключается в переносе и поднятии тяжестей.
Но специфический бурсит может появиться на суставах даже вследствие незначительного повреждения. Иногда он формируется по причине инфекционной болезни.
Кроме того, шишки на позвоночнике часто появляются у людей, которые болеют туберкулезом. Кстати, трепонема и гонококк также могут спровоцировать появление заболевания.
Так, если у образования на кисти, позвоночнике, локте либо стопе имеется серозный состав, тогда оно является наиболее безопасным. Такая форма патологии легче других поддается терапии и почти не провоцирует появление существенных осложнений.
Со временем вещество в опухоли приобретает сывороточную консистенцию, что гораздо опаснее. При таком виде заболевания могут развиться осложнения, оказывающие негативное воздействие на работу позвоночника, рук и ног.
Геморрагический бурсит является наиболее опасным. При этом состав опухоли меняется и со временем там сосредотачивается кровь. А в случае не лечения заболевания бурсита формируется гнойный бурсит
Причины появления шишки
Если повреждение локтя серьезное, тогда возможно наличие перелома кости поэтому больному необходимо оказать срочную медицинскую помощь.
Возникновение бурсита на кисти, позвоночнике либо локтевом суставе связано с разными нарушениями тканей. При наличии повреждения позвоночника и локтя, в большинстве случаев может появиться шишка.
Но немаловажное значение имеет характер самого повреждения суставов. Если в процессе получения травмы был нарушен кожный покров вследствие чего в рану попала инфекция, тогда возникает неспецифический бурсит.
Первичным признаком для появления опухоли в области позвоночника становится артрит. Особенности протекания болезни часто связаны с природой этой болезни. Волчаночный, ревматоидный, псориатический артриты спины способствуют началу развития бурсита на позвоночнике.
В основном подагра характеризуется наличием в области пораженных сочленений опухолей. Бурсит на позвоночнике, локте и кисти является достаточно опасным явлением, так как он влечет за собой различные осложнения.
Инфекция может попасть на локтевой сустав из другой части тела. Так появляется бурсит локтя. Кроме того, причиной этого заболевания является бруцеллез, туберкулез, сифилис и гонорея. Именно такие болезни, а не опухоль способствуют развитию последующих осложнений.
Оперативное вмешательство
Зрительно, как показано на фото, на позвоночнике, локте, кисти и прочих частях тела на ранней стадии развития заболевание почти незаметно. Зачастую диагноз устанавливается при наличии явного уплотнения. Для точного определения болезни врач назначает бактериологические анализы и исследование на серологические реакции.
Если опухоль находится в запущенном виде, тогда делается пункция воспаленного вещества. Определить наличие бурсита на суставе можно с помощью магнитно-резонансной томографии и рентгенодиагностики. А если патология не была вылечена вовремя, тогда пациенту назначается проведение операции.
Чтобы избежать появления образования на теле, необходимо не забывать о профилактике. Поэтому если работа человека связана с риском получения травмы, тогда необходимо использовать защитные средства.
К тому же перед занятиями спортом необходимо делать разминку и разогревать мышцы, а в конце тренировки следует сделать растяжку. Соблюдение правильного режима работы и сна, умеренные физические нагрузки – это оптимальные профилактические меры, препятствующие появлению бурсита.
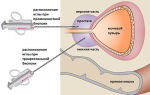
Невринома позвоночника
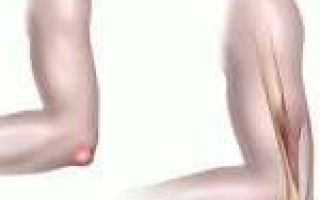
Невринома позвоночника представляет собой доброкачественную опухоль из миелиновой оболочки спинномозговых нервов – шванновских клеток, поэтому носит второе название – шваннома. Патологический процесс чаще развивается у пациентов среднего и старшего возраста, при этом преимущественно поражает женщин.
Опухоль составляет не менее 20% из всех первичных новообразований позвоночного столба, характеризуется медленным ростом и низкой способностью к озлокачествлению. Ранняя диагностика заболевания и своевременное лечение невриномы на позвоночнике обуславливает ее благоприятный прогноз с низкой вероятностью рецидивов и поражения спинного мозга.
Причины и локализация заболевания
Истинные причины возникновения шванном до сих пор не изучены. Многолетние исследования ученых многих стран привели к генетической теории развития заболевания.
Мутация генного материала под воздействием неблагоприятных факторов внешней и внутренней среды приводит к неконтролируемому делению шванновских клеток миелиновой оболочки спинномозговых нервов. Постепенное увеличение невриномы позвоночника приводит к сдавлению окружающих тканей, в том числе позвонков и спинного мозга.
Это вызывает нарушение трофики, кровообращения и передачи нервных импульсов, что неблагоприятно сказывается на функционировании позвоночного столба, ухудшает работу центральной и периферической неровной системы.
Наиболее часто поражается шейный и грудной отдел позвоночника, реже новообразование локализуется в области поясницы и крестца. Патологический процесс в миелиновых оболочках шейных спинномозговых нервов может протекать по типу «песочных часов».
Опухоль прорастает в мягкие ткани через спинномозговые отверстия позвонков и может легко визуализироваться под кожей.
В поясничном отделе новообразование долгое время остается незамеченным из-за большого массива мышц, что затрудняет диагностику на ранних этапах болезни.
Строение опухоли
Невринома позвоночника, как любая доброкачественная опухоль, имеет капсулу, что не дает ей прорастать в окружающие ткани и метастазировать в другие органы. Внешне она напоминает плотный узел неправильной округлой формы с бугристой поверхностью. В зависимости от строения, новообразование делится на следующие виды:
- эпителиоидная шваннома – характерно плотное расположение клеток с малым количество волокнистой ткани;
- ангиоматозная шваннома – включает большое количество кавернозных полостей, образованных патологически расширенными кровеносными сосудами;
- ксантоматозная шваннома – содержит множество пигментных (ксантохромных) клеток.
Опухоль может достигать больших размеров – до 3-5 кг. Объем новообразования и его строение влияют на методику терапии. Наиболее часто злокачественное течение невриномы на позвоночнике встречается в области средостения и конского хвоста спинного мозга, который находится в крестцовом отделе, что требует раннего проведения хирургического вмешательства.
Клиническая картина
Для заболевания характерен длительный бессимптомный период. От начала патологического деления шванновских клеток до первых проявлений опухоли может пройти несколько лет и даже десятилетие.
На начальных этапах болезни единственным признаком может быть дискомфорт или тупые периодические боли в области поражения позвоночника.
По мере роста доброкачественного новообразования и сдавления окружающих тканей возникают следующие симптомы:
- увеличение интенсивности болевого синдрома в спине, верхних и нижних конечностях;
- нарушение чувствительности и двигательной активности ниже места поражения (гипестезия, парезы, в тяжелых случаях анестезия и параличи);
- слабость мышц конечностей, атрофия мышечных волокон;
- чувство онемения в руках или ногах, парастезии (ощущение покалывания, жжения, «ползания мурашек»);
- нарушение функции тазовых органов (недержание мочи, кала);
- снижение работы половой сферы.
Крупные опухоли, достигшие размера более 5-7 см, прощупываются под кожей в виде плотноэластических безболезненных образований. Особенно заметны невриномы шейного отдела позвоночного столба, где крупное новообразование может локализоваться в надключичной ямке.
Диагностика заболевания
Медленное прогрессирование шванномы и скудность клинической картины приводят к поздней диагностике доброкачественной опухоли. Зачастую патологический процесс случайно обнаруживают при спондилографии позвоночного столба – исследования посредством рентгеновских лучей.
При этом визуализируется невринома в области пораженного отдела позвоночника и изменения структуры костной ткани, вызванные нарушением трофики и кровоснабжения.
Поэтому крайне важно при появлении болей в области спины сразу обратиться к врачу для выяснения причины неприятных ощущений.
К основным диагностическим методам выявления шванномы относятся:
- рентгенография позвоночника;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- ультразвуковое исследование (УЗИ);
- пункция опухоли, расположенной в мягких тканях спины.
Проведенное комплексное обследование позволяет выявить локализацию новообразования, его размеры, структуру, степень поражения окружающих позвонков и мягких тканей.
Лечебная тактика
При малом объеме шванномы на начальных этапах развития болезни применяют консервативные методы лечения.
Они включают назначение диуретиков (маннитол), глюкокортикоидов (дексаметазон, преднизалон), мышечных релаксантов (мидокалм), которые снижают отек нервной ткани, замедляют рост доброкачественной опухоли, оказывают обезболивающее действие. Также рекомендуют следить за водно-электролитным балансом и диурезом, снижая суточное потребление жидкости и соли.
Лечение невриномы позвоночника радикальным путем состоит в ее удалении различными методиками.
Радиоволновой метод (система Кибернож)
Применяется при размере опухоли до 30мм, в пожилом возрасте при сопутствующих заболеваниях, которые являются противопоказаниями к оперативному вмешательству, отказе пациента от хирургического лечения.
Методика заключается в облучении очага поражения ионизирующим излучением, уничтожающим атипичные клетки, без негативного влияния на здоровые ткани.
Терапия проводится под местной анестезией в амбулаторных условиях.
Операция по удалению новообразования вместе с капсулой
Проводится при небольших размерах опухолевого узла. В условиях операционной делают разрез над очагом поражения под общей анестезией. Новообразование осторожно вылущивают вместе с капсулой, не травмируя нервной ткани спинномозговых нервов. В последние годы используют малотравматичную методику с применением эндоскопической техники.
Операция по очередному удалению опухоли и капсулы
Проводится при большом размере новообразования, которое сопровождается сращением капсулы с окружающими тканями. При этом сначала рассекается капсула, вылущивается шваннома с последующим удалением оболочки.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Хирургическое вмешательство сопряжено с риском повреждения нервных тканей и наиболее безопасно на ранних этапах развития болезни. При локализации шванномы в области конского хвоста редко удается провести полное вылущивание опухоли, что часто приводит к рецедивированию патологического процесса.
Невринома позвоночника относится к доброкачественным опухолям с медленным прогрессированием и редким озлокачествлением.
Однако несвоевременная диагностика и терапия может привести к сдавлению спинного мозга, что чревато нарушением двигательной активности, вплоть до развития паралича.
При первых симптомах заболевания необходимо обратиться к врачу для обследования и назначения адекватного курса лечения.
Источник: http://medt-omsk.ru/simptomy/meningioma-na-pozvonochnike-posle-operatsii/
Реабилитация после удаления менингиомы
Менингиома – новообразование, которое формируется из мутированных клеток паутинной мозговой оболочки. В большинстве случаев данная патология носит доброкачественный характер. Заболевание может многие годы не давать о себе знать. Первичным симптомом менингиального поражения считается возникновение периодических головных болей, которые локализуются в лобных и височных долях головного мозга.
Постепенный рост опухоли может вызывать нарушение зрительной функции, эпилептические припадки и сдавливание мозговых тканей. Основным способом терапии доброкачественного новообразования паутинной оболочки считается хирургическая операция. Менингиома после удаления, как правило, не формирует рецидивов. Трудности возникают при локализации опухоли в труднодоступных местах мозга.
Состояние после удаления менингиомы
Согласно статистическим данным, постоперационные последствия вмешательства на ткани головного мозга возникают в первые сутки после хирургической операции . Осложнения бывают следующих видов:
- Частичная амнезия, которая носит прогрессирующий характер.
- Периодическое возникновение эпилептических припадков.
- Нарушение поведенческих реакций.
- Расстройство восприятия и обработки информации.
- Характер послеоперационных последствий зависит от вида менингиального поражения:
- Доброкачественная менингиома – органические повреждения тканей головного мозга практически не наблюдаются.
- Атипичная менингиома – в некоторых пациентов могут отмечаться незначительные расстройства менингиальных процессов в виде эпилептических припадков.
- Злокачественная менингиома – в большинства пациентов отмечаются нарушения эмоциональной сферы и амнезии.
- Важно знать: Операция по удалению менингиомы: прогноз, осложнения
Как жить после удаления менингиомы?
Прооперированным пациентам врачи рекомендуют периодически проходить профилактическое обследование. При отсутствии явных осложнений со стороны головного мозга, частота визитов к неврологу должна составлять не менее одного раза в год.
Первичное исследование пациента, как правило, включает следующие диагностические процедуры:
Магнитно-резонансная томография:
Данное обследование включает подробное рентгенологическое сканирование тканей головного мозга. Этот метод, по сути, считается ключевым диагностическим методом определения рецидива опухоли. На компьютерном снимке врач оценивает состояние мозговой ткани, степень васкуляризации и функциональное состояние мозговых синусов.
Компьютерная томография:
Считается дополнительным способом диагностики опухолей мозга. Методика определяет нарушение костных структур головного мозга, которые сопровождают развитие опухолей оболочек головного мозга.
Ангиография:
Ангиография рака – рентгенологическое исследование кровеносной системы мозга, которое проводится в случае предварительной диагностики новообразования. Целью данного обследования является уточнение характера кровоснабжения патологического очага.
Менингиома после удаления: лечение и реабилитация
Возникновение рецидива рака предвидит проведение следующих противораковых мероприятий:
Хирургическая операция:
Перед оперативным удалением новообразования хирург осуществляет трепанацию черепной коробки. После осуществляется удаление менингиомы, которая четко отделена от здоровых мозговых тканей. Опасность хирургической операции заключается в случае распространения опухоли на близлежащие кровеносные сосуды.
Лучевая терапия:
Эффект данной методики заключается в губительном воздействии высокочастотных радиологических лучей на клетки новообразования.
Традиционное дистанционное облучение опухолей головного мозга проводится в несколько сеансов, что обусловлено необходимостью облучения пораженной области только под одним углом.
Лучевая терапия показана при неоперабельных формах менингиом или в период предоперационной подготовки больного с целью стабилизации онкологического роста. Осложнения данного вида лечения связаны с токсическим действием ионизирующего излучения (выпадение волос и контактный дерматит).
Стереотаксическая терапия:
Это по сути инновационный способ лучевого воздействия на патологический очаг. Технологии гамма-нож и кибер-нож представляют собой роботизированную методику высокоточного и дозированного облучения опухоли. Радиохирургия применяется при неоперабельном новообразовании.
Во время операции пациенту не требуется наркоза. Больной располагается в горизонтальном положении, а аппарат, с помощью цифровых технологий, вычисляет необходимую дозу гамма-излучения и угол воздействия.
Преимуществом данной технологии является бескровность процедуры и минимальное поражение близлежащих здоровых тканей.
Результатом стереотаксической терапии считается стабилизация доброкачественного роста и наступление стойкой ремиссии. Риск развития повторной онкологии после радиохирургии практически исключен.
Чего ожидать?
Прогноз заболевания продиктован расположением опухоли, а также гистологической структурой новообразования. Так, доброкачественная опухоль мозга после радикального иссечения практически не образовывает рецидивов. Из этого следует, что доброкачественный рост опухоли предусматривает позитивный результат терапии.
Атипичные и злокачественные менингиомы имеют неблагоприятный прогноз, что связано с инфильтрационным распространением мутированных клеток и прорастанием патологии в кровеносную систему головного мозга. В таких случаях специалисты проводят паллиативное лечение в комбинации с лучевой терапией.
После удаления менингиомы пациент нуждается в тщательном и регулярном медицинском контроле. Ранняя диагностика рецидива дает возможность своевременно провести стереотаксическую операцию и тем самым добиться стойкой ремиссии.
Источник: https://orake.info/posle-udaleniya-meningiomy-lechenie-reabilitaciya-zhizn/
Послеоперационный период после удаления менингиомы позвоночника
Восстановление после удаления менингиомы позвоночника. Народ опешил! Суставы восстановятся за 3 дня! Как проводится операция на позвоночнике. Послеоперационный период. Каковы цели гимнастики, в чем ее польза? Действия пациента в первые дни.
Что включает в себя интенсивная реабилитация? Некоторые простые упражнения для восстановления позвоночника. Упражнения на боку и животе. Особенности реабилитации и лечебной физкультуры в поздний период. Какие физические упражнения могут принести максимальную пользу? Ламинэктомия позвоночника — операция по удалению части позвонка.
Многие годы пытаетесь вылечить СУСТАВЫ?. Восстановление после операции на позвоночнике может занять недели или месяцы, в зависимости от операции. У вас может быть временная потеря чувствительности или другие осложнения, включая кровотечение и поражение нервной ткани. Лучевая терапия.
Эта терапия используется после операции для уничтожения остатков тканей, удаление которых невозможно, или для лечения неоперабельных опухолей. Обычно этот метод лечения является терапией первого ряда для метастазирующих опухолей. Облучение также может применяться для облегчения боли или если операция несет в себе слишком большой риск.
Если менингиома является злокачественной, то после проведения операции обязательно проводят курс лучевой или химиотерапии. Это делается для того, чтобы не допустить распространения метастаз на соседние органы и ткани. ЛФК, массаж. При данном заболевании, массаж и гимнастика категорически противопоказаны.
Менингиома позвоночника – это опухоль, чаще доброкачественная, требующая хирургического удаления. Долгое время, заболевание протекает бессимптомно, никак себя не проявляя. Первые симптомы проявляются на последней стадии болезни.
Если результаты проведенных анализов подтвердят развитие менингиомы позвоночника, то врач сразу же приступает к терапии.
Чем раньше начнется лечение, тем больше шансов на успешное выздоровление и предотвращение рецидивов.
Лечение менингиомы Если новообразование небольшое и не доставляет никакого дискомфорта, то врачи могут не удалять его при условии, что больной будет находиться под строгим условием.
В таком случае пациент должен регулярно проходить диагностический осмотр и сдавать все необходимые анализы не менее двух раз в год. Но если со стороны опухоли возникнут даже незначительные проблемы, требуется прохождение терапевтического курса. Как правило, врач назначает оперативное вмешательство для удаления менингиомы, но сделать это полностью не всегда удается.
Поэтому составляется курс терапии, который заключается в проведении радиохирургии, лучевого лечения и химиотерапии. Лечение менингиомы Радиохирургия Данный метод заключается в воздействии луча фотонов на образовавшуюся опухоль в спинном мозге. Операция безболезненная, но для достижения максимального терапевтического эффекта ее нужно выполнить несколько раз от 2 до 5.
Радиохирургия Лучевая терапия Действие терапии с помощью лазерного луча заключается в полном уничтожении раковых клеток. Только так можно излечиться от злокачественных образований.
Как правило, длительность терапевтического курса намного больше, чем при радиохирургии, но и эффективность здесь на порядок выше.
Лечение лазерным лучом Химиотерапия Применяется исключительно при лечении тяжелых форм менингиомы позвоночника, когда опухоль имеет злокачественный характер.
Зачастую химиотерапия применяется в качестве дополнения к вышеупомянутым методам лечения арахноидэндотелиомы.
Химиотерапия На заметку! Менингиома в процессе развития может по-разному проявляться и на это не влияют такие факторы, как, например, локализация.
Ведь даже если опухоль будет полностью удалена, это еще не значит, что она не появится снова у одних пациентов рецидив случается практически сразу, а у других, наоборот, опухоль никогда не проявляется.
Меры профилактики Стоит отметить, что в общепринятом значении, как, например, при гриппе или ангине, профилактики менингиомы позвоночника, к сожалению, не существует. Единственное, на что может повлиять человек, чтобы снизить вероятность развития патологии — это вести здоровый образ жизни. Рассмотрим основные критерии, влияющие на состояние здоровья больного и его выздоровление.
Также рекомендуется укреплять иммунную систему, чтобы организм смог бороться с различными патогенными микроорганизмами. Речь идет о регулярных занятиях спортом, закаливании организма, применении витаминных добавок и т.
Нужно вести здоровый образ жизни Если вы хотите более подробно узнать, как лечить опухоль рак спинного мозга , а также рассмотреть симптомы, диагностику и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале. Разумеется, у больных, страдающих от доброкачественного образования, шансов выздороветь полностью после успешно проведенной хирургической операции намного больше.
Положительные прогнозы имеются даже в тех случаях, когда больному проводят резекцию злокачественного образования. Но если говорить о прогнозах на состояние пациента в будущем, то здесь немаловажную роль играет место развития опухоли.
К ним относятся остеосаркомы остеогенные саркомы , самый распространенный тип рака кости у детей и саркома Юинга, особенно агрессивная опухоль, поражающая молодых людей.
Множественная миелома — это раковое заболевание костного мозга — пористой внутренней части кости, которая продуцирует кровяные клетки — наиболее часто развивающееся у взрослых пациентов.
Доброкачественные опухоли, такие как остеоид-остеомы, остеобластомы и гемангиомы также могут развиваться в костях позвоночника, вызывая продолжительную боль, искривление позвоночника сколиоз и неврологические нарушения. Субдуральные опухоли Эти опухоли развиваются в твердой мозговой оболочке спинного мозга менингиомы , в нервных корешках, выходящих из спинного мозга шванномы и нейрофибромы или у основания спинного мозга эпендимомы.
Менингиомы чаще всего развиваются у женщин в возрасте от 40 лет и старше. Они практически всегда бывают доброкачественными, их несложно удалить, но иногда они могут рецидивировать.
Опухоли корешков нервов являются обычно доброкачественными, хотя нейрофибромы, при длительном росте и больших размерах опухоли, могут перерасти в злокачественные.
Эпендимомы, расположенные в конце спинного мозга, часто имеют большой размер, их лечение может быть осложнено сращением опухоли с корешками конского хвоста, расположенного в этой области.
Интрамедуллярные опухоли Эти опухоли берут начало внутри спинного мозга. Большинство из них является астроцитомами чаще всего они развиваются у детей и подростков или эпендимомами, самым распространенным типом опухолей спинного мозга у взрослых.
Часто интрамедуллярными опухолями являются сосудистые гемангиобластомы спинного мозга.
Интрамедуллярные опухоли могут быть либо доброкачественными, либо злокачественными и, в зависимости от их расположения, они могут вызывать онемение, потерю чувствительности или изменения в работе кишечника или мочевого пузыря.
В редких случаях опухоли из других частей тела могут метастазировать в спинной мозг. Когда следует обращаться к врачу Чаще боли в спине не связаны со спинальной опухолью.
Но поскольку ранняя постановка диагноза и лечение являются важными аспектами проблем, связанных со спиной, обращайтесь к врачу, если у вас возникла постоянная боль в спине, не имеющая отношение к вашей активности, усиливающаяся по ночам и не уменьшающаяся при приеме болеутоляющих средств.
Такие признаки и симптомы, как прогрессирующая мышечная слабость или онемение в ногах, изменения в работе кишечника или мочевого пузыря, требуют немедленного оказания медицинской помощи.
Обследование и постановка диагноза Спинальные опухоли иногда можно не диагностировать, поскольку они являются редким явлением и их симптомы напоминают симптомы более распространенных заболеваний. По этой причине особенно важно, чтобы врач собрал полный анамнез и провел физикальное и неврологическое обследование.
При подозрении на спинальную опухоль врач может назначить проведение одного или нескольких указанных ниже исследований, чтобы подтвердить диагноз и выявить расположение опухоли: Магнитно-резонансная томография МРТ.
Вместо радиационного излучения в МРТ используются мощные магнитные и радиоволны для получения изображения поперечного сечения позвоночника. МРТ четко отображает спинной мозг и нервы, обеспечивает лучшее изображение опухолей костей, чем компьютерная томография КТ. Вам могут ввести в вену кисти или предплечья контрастное вещество, которое помогает выявить некоторые опухоли.
Кроме этого, используют сканеры с высокой интенсивностью сигнала для выявления небольших опухолей, которые можно не заметить. Компьютерная томография КТ. Это исследование использует узкие рентгеновские лучи для получения подробного изображения поперечного сечения позвоночника.
Иногда при этом вводят контрастное вещество для более отчетливого выявления патологических изменений в позвоночном канале или спинном мозге. Хотя исследование не является инвазивным, оно подвергает пациента большему воздействию радиации, чем обычный рентген.
При проведении миелографии пациенту в позвоночный канал вводят контрастное вещество.
Затем контрастное вещество проходит через спинной мозг и спинальные нервы, оно выглядит белым на рентгеновских снимках и изображениях КТ.
Поскольку этот тест предполагает больше рисков, чем МРТ или традиционная КТ, миелография обычно не является первым выбором для постановки диагноза, но ее могут использовать для выявления сдавленных нервов.
Единственный способ определить, является ли опухоль доброкачественной или злокачественной — это исследовать небольшой образец ткани биопсия под микроскопом. Способ получения образца зависит от состояния здоровья пациента и расположения опухоли.
Врач может использовать тонкую иглу, чтобы взять немного ткани или образец может быть получен во время операции.
Лечение В идеале цель лечения спинальной опухоли — это полное ее удаление, но эта цель осложнена риском необратимого поражения окружающих нервов.
- Какие отделы входят в позвоночник человека
- Как лечить остеохондроз шейного отдела позвоночника видео
- Как вылечить ревматоидный артрит в начальной стадии
- Артроз ступни лечение в домашних условиях
- Опасна ли операция по удалению грыжи позвоночника
- Артроз голеностопного сустава симптомы и лечение народными
- Воспаление нервных окончаний в плечевом суставе
- Лечебные пластыри для суставов купить
- Боль в грудной мышце при остеохондрозе
- Артроз плечевого сустава 2 степени лечение народными средствами
Источник: http://dostoevskyhostel.ru/pozvonochnika/posleoperatsionniy-period-posle-udaleniya-meningiomi-pozvonochnika.html