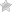Болезнь Верльгофа – историческое название заболевания крови, в настоящее время известного как идиопатическая тромбоцитопеническая пурпура.
Кожные проявления болезни Верльгофа
Симптомы патологии впервые были отмечены еще до новой эры, их подробно описывал в своих трудах Гиппократ. В 1735 году Пауль Готлиб Верльгоф объединил признаки заболевания в отдельную нозологическую единицу, назвав ее «болезнь пятнистых геморрагий». Ученый указал на преимущественную подверженность болезненным проявлениям женщин молодого возраста и описал случаи спонтанного выздоровления.
Идиопатическая тромбоцитопеническая пурпура – это заболевание, проявляющееся изолированным иммуно-опосредованным снижением количества тромбоцитов (менее 100 х 109/л), возникающим без явных причин, с геморрагическим синдромом или без него.
Это самая частая иммунная патология крови: она встречается у детей и взрослых с частотой 16–39 случаев (по другим данным, 50–100) на 1 миллион в год. Преимущественно болеют лица женского пола (заболеваемость среди мужчин меньше в 3-4 раза, в зрелом возрасте разница увеличивается до 5-6 раз).
Средний возраст пациентов составляет 20–40 лет (более 50%), в период от 40 до 60 лет болезнь встречается в 20% случаев, редко наблюдается у лиц старше 70 и моложе 20 лет.
В 2009 году журнал Blood, издаваемый Американским обществом гематологии, опубликовал рекомендации по терминологии, диагностике и лечению заболевания, разработанные командой экспертов по итогам нескольких международных конференций.
В опубликованных материалах предложено обозначать заболевание как иммунную (первичную) тромбоцитопеническую пурпуру; данный термин применяется также в Федеральных клинических рекомендациях, представленных Гематологическим Научным центром Минздрава России.
Синонимы: идиопатическая тромбоцитопеническая пурпура, иммунная тромбоцитопеническая пурпура, иммунная тромбоцитопения, первичная иммунная тромбоцитопения.
Причины и факторы риска
Ведущую роль в развитии заболевания играют иммунные нарушения в организме, возникшие без предшествующей патологии. Иммунный сбой проявляется следующими изменениями:
- нарушение образования тромбоцитов в красном костном мозге;
- дефект распознавания рецепторов собственных тромбоцитов;
- ошибка в распознавании предшественников тромбоцитов – мегакариоцитов;
- выработка антител (аутоантител) к клеткам, определенным иммунной системой как чужеродные;
- массивная деструкция тромбоцитов и мегакариоцитов.
При болезни Верльгофа происходит нарушение образования тромбоцитов в костном мозге У большинства больных (85-90%) происходит самопроизвольная нормализация состояния (спонтанная ремиссия) в течение нескольких месяцев (до полугода). Переход процесса в хроническую форму происходит в 10-15% случаев.
При вторичной иммунной тромбоцитопении взаимодействие аутоантител с тромбо- или мегакариоцитами происходит на фоне наличия аутоиммунной патологии (системной красной волчанки, антифосфолипидного синдрома и т. п.) – это отличает ее от болезни Верльгофа, возникающей первично.
Провоцирующие факторы болезни Верльгофа:
- предшествующие вирусные, реже бактериальные инфекции (около 60% всех случаев);
- беременность;
- психоэмоциональное стрессовое воздействие;
- лечебные или диагностические хирургические вмешательства;
- интенсивная физическая нагрузка;
- предшествующая вакцинация.
Формы заболевания
Основные формы болезни Верльгофа:
- впервые выявленная (срок давности – не более 3 месяцев от момента постановки диагноза);
- затяжная или персистирующая (срок от установления диагноза – от 3 месяцев до года, при отсутствии спонтанной или стабильной медикаментозной ремиссии);
- хроническая (стаж заболевания – более 1 года), встречается в 10-15% случаев.
По характеру и выраженности геморрагического синдрома (классификация Всемирной организации здравоохранения):
- градация 0 – отсутствие кровоточивости;
- градация 1 – единичные петехии и единичные экхимозы;
- градация 2 – умеренная кровоточивость (диффузные петехии + >2 экхимозов в одном регионе – туловище, голова и шея, верхние или нижние конечности);
- градация 3 – выраженная кровоточивость (кровоточивость слизистых оболочек и другие виды);
- градация 4 – изнуряющая кровопотеря.
Основными осложнениями болезни Верльгофа являются кровотечения различной локализации, а также нарушение функционирования ЦНС в итоге кровоизлияния.
По тяжести течения при первичном обращении пациента выделяют 3 степени тяжести болезни:
- Легкая форма – без тромбоцитопенических геморрагических проявлений или с ними, но не чаще 1 раза в год (градация 0 или 1 по ВОЗ).
- Средней тяжести – выраженный геморрагический синдром 1-2 раза в год, быстро купирующийся терапией (градация 2 по ВОЗ).
- Тяжелая форма – 3 и более обострения в год, приводящие к инвалидности пациента (градации 3–4 по ВОЗ).
Отдельно выделяют рефрактерную тромбоцитопению – в случае отсутствия эффекта и рецидивирования заболевания даже после применения хирургических методов лечения.
Симптомы
Заболевание может протекать бессимптомно; единственным признаком иммунной тромбоцитопении в этом случае будет отклонение от нормы лабораторных показателей.
При наличии клинических проявлений основные симптомы следующие:
- точечная петехиальная сыпь;
- кровоподтеки, возникающие при незначительном травмирующем воздействии или самопроизвольно;
- носовые, десневые, маточные кровотечения;
- появление следов крови в испражнениях;
- дегтеобразный стул, рвота кофейной гущей;
- у женщин – обильные длительные менструации, межменструальные кровотечения;
- розовое окрашивание мочи.
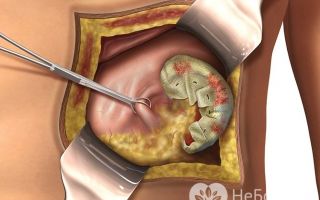
Кровоподтеки при болезни Верльгофа
Частота кровотечений в структурах головного мозга, угрожающих жизни пациента, не превышает 0,5–1%; подобные геморрагии развиваются при критически низком содержании тромбоцитов в крови.
Средний возраст пациентов с болезнью Верльгофа составляет 20–40 лет (более 50%), в период от 40 до 60 лет болезнь встречается в 20% случаев, редко наблюдается у лиц старше 70 и моложе 20 лет.
- 8 продуктов, помогающих улучшить кровообращение
- 5 причин ввести в свой рацион оливковое масло
- 8 фактов, которые необходимо знать об аспирине
Диагностика
Первичная иммунная тромбоцитопения является диагнозом исключения, то есть подтверждается отсутствием прочих заболеваний и состояний, способных спровоцировать снижение числа тромбоцитов менее 100 х 109/л в 2 и более анализах крови (приема некоторых препаратов, состояния после гемотрансфузии, псевдотромбоцитопении, миелодиспластических синдромов, сопутствующих аутоиммунных заболеваний, лимфопролиферативных расстройств и т. п.).
Снижение числа тромбоцитов дает основания подозревать болезнь Верльгофа
Основные диагностические методики:
- сбор анамнеза (предшествующие провоцирующие факторы, отягощенная наследственность, эпизоды кровотечений);
- общий анализ крови (выявляется изолированное снижение количества тромбоцитов наряду с нормальными показателями гемоглобина, эритроцитов и ретикулоцитов, лейкоцитов и лейкоцитарной формулы и отсутствием морфологических и функциональных аномалий форменных элементов);
- микроскопия мазков периферической крови (на отсутствие аномальных клеток);
- биохимический анализ крови;
- трепанобиопсия костного мозга с цитологическим исследованием материала (при выявлении у пациента других гематологических нарушений и для больных нетипичных возрастных групп);
- развернутая коагулограмма при тромбоцитопении менее 50 х 109/л;
- выявление специфических антител к гликопротеинам тромбоцитов.
Болезнь Верльгофа – самая частая иммунная патология крови: она встречается у детей и взрослых с частотой 16–39 случаев (по другим данным, 50–100) на 1 миллион в год.
Лечение
Основной целью лечения при иммунной тромбоцитопении является не приведение показателей формулы крови к нормальным значениям, а достижение безопасного уровня тромбоцитов, предупреждающего или купирующего геморрагический синдром.
Нормальное количество тромбоцитов колеблется в пределах 150–450 х 109/л (в зависимости от этноса, возраста, внешних воздействий). Тромбоциты на уровне 100 х 109/л полностью обеспечивают адекватный гемостаз, позволяя проводить оперативные вмешательства и родоразрешения без риска кровотечений. Опасным в отношении развития тяжелых кровотечений является уровень тромбоцитов ниже 10 х 109/л.
Безопасным считается уровень тромбоцитов выше 30–50 х 109/л, что обеспечивает адекватное качество жизни без риска развития спонтанных кровотечений.
Лекарственные препараты, применяющиеся в терапии первичной иммунной тромбоцитопении:
- сосудоукрепляющие средства;
- глюкокортикостероидные гормоны;
- поливалентный внутривенный иммуноглобулин;
- иммуносупрессивные препараты;
- агонисты тромбопоэтиновых рецепторов.
Удаление селезенки или спленэктомия показана при отсутствии положительного эффекта медикаментозной терапии
В случае устойчивости к проводимой терапии глюкокортикостероидами показана спленэктомия (удаление селезенки).
Преимущественно болезнь Верльгофа поражает лиц женского пола (заболеваемость среди мужчин меньше в 3-4 раза, в зрелом возрасте разница увеличивается до 5-6 раз).
Возможные осложнения и последствия
Основными осложнениями болезни Верльгофа являются кровотечения различной локализации, а также нарушение функционирования ЦНС в итоге кровоизлияния.
Уровень смертности при первичной иммунной тромбоцитопении крайне низкий – около 0,1%. Причинами смерти обычно становятся кровоизлияния в структуры головного мозга, тяжелая постгеморрагическая анемия.
Прогноз
- У большинства больных (85-90%) происходит самопроизвольная нормализация состояния (спонтанная ремиссия) в течение нескольких месяцев (до полугода).
- Переход процесса в хроническую форму происходит в 10-15% случаев.
- Диспансерное наблюдение пациентов с впервые выявленным заболеванием осуществляется на протяжении не менее 2 лет.
Источник: https://www.neboleem.net/bolezn-verlgofa.php
Тромбоцитопения – что это за болезнь?
Тромбоцитопения — это термин, обозначающий все состояния, при которых снижено количество тромбоцитов в крови. Патология встречается чаще у женщин,чем у мужчин. Частота выявления у детей 1 случай на 20 тыс.
Свойства тромбоцитов
Тромбоциты, клетки крови, продуцируются в костном мозге, живут чуть больше недели, распадаются в селезенке (большая часть) и в печени. Они имеют округлую форму, по виду напоминают линзы. Чем больше размер тромбоцита, тем он моложе. Ученые давно заметили под микроскопом, что при любом действии раздражителей они раздуваются, выпускают ворсинчатые отростки, сцепляются друг с другом.
Главные задачи тромбоцитов в организме:
- защита от кровотечений — склеиваясь клетки образуют тромбы, которыми перекрывается раненый сосуд;
- синтез факторов роста, влияющих на процессы восстановления тканей (эпителия оболочек разных органов, эндотелия сосудистой стенки, костных клеток-фибробластов).
Уровень тромбоцитов колеблется: уменьшается ночью, в весенний период, у женщин при менструациях, беременности. Известно, что недостаток витамина В12 и фолиевой кислоты в продуктах питания снижает количество тромбоцитов. Такие колебания носят временный, физиологический характер.
Нормальным уровнем тромбоцитов крови считается 150 тыс. в одном микролитре (150 х109/л). Количество ниже этой цифры относят к тромбоцитопениям, патологическим состояниям.
Виды тромбоцитопении
Международная Классификация болезней (МКБ-10) включает тромбоцитопению в болезни свертываемости крови и иммунные нарушения класс D69.
Как самостоятельная болезнь она может иметь острое (длительность до полугода) и хроническое (более шести месяцев) течение. По происхождению заболевание делится на:
- первичную тромбоцитопению — зависит от нарушений процесса кроветворения, выработки антител на собственные тромбоциты;
- вторичную — развивается как симптом других болезней (рентгеновского облучения, тяжелых отравлений, алкоголизма).
D69.5— отдельный код имеет вторичная тромбоцитопения (симптоматическая).
Степени тромбоцитопении характеризуются различными по тяжести клиническими проявлениями и уровнем снижения тромбоцитов:
- Легкая степень — 30-50 х109/л, заболевание выявляется случайно, не имеет никаких проявлений, иногда наблюдается наклонность к носовым кровотечениям.
- Среднетяжелая — 20-50 х109/л, характерно возникновение мелких высыпаний по всему телу (пурпуры) на коже и слизистых.
- Тяжелая — менее 20 х109/л, множественные высыпания, желудочно-кишечное кровотечение.
Более подробно о причинах снижения тромбоцитов в крови можно узнать из этой статьи.
Причины первичной тромбоцитопении
Причины, вызывающие недостаточное содержание тромбоцитов в крови, делят на 3 группы.
Факторы, вызывающие повышенное уничтожение клеток при:
- различных аутоиммунных процессах (ревматоидный полиартрит, системная волчанка);
- болезнях крови (тромбоцитопеническая пурпура);
- приеме лекарственных препаратов (сульфаниламиды, гепарин, противоэпилептические средства, некоторые лекарства для лечения сердечно-сосудистых и желудочно-кишечных заболеваний);
- во время преэклампсии у беременных;
- после шунтирования сердца.
Факторы, нарушающие воспроизводство тромбоцитов при:
- лучевой терапии;
- раке крови (лейкоз);
- инфекционных заболеваниях (СПИД, гепатит С, ветряная оспа, мононуклеоз, краснуха);
- химиотерапии опухолей;
- длительном употреблении алкоголя;
- дефиците витамина В12 и фолиевой кислоты в продуктах питания.
Прочие причины:
- беременность (о тромбоцитопении у беременных подробно написано тут);
- переливание большого объема крови;
- увеличенная селезенка (спленомегалия) в связи с различными болезнями печени, инфекциями, обладает способностью захватывать и разрушать тромбоциты;
- тромбоцитопения у новорожденного ребенка встречается редко, объясняется задержкой развития кроветворения из-за перенесенных матерью инфекционных заболеваний;
- наследственные причины отмечаются при сочетании тромбоцитопении с обесцвеченными участками волос, нарушением пигментации кожи, сетчатки глаз, экземой, склонности к инфекциям.
Тромбоцитопеническая пурпура с кожными проявлениями
Клинические проявления
Симптомы при тромбоцитопении проявляются в средней степени тяжести заболевания. Диагноз не представляет сложности. Достаточно проверить общий анализ крови. Гораздо чаще врач обнаруживает изменения в крови без всяких проявлений и жалоб со стороны пациента. Это важно для выявления вторичной тромбоцитопении и возможной отмены лекарственных средств.
- У женщин более длительные и обильные месячные.
- Длительное кровотечение из раны после удаления зуба (несколько дней).
- Кровоточивость десен, повышенная ранимость при чистке зубов.
- Появление синяков на теле при незначительных ушибах.
- Кровоизлияния на лице, губах, конъюнктиве глаз, на ягодицах, в местах инъекций.
- Увеличение продолжительности кровотечения при небольшой травме.
- Красные групповые петехии на голенях и ступнях (небольшие пятнышки).
- Более обширные поражения кожи в виде сливных мелкоточечных кровоизлияний (пурпура).
Мелкая петехиальная сыпь
Признаки первичной тромбоцитопении по-разному проявляются в зависимости от клинических форм.
Для тромботической тромбоцитопенической пурпуры характерно острое начало с повышения температуры, нарушение сознания до комы, судороги, изменения мочевыделения, сердцебиение, снижение артериального давления на фоне выраженной тромбоцитопении в анализе крови.
Гемолитический уремический синдром — на фоне стойкого повышения артериального давления на первое место выходят симптомы нарушения почечной фильтрации, развитие хронической почечной недостаточности (боли в пояснице, тошнота, отеки, головная боль). В крови резко повышено содержание остаточного азота, мочевины, креатинина, тяжелая степень тромбоцитопении.
Идиопатическая тромбоцитопеническая пурпура (эссенциальная тромбоцитопения) — является причиной 95% тромбоцитопений. Заболевание у детей протекает в острой форме. Для взрослых более характерно хроническое течение. Температура повышается до 38 градусов.
Возможно увеличение лимфоузлов, боли в суставах. Типичны кожные проявления. К снижению содержания тромбоцитов в крови может присоединиться лейкопения (пониженный уровень лейкоцитов). Резко ускорена СОЭ.
Изменены белковые фракции, что указывает на аутоаллергическую реакцию.
Видео о тромбоцитопенической пурпуре у детей:
Лечение
Лечение симптоматических тромбоцитопений, связанных с другими болезнями, требует основной терапии базового заболевания.
- При обнаружении снижения уровня тромбоцитов на фоне приема лекарств врач должен отменить все препараты и дополнительно проверить свертывающую систему крови.
- Требования к диете сводятся к достаточному количеству витаминов, полноценному составу, но исключению продуктов, способствующих аллергии (консервы, чипсы, биодобавки).
- При идиопатической тромбоцитопенической пурпуре, когда чаще всего в основе заболевания лежат аутоиммунные процессы (уничтожение собственных тромбоцитов антителами), назначаются курсы гормональной терапии.
- С целью подавления антител проводят лечение иммуноглобулином, интерфероном.
- Обязательно назначают витамин В12 и фолиевую кислоту, способствующих синтезу тромбоцитов.
- Если прием гормонов в течении четырех месяцев не нормализовал уровень тромбоцитов, удаляют селезенку (спленэктомия).
- Проводят от двух до четырех процедур плазмофереза, из подключичной вены забирают кровь пациента и замещают ее готовой очищенной плазмой.
- К переливанию тромбоцитарной массы прибегают только при критическом снижении уровня тромбоцитов.
- Для профилактики тромбоза добавляют небольшую дозу тромболитических средств.
- При наклонности к кровоизлияниям назначают внутрь аминокапроновую кислоту, также применяют ее местно в повязках.
Для устранения небольшого синяка в домашних условиях в первые двое суток к поврежденному месту прикладывают компрессы со льдом на 10-15 минут трижды в день, следует уложить конечность повыше. С третьего дня, если отечность спала, нужно устранять такие нежелательные последствия, как нарушение функции, разрабатывать руку или ногу после ушиба.
Можно делать теплые припарки или чередовать с холодом. Если в месте ушиба нарастает синюшность и отек, необходимо обратиться к врачу. О методах повышения тромбоцитов в крови можно почитать здесь.
Прогноз и профилактика
При своевременном лечении прогноз благоприятен: полностью выздоравливают ¾ детей. После удаления селезенки наступает полное клиническое выздоровление. Последствия хронической тяжелой формы тромбоцитопении для взрослых менее благоприятны: до 5% могут умереть от кровоизлияния в мозг, желудочно-кишечного кровотечения.
Профилактика включает предупреждение аллергии, начиная с детского возраста. Соблюдение гигиенических требований. Использование натуральных продуктов без консервантов. Защита перчатками и маской при проведении уборки с бытовыми чистящими средствами. Для отдыха и прогулок выбирать экологически чистые территории, парковую зону, лес. Не принимать бесконтрольно лекарственные препараты.
Ежегодный профилактический осмотр с анализом крови позволит своевременно выявить неблагополучие, наклонность к тромбоцитопении и принять безопасные меры.
Еще статьи на тему тромбоцитопении
Источник: https://icvtormet.ru/trombocitopeniya
Тромбоцитопения
Тромбоцитопения это группа заболеваний или синдромов, при которых отмечается снижение количества тромбоцитов в крови ниже 150*109 в одном литре.
Данному заболеванию присвоен код D69 по МКБ 10. Тромбоциты или кровяные пластинки, это плоские клетки, которые не имеют ядер. У них неправильная округлая форму.
Диаметр клетки составляет до 4 мкм, а ее толщина до 0,5 мкм.
Что это такое?
Тромбоцитопения – патологическое состояние, характеризующееся снижением количества тромбоцитов, циркулирующих в периферической крови, менее 150 000 в одном микролитре.
Это сопровождается повышенной кровоточивостью и замедленной остановкой кровотечения из мелких сосудов.
Тромбоцитопения может являться самостоятельным заболеванием крови, а также может быть симптомом при различных патологиях других органов и систем.
Свойства тромбоцитов
Тромбоциты, клетки крови, продуцируются в костном мозге, живут чуть больше недели, распадаются в селезенке (большая часть) и в печени. Они имеют округлую форму, по виду напоминают линзы. Чем больше размер тромбоцита, тем он моложе. Ученые давно заметили под микроскопом, что при любом действии раздражителей они раздуваются, выпускают ворсинчатые отростки, сцепляются друг с другом.
Главные задачи тромбоцитов в организме:
- защита от кровотечений — склеиваясь клетки образуют тромбы, которыми перекрывается раненый сосуд;
- синтез факторов роста, влияющих на процессы восстановления тканей (эпителия оболочек разных органов, эндотелия сосудистой стенки, костных клеток-фибробластов).
Уровень тромбоцитов колеблется: уменьшается ночью, в весенний период, у женщин при менструациях, беременности. Известно, что недостаток витамина В12 и фолиевой кислоты в продуктах питания снижает количество тромбоцитов. Такие колебания носят временный, физиологический характер.
Нормальным уровнем тромбоцитов крови считается 150 тыс. в одном микролитре (150 х109/л). Количество ниже этой цифры относят к тромбоцитопениям, патологическим состояниям.
Классификация
Тромбоцитопении принято классифицировать на основании ряда признаков: причин, характера синдрома, патогенетического фактора, тяжести геморрагических проявлений.
По этиологическому критерию различают первичные (идиопатические) и вторичные (приобретенные) тромбоцитопении.
В первом случае синдром является самостоятельным заболеванием; во втором – развивается вторично, при ряде других патологических процессов.
Тромбоцитопения может иметь острое течение (длительностью до 6 месяцев, с внезапным началом и быстрым снижением количества тромбоцитов) и хроническое (длительностью более 6 месяцев, с постепенным нарастанием проявлений и снижением уровня тромбоцитов).
С учетом ведущего патогенетического фактора выделяют:
- тромбоцитопении разведения
- тромбоцитопении распределения
- тромбоцитопении потребления
- тромбоцитопении, обусловленные недостаточным образованием тромбоцитов
- тромбоцитопении, обусловленные повышенным разрушением тромбоцитов: неиммунные и иммунные (аллоиммунные, аутоиммунные, трансиммунные, гетероиммунные)
Критерием тяжести тромбоцитопении служит уровень тромбоцитов крови и степень нарушения гемостаза:
- I — количество тромбоцитов 150-50х109/л – гемостаз удовлетворительный
- II — количество тромбоцитов 50-20 х109/л – при незначительной травме возникают внутрикожные кровоизлияния, петехии, длительные кровотечения из ран
- III — количество тромбоцитов 20х109/л и ниже – развиваются спонтанные внутренние кровотечения.
Причины развития патологии
Зачастую причиной заболевания является аллергическая реакция организма на различные медицинские препараты в итоге чего и наблюдается лекарственная тромбоцитопения.
При таком недомогании наблюдается выработка организмом антител, направленных против лекарственного препарата.
К лекарственным препаратам, влияющим на появление кровеносной недостаточности телец, относятся седативные, алкалоидные и антибактериальные средства.
Причинами возникновения недостаточности могут быть и проблемы с иммунитетом, вызванные последствиями переливаний крови.
Особенно часто заболевание проявляется при несовпадении групп крови. Чаще всего наблюдается в организме человека аутоиммунная тромбоцитопения. В таком случае иммунитет неспособен к распознаванию своих тромбоцитов и отторгает их из организма. В результате отторжения происходит выработка антител по удалению чужеродных клеток. Причинами такой тромбоцитопении являются:
- Патологические недостаточности почек и хронические гепатиты.
- Волчанка, дерматомиозит и склеродермия.
- Лейкозные заболевания.
Если же недуг имеет выраженную форму изолированной болезни, то он именуется идиопатической тромбоцитопенией или заболеванием Верльгофа (код по МКБ-10:D69.3). Этиология идиопатической тромбоцитопенической пурпуры (МКБ-10:D63.6) остаётся не выясненной окончательно, но медицинские учёные склонны к такому мнению, что причиной этого является наследственная предрасположенность.
Также свойственно проявление заболевания при наличии врождённого иммунодефицита. Такие люди наиболее подвержены факторам возникновения недуга, а причинами этого являются:
- повреждение красного костного мозга от воздействия лекарственных препаратов;
- иммунодефицит приводит к поражению мегакариоцитов.
Встречается продуктивный характер заболевания, который обусловлен недостаточной выработкой тромбоцитов костным мозгом. В таком случае возникает их недостаточность, а в итоге перетекающая в недомогание. Причинами возникновения считаются миелосклерозы, метастазы, анемии и т. п.
Недостаток тромбоцитов в организме наблюдается у людей, с пониженным составом витамина В12 и фолиевой кислоты. Не исключается и чрезмерное радиоактивное или лучевое воздействие для появления недостаточности кровяных телец.
Таким образом, можно выделить два вида причин, влияющих на возникновение тромбоцитопении:
- Приводящие к разрушению кровяных телец: идиопатическая тромбоцитопеническая пурпура, аутоиммунные отклонения, хирургические вмешательства на сердце, клиническое нарушение кровообращения у беременных женщин и побочные влияния лекарств.
- Способствующие понижению выработки костным мозгом антител: вирусные влияния, метастазные проявления, химиотерапия и облучения, а также превышение употребления алкоголя.
Первые признаки
Тромбоцитопения обычно проявляется такими симптомами:
- склонность к внутрикожным кровоизлияниям (пурпура);
- кровоточивость десен;
- обильные менструации у женщин;
- носовые кровотечения;
- желудочно-кишечные кровотечения;
- кровоизлияния во внутренние органы.
Следует отметить, что перечисленные симптомы неспецифичны, и могут проявляться также при других патологиях.
Симптомы тромбоцитопении
Независимо от причины возникновения тромбоцитопении у взрослых, снижение количества кровяных пластинок в крови проявляется следующими симптомами:
- На теле человека обнаруживаются множественные подкожные кровоизлияния, которые могут быть представлены как в виде небольших точек, так и в виде крупных гематом. Причем образуются они даже при незначительном ударе или ином физическом воздействии.
- Высыпания могут иметь синий, бурый, зеленый или желтоватый цвет. Это указывает на то, что они появились не одновременно, а в разное время (одни проходят, другие совсем свежие).
- Кровоизлияния часто случаются также и в глазное яблоко.
- Могут развиваться кровотечения внутренних органов, в том числе, головного мозга.
- Иногда симптомом тромбоцитопении является увеличение в размерах селезенки.
- Кровоизлияния располагаются на руках и ногах, на животе, на лице, в ротовой полости, на груди.
- Человек замечает усиленную кровоточивость десен, его беспокоят носовые кровотечения, которые случаются довольно часто.
- У женщин наблюдаются длительные менструации, причем выделения крови из влагалища возникают и в перерывах между циклами.
- На фоне тромбоцитопении опасность для жизни человека представляют кровотечения после перенесенных операций. Причем не обязательно, что вмешательство будет глобальным. Речь идет даже об удалении зубов, либо разросшейся ткани миндалин.
Симптомы тромбоцитопении объясняются не только тем, что кровь утрачивает свою способность к свертыванию, но и тем, что повышается проницаемость стенки сосудов.
Кровь не может сворачиваться из-за того, что нарушена выработка фермента, который отвечает за склеивание тромбоцитов с сосудистой стенкой, а также за их нормальные размеры. Сосуды теряют нормальную проницаемость из-за того, что нарушаются процессы их питания, за которые отвечают тромбоциты.
Влияние оказывает низкий уровень серотонина, который также продуцируется тромбоцитами и регулирует нормальные сокращения сосудистой стенки.
Тромбоцитопения при беременности
Замечено, что число тромбоцитов за беременность изменяется неравномерно, ведь большое значение здесь имеет индивидуальное состояние организма женщины. Если беременная здорова, может наблюдаться незначительное снижение тромбоцитов. Это объясняется уменьшением периода их жизни и повышенным участием их в процессе периферического кровообращения.
При низких показателях тромбоцитов появляются предпосылки к развитию тромбоцитопении. Причиной этого служит снижение образования кровяных пластинок, высокая степень их гибели или потребления.
Клинически болезнь выражена кровоточивостью и подкожными кровоизлияниями. Факторами тромбоцитарной недостаточности служат недостаточное питание беременной женщины, нарушения иммунной этиологии или хронические кровопотери.
Таким образом, тромбоциты не вырабатываются, либо приобретают неправильную форму.
Для постановки диагноза тромбоцитопения проводят исследование на свертываемость крови в виде коагулограммы. Это очень информативный и точный метод. Важность получения информации по содержанию тромбоцитов в крови заключается в том, что это делает возможным избежать серьезных осложнений в родах.
Так у малыша с тромбоцитопенией иммунного характера в родах велико развитие внутренних кровотечений, самым опасных из которых является мозговое кровоизлияние. При таком сценарии лечащий врач принимает решение о родоразрешении хирургическим путем.
В большинстве же случаев данная болезнь не угрожает здоровью младенца.
Диагностика
Самым первым методом выявления тромбоцитопении является клинический анализ крови. В нем обнаруживают дефицит клеток, оценивают зрелость остальных элементов. Это важно для определения причины заболевания. При подозрении на нарушение образования и созревания кровяных пластинок назначается пункция костного мозга.
Для того, чтобы исключить дефицит факторов свертывания, исследуют коагулограмму, а при признаках аутоиммунного характера болезни определяют антитела к тромбоцитам. В дополнение к этим методам рекомендуется УЗИ печени и селезенки, рентгенография органов грудной клетки, иммунологические анализы крови.
Лечение тромбоцитопении
Лечение симптоматических тромбоцитопений, связанных с другими болезнями, требует основной терапии базового заболевания.
Острые формы
Лечить тромбоцитопению в остром периоде следует в стационаре, куда больной и госпитализируется. Строгий постельный режим назначается до достижения физиологического уровня (150тыс в мкл) тромбоцитов.
На первом этапе лечения пациенту назначают кортикостероидные препараты, которые он принимает до 3 месяцев, удаление селезенки, если нет выбора, планируется на втором этапе и третий этап лечения предусмотрен для больных после спленэктомии. Он состоит из употребления малых доз преднизолона и проведения лечебного плазмафереза.
Избегают, как правило, внутривенных вливаний донорских тромбоцитов, особенно в случаях иммунных тромбоцитопений из-за опасности усугубления процесса.
Трансфузии тромбоцитов дают замечательный лечебный эффект, если они специально подобраны (именно для этого больного) по системе HLA, однако эта процедура весьма трудоемкая и малодоступная, поэтому при глубокой анемизации предпочтительнее переливать размороженную отмытую эритроцитарную массу.
Следует помнить, что препараты, нарушающие агрегационные способности кровяных телец (аспирин, кофеин, барбитураты и др.) находятся под запретом для больного тромбоцитопенией, о чем, как правило, его предупреждает врач при выписке из стационара.
Дальнейшее лечение
Пациенты с тромбоцитопенией требуют дальнейшего наблюдения у гематолога и после выписки из больницы.
Больному, нуждающемуся в санации всех очагов инфекции и дегельминтизации, проводят их, информируют его о том, что ОРВИ и обострение сопутствующих заболеваний провоцируют соответствующую реакцию тромбоцитов, поэтому закаливание, лечебная физкультура, хотя и должны быть обязательными, но вводятся постепенно и осторожно.
Кроме того, предусмотрено ведение пациентом пищевого дневника, где тщательно расписано питание при тромбоцитопении. Травмы, перегрузки, неконтролируемый прием безобидных на первый взгляд лекарственных средств и пищевых продуктов, могут спровоцировать рецидив заболевания, хотя прогноз при нем, как правило, благоприятный.
Диета при тромбоцитопении направлена на устранение аллергогенных продуктов и насыщение рациона витаминами группы В (В12), фолиевой кислотой, витамином К, который принимает участие в процессе свертывания крови.
Диета и правила питания
Специфическая диета для больных, в анамнезе которых имеется тромбоцитопения, включает группу продуктов, содержащих компоненты, участвующие в построении опорной структуры форменных элементов крови, в разделении и образовании кровяных клеток. Очень важным является отказ от веществ, тормозящих степень влияния на стадии кроветворения.
Пищевой рацион должен быть богат белком в большей степени растительной природы, цианокобаломином, или витамином В 12, а также продукты обязаны содержать фолиевую и аскорбиновую кислоты. Причина этого заключается в том, что при данной патологии происходит нарушение пуринового обмена.
Это приводит к снижению потребления продуктов животного происхождения. Восполняется белок за счет растительной пищи, содержащей сою: бобы, горох и другие. Питание при тромбоцитопении должно быть диетическим, включать в себя разнообразные овощи, фрукты, ягоды и зелень.
Животные жиры следует ограничить и лучше заменить их подсолнечным, оливковым или каким-либо другим видом масел.
Примерный перечень блюд, входящих в меню больных тромбоцитопенией:
- бульон куриный, приводящий к усилению аппетита;
- хлебобулочные изделия из ржаной или пшеничной муки;
- первым блюдом должен быть суп;
- салаты на растительном масле с зеленью;
- рыбные блюда из нежирных сортов рыбы;
- мясные продукты из мяса птиц, подверженные различной термической обработке;
- гарниры готовят из круп, макарон;
- к напиткам ограничений нет.
Чтобы лечебное питание приносило пользу и помогало при проведении терапии тромбоцитопении, важно соблюдать некоторые правила. Первое, для контроля за выходом новых кровяных клеток из селезенки необходим тиамин и азотсодержащие продукты.
Второе, опорная структура форменных элементов крови нуждается в достаточном поступлении в организм лизина, метионина, триптофана, тирозина, лецитина и холина, относящихся к группе незаменимых аминокислот. Третье, разделение клеток крови невозможно без таких микроэлементов, как кобальт, витамины группы В, веществ, содержащих кислоту аскорбиновую и фолиевую.
И четвертое, качество кроветворения зависит от присутствия в крови свинца, алюминия, селена и золота. Они оказывают токсическое действие на организм.
Последствия и осложнения
Основными проявлениями тромбоцитопении являются кровоизлияния и кровотечения. В зависимости от их локализации и интенсивности могут развиваться различные осложнения, иногда угрожающие жизни.
Наиболее грозными осложнениями тромбоцитопении являются:
- Кровоизлияние в мозг. Является относительно редким, но самым грозным проявлением тромбоцитопении. Может возникать спонтанно либо при травмах головы. Возникновению данного состояния предшествуют, как правило, другие симптомы заболевания (кровоизлияния в слизистую рта и в кожу лица, носовые кровотечения). Проявления зависят от места кровоизлияния и объема излившейся крови. Прогноз неблагоприятный – примерно четверть случаев заканчивается смертельным исходом.
- Кровоизлияние в сетчатку глаза. Является одним из наиболее опасных проявлений тромбоцитопении и характеризуется пропитыванием сетчатки глаза кровью, вышедшей из поврежденных капилляров. Первым признаком кровоизлияния в сетчатку является ухудшение остроты зрения, после чего может появляться ощущение пятна в глазу. Данное состояние требует срочной квалифицированной медицинской помощи, так как может привести к полной и безвозвратной утрате зрения.
- Постгеморрагическая анемия. Чаще всего развивается при обильных кровотечениях в желудочно-кишечной системе. Диагностировать их сразу не всегда удается, а из-за повышенной ломкости капилляров и сниженного количества тромбоцитов кровотечения могут продолжаться в течение нескольких часов и часто рецидивируют (повторяются). Клинически анемия проявляется бледностью кожных покровов, общей слабостью, головокружением, а при потере более 2 литров крови может наступить смерть.
Источник: https://doctor-365.net/trombotsitopeniya/
Клинические рекомендации: Идиопатическая тромбоцитопеническая пурпура (ИТП) у взрослых
Название: Идиопатическая тромбоцитопеническая пурпура (ИТП) у взрослых.
Алгоритм ведения пациента МКБ 10: D69,3. Год утверждения (частота пересмотра): г(пересмотр каждые 2 года). ID: КР150. URL: Профессиональные ассоциации: • Национальное гематологическое общество. Утверждены. Национальным гематологическим обществом. Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации__ __________201_ г. Идиопатическая тромбоцитопеническая пурпура (ИТП) у взрослых.
• Национальное гематологическое общество.
| АА – апластическая анемия АДФ – аденозиндифосфат АИГА – аутоиммунная гемолитическая анемия АЛТ – аланинаминотрансфераза АСТ – аспартатаминотрансфераза аутоТГСК – трансплантация аутологичных гемопоэтических стволовых клеток АФЛС – антифосфолипидный синдром АЧТВ – активированное частичное тромбопластиновое время В/В – внутривенно ВВИГ – внутривенный иммуноглобулин ВГС – вирус простого герпеса ВИЧ – вирус иммунодефицита человека ВОЗ – Всемирная организация здравоохранения ГИТ – гепарин-индуцированная тромбоцитопения ГКС – глюкокортикостероиды ГП — гликопротеиды ДВС – диссеминированное внутрисосудистое свертывание ДНК – дезоксирибонуклеиновая кислота ЖДА – железодефицитная анемия ЖКТ – желудочно-кишечный тракт ИТП – идиопатическая тромбоцитопеническая пурпура (или первичная иммунная тромбоцитопения) КТ – компьютерная томография ЛДГ – лактатдегидрогеназа ЛИТП – лекарственная иммунная тромбоцитопения ЛПЗ – лимфопролиферативные заболевания МДС – миелодиспластический синдром МКБ 10 – Международная классификация 10 пересмотра МКЦ – мегакариоциты ОАК – общий анализ крови ОГК – органы грудной клетки ПВ – протромбиновое время ПЦР – полимеразная цепная реакция РА – ревматоидный артрит РКМФ – растворимые комплексы фибрин-мономера СЗП – свежезамороженная плазма СКВ – системная красная волчанка СОЭ – скорость оседания эритроцитов СРБ – С-реактивный белок СЭ — спленэктомия ТПО – тироидная пероксидаза ТТП/ГУС – тромботическая тромбоцитопеническая пурпура/гемолитико-уремический синдром УЗИ – ультразвуковое исследование ЭДТА – этилендиаминтетрауксусная кислота CMV – сytomegalovirus (цитомегаловирус) HELLP-синдром. Hemolysis (гемолиз), Elеvated Liver enzymes (повышение активности ферментов печени) и Lоw Plаtelet соunt (тромбоцитопения) IgM – иммуноглобулин М IgG — иммуноглобулин G OPSI-синдром — синдром отягощенной постспленэктомической инфекции Rh-фактор – резус фактор |
Вторичная иммунная тромбоцитопения. Иммунная тромбоцитопения, являющаяся симптомом других аутоиммунных заболеваний — системной красной волчанки (СКВ), антифосфолипидного синдрома (АФЛС), ревматоидного артирита (РА) и тд; Идиопатическая тромбоцитопеническая пурпура (ИТП).
Это аутоиммунное заболевание, обусловленное выработкой антител к структурам мембраны тромбоцитов и их предшественников мегакариоцитов, что вызывает не только повышенную деструкцию тромбоцитов, но и неадекватный тромбоцитопоэз.
Это изолированная тромбоцитопения ниже 100,0 х 109/л, сопровождающаяся или нет геморрагическим синдромом различной степени выраженности. Первичная иммунная тромбоцитопения. Идиопатическая тромбоцитопеническая пурпура. Тромбоцитопения.
Патологическое состояние, характеризующееся снижением количества тромбоцитов ниже 100,0х109/л. Терапия 1-й, 2-й и 3-й линии. Очередность схем лечения ИТП.
Идиопатическая тромбоцитопеническая пурпура (ИТП).
Это аутоиммунное заболевание, обусловленное выработкой антител к структурам мембраны тромбоцитов и их предшественников мегакариоцитов, что вызывает не только повышенную деструкцию тромбоцитов, но и неадекватный тромбоцитопоэз.
Это изолированная тромбоцитопения ниже 100,0 х 109/л, сопровождающаяся или нет геморрагическим синдромом различной степени выраженности [1].
Этиология ИТП не известна.
ИТП является аутоиммунным заболеванием, характеризующимся выработкой антител подкласса IgG1 к гликопротеинам (ГП) мембраны тромбоцитов и мегакариоцитов (МКЦ), в основном к ГП IIb/IIIa, реже к ГП Ib-IX-V, Ia/IIa, IV или VI и формированием комплекса антиген-антитело, фиксирующегося своим Fc-фрагментом иммуноглобулина к Fcy рецепторам макрофагов и дендритических клеток ретикулоэндотелиальной системы. Разрушение патологического комплекса антиген-антитело идет путем его деструкции (опсонизации) в основном в селезенке, реже в печени и лимфатических узлах (ЛУ), а также путем цитотоксического лизиса Т-клетками. Помимо антителообразования большую роль в патогенезе ИТП играют субпопуляции Т-лимфоцитов [2].
Заболеваемость ИТП в мире составляет 1,6?3,9 случаев на 100 000 населения в год, распространенность — от 4,5 до 20 случаев на 100 000 населения. ИТП не имеет географических особенностей.
Мужчины болеют в 5—6 раз реже женщин [3,4].
По предварительным данным Регистра национального гематологического общества общая заболеваемость ИТП в одном регионе РФ (Тульская область) составляет 3,2/100 000 человеко-лет: 2,29 и 3,91 среди мужчин и женщин соответственно.
По длительности течения заболевания [1, 5-6]: • впервые диагностированная с длительностью до 3 месяцев от момента диагностики; • персистирующая с длительностью 3—12 месяцев от момента диагностики; • хроническая с длительностью более 12 месяцев от момента диагностики.
По характеру и выраженности геморрагического синдрома (классификация ВОЗ) [1, 5-6]:
• 0-й степени – отсутствие геморрагического синдрома; • 1-й степени – петехии и экхимозы (единичные); • 2-й степени – незначительная потеря крови (гематурия, кровохарканье); • 3-й степени – выраженная потеря крови (кровотечение, требующее переливания крови или кровезаменителей); • 4-й степени – тяжелая кровопотеря (кровоизлияния в головной мозг и сетчатку глаза, кровотечения, заканчивающиеся летальным исходом). К тяжелой ИТП относят случаи, сопровождавшиеся симптомами кровотечения в дебюте заболевания, потребовавшие назначения терапии, или случаи возобновления кровотечений с необходимостью проведения дополнительных терапевтических мероприятий, повышающих число тромбоцитов, или увеличения дозировки используемых лекарственных средств.
Рефрактерная форма ИТП устанавливается при наличии следующих критериев. Отсутствие непосредственного ответа на спленэктомию, потеря ответа после спленэктомии и необходимость проведения дальнейшей терапии для купирования клинически значимых кровотечений.
К резистентной форме ИТП следует относить случаи отсутствия или потери ответа после 2 и более курсов терапии, требующие возобновления лечения [1,5-6].
При ИТП регистрируется изолированная тромбоцитопения ниже 100,0 х 10^9/л, сопровождающаяся или нет геморрагическим синдромом различной степени выраженности [6].
Клинически ИТП проявляется геморрагическим синдромом: спонтанным или посттравматическим кожным (единичная или генерализованная петехиальная сыпь и экхимозы), петехиями и экхимозами на слизистых, носовыми и десневыми кровотечениями, мено- и метроррагиями, реже ? желудочно-кишечными кровотечениями и гематурией. Частота жизнеугрожающих субарахноидальных кровоизлияний не превышает 0,5% [7].
Специфических диагностических маркеров ИТП в настоящее время не существует, диагноз ИТП является диагнозом исключения, для установления которого требуется проведение комплексного обследования, исключающего заболевания и состояния иммунной и неиммунной природы, протекающие с тромбоцитопенией [1,8]. Рекомендуется при сборе анамнеза заболевания и семейного анамнеза выяснять следующее:[1,3,4]. Установление предшествующих развитию тромбоцитопении факторов: (бактериальная или вирусная инфекция, вакцинация или лекарственные препараты, стресс, алкогольные и хинин-содержащие напитки, варикозная болезнь, тромбозы, сердечно-сосудистая патология, сопутствующие заболевания, трансфузии, пересадка органов в анамнезе, беременность, наличие и длительность кровотечений после хирургических вмешательств); Семейный анамнез: кровоточивость, тромбоцитопения, тромбозы и болезни системы кроветворения у кровных родственников.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++).
Источник: https://kiberis.ru/?p=50055
Тромбоцитопения – виды, степени заболевания, принципы лечения — клиника «Добробут»
Патологическое снижение тромбоцитов в крови называется тромбоцитопенией. Она может быть самостоятельным заболеванием или выступать в роли симптома какой-то другой патологии. Крайне желательно знать симптомы тромбоцитопении у взрослых и детей, чтобы своевременно отреагировать на них и провести лечение.
Почему развивается тромбоцитопения
Рассматриваемое заболевание может возникнуть по самым разным причинам. Назвать основную из них сможет врач-гематолог после полного обследования пациента. Основными факторами, которые провоцируют снижение количества тромбоцитов в крови, являются:
- Наследственные заболевания. Чаще всего тромбоцитопения возникает при синдроме Бернара-Сурье, TAR-синдроме, аномалии Мея-Хегглина.
- Патологии системы кроветворения – миелофиброз, анемия апластического вида, метастазы онкологического новообразования. Подобная тромбоцитопения носит название вторичной, то есть является не самостоятельным заболеванием, а результатом присутствия в организме другой патологии. Причины вторичной тромбоцитопении могут крыться и в банальном злоупотреблении алкогольными напитками, и в получении высоких доз радиационного облучения, и в вынужденном длительном приеме препаратов из группы цитостатиков.
- Разрушение тромбоцитов в селезенке или печени (происходит крайне редко). Подобное состояние наблюдается при тромбоцитопении новорожденных на фоне тяжело протекающих вирусных заболеваний.
- Различные заболевания, поражающие внутренние органы и протекающие в хронической форме. К таковым относятся системная красная волчанка, псориаз, склеродермия, туберкулез, гепатиты, малярия, цирроз. Нередко рассматриваемое заболевание диагностируется на фоне присутствия доброкачественных опухолей. Но при удалении новообразования количество тромбоцитов в крови восстанавливается.
Формы и виды тромбоцитопении
В медицине различают несколько видов тромбоцитопении:
- Аутоиммунная. В организме происходит «сбой» и иммунная система начинает воспринимать собственные тромбоциты как чужеродные тела. Результатом становится уничтожение этих клеток крови. Как лечить аутоиммунную тромбоцитопению? Врачи проводят симптоматическую терапию, вводят специальные препараты, поддерживающие иммунную систему. Комплекс лечебных мероприятий состоит из курса глюкокортикостероидов, после чего при отсутствии положительной динамики проводят хирургическое удаление селезенки с последующим назначением иммунодепрессантов.
- Эссенциальная тромбоцитопения. Чаще диагностируется у людей в возрасте 50-70 лет. Ее развитие нередко связывают с перенесенными хирургическими вмешательствами, хроническими патологиями внутренних органов, недостатком железа. Лечение эссенциальной тромбоцитопении сводится к приему Аспирина. Так как серьезных проблем в работе организма не выявляется, то назначение агрессивных токсичных лекарственных препаратов считается неоправданным.
- Синдром тромбоцитопеническая пурпура – этот вид заболевания был первым описан врачами. Диагностируется в основном в детском возрасте. У девочек он встречается гораздо чаще, чем у мальчиков. Синдром связан с нарушением свертываемости крови, поэтому пациенту нужно будет не только пройти курс лечения, но и постоянно наблюдаться у гематолога.
- Тромбоцитопения у новорожденных детей. Может развиться и в качестве сопровождающего состояния при врожденных патологиях, и в качестве вторичного заболевания при инфицировании младенца, преждевременном рождении или асфиксии при родах. Лечение начинают проводить еще в роддоме, применяя для этого преднизолон, иммуноглобулин, аскорбиновую кислоту. Нередко тромбоцитопения у новорожденных требует переливание тромбоцитарной массы. На весь период лечения малыша снимают с грудного вскармливания.
.
Степени заболевания тромбоцитопении
В медицине принято различать три степени тяжести течения заболевания:
- Легкая. Количество тромбоцитов в крови пациента находится на нижней границе нормы, никаких симптомов патологии нет. В большинстве случаев диагноз ставится совершенно случайно, например, во время стандартной диспансеризации. Никакого лечения легкая тромбоцитопения не требует, врачи применяют выжидательную тактику и наблюдают за состоянием здоровья пациента.
- Средняя. Количество тромбоцитов в крови снижено. Больной предъявляет жалобы на кровоизлияния под кожу, обширные гематомы даже при легких ударах, частые носовые кровотечения. Часто в такой форме протекает идиопатический вид заболевания. Лечение предпринимают только в том случае, если есть угроза внутренних кровотечений – например в желудке. Специфические лекарственные препараты при идиопатической тромбоцитопении назначают и тем, кто профессионально занимается спортом, поскольку риск сильных кровотечений и обширных излияний в ткани и под кожу у таких людей слишком высокий.
- Тяжелая. Заболевания проявляется обширными кровотечениями во внутренние органы. В анализе крови резкое снижение количества тромбоцитов, вплоть до критических показателей. Лечение проводится в обязательном порядке и нередко требует пребывания пациента в стационарном отделении.
Как проявляется тромбоцитопения
В зависимости от степени тромбоцитопении человек может жаловаться на:
- спонтанные кровоизлияния под кожу и в слизистые;
- головокружение и периодическую тошноту;
- упадок сил и повышенную сонливость;
- длительное кровотечение при удалении зуба;
- слишком обильные менструации.
У беременных заболевание может проявляться в банальном упадке сил и частом образовании мелких и средних гематом под кожей. Лечение тромбоцитопении при беременности не проводится. Исключением являются случаи резкого снижения количества тромбоцитов в крови и жалобы на частые кровоизлияния под кожу. Лекарственная терапия проводится с целью профилактики кровоизлияния в мозг.
На страницах нашего сайта Добробут.ком имеется информация об иммунной тробоцитопении – что это такое, кто может диагностировать и как протекает лечение. Вопросы специалистам можно задать по телефону, номер которого указан на портале.
Связанные услуги: Универсальный мужской Check-up Универсальный женский Check-up (до 40 лет) Универсальный женский Check-up (после 40 лет)
- Как проявляется эпилепсия у взрослых и у детей. Почему возникают эпилептические приступы. Что можно предпринять в качестве первой помощи при эпилептическом припадке. Лечение.
- Клиническая картина при развитии разных видов фарингита. Как лечить хронический фарингит. Особенности терапии при разных формах воспаления глотки.
- Технология проведения процедуры плазмолифтинга. В чем суть плазмолифтинга позвоночника при артрозе. Подготовки перед плазмолифтингом тазобедренного сустава в ортопедии. Плазмолифтинг в гинекологии.
- Одной из частых причин рака легких является курение. Профилактика рака легких предполагает отказ от вредных привычек. Рак легких можно вылечить при ранней диагностике и рано начатой терапии.
Источник: https://www.dobrobut.com/library/c-trombocitopeniya-vidy-stepeni-zabolevaniya-principy-lecheniya

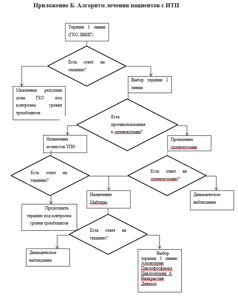 Алгоритм ведения пациента МКБ 10: D69,3. Год утверждения (частота пересмотра): г(пересмотр каждые 2 года). ID: КР150. URL: Профессиональные ассоциации: • Национальное гематологическое общество. Утверждены. Национальным гематологическим обществом. Согласованы.
Алгоритм ведения пациента МКБ 10: D69,3. Год утверждения (частота пересмотра): г(пересмотр каждые 2 года). ID: КР150. URL: Профессиональные ассоциации: • Национальное гематологическое общество. Утверждены. Национальным гематологическим обществом. Согласованы.