Новообразованиями называют ненормальные наросты ткани, которые могут возникнуть практически в любом участке тела. Средостение – область в середине грудной клетки между грудиной и позвоночником, в которой находятся жизненно важные органы — сердце, пищевод, трахея. Опухоли, которые развиваются в этой области, называются опухолями средостения.
Эта разновидность опухолей встречается очень редко.
Классификация и расположение опухолей средостения
- Опухоли средостения могут развиваться в одной из трех областей: в передней, средней или задней.
- Положение опухоли в средостении, как правило, зависит от возраста пациента.
- Дети более склонны к развитию опухолей в задней части средостения.
Новообразования часто доброкачественные (не раковые). У взрослых патологический рост ткани, наблюдается в передней части и опухоли, как правило, злокачественные (раковые). Взрослые пациенты с подобного рода патологией чаще всего в возрасте от 30 до 50 лет.
Причины опухолей и симптомы, указывающие на опасное заболевание
Существует целый ряд различных типов опухолей средостения. Причина этих новообразований непосредственно связана с тем местом локализации, где они образуются.
В передней части средостения:
- Лимфомы, включая болезнь Ходжкина и неходжкинские лимфомы.
- Тимома и киста-опухоль тимуса.
- Онкологические патологии щитовидной железы, как правило, показывают доброкачественный рост, но иногда могут быть раковыми.
В среднем средостении опухоли чаще развиваются по причине:
- Бронхогенного кистозно-доброкачественного роста, который начинается в дыхательной системе.
- Увеличения лимфатических узлов средостения.
- Доброкачественной кисты миокарда.
- Щитовидной массы средостения.
- Опухолей трахеи, обычно — доброкачественных.
- Сосудистых осложнения — таких, как отек аорты.
В задней части средостения:
- Экстрамедуллярные редкие наросты, которые начинаются в костном мозге и связаны с тяжелой анемией.
- Патология лимфатических узлов средостения.
- Нейроэнтерическая киста средостения – очень редкий рост с участием, как нервов, так и клеток желудочно-кишечного тракта.
- Нейрогенная опухоль средостения – самый распространенный случай среди задних опухолей средостения. В этом случае основу опухоли составляют раковые клетки нервов. Стоит отметить, что около 70 процентов из них являются доброкачественными.
Опухоли, которые образуются в средостении, известны, как первичные новообразования. Иногда они развиваются по причине метастазов раковых клеток из другой части тела.
Распространение рака из одной части тела в другую – один из показателей злокачественности процесса, поэтому, в этом случае, опухоли средостения всегда имеют сходную структуру.
Стоит отметить, что злокачественные новообразования средостения чаще образуются, как срединные.
- Опухоль средостения может не иметь никаких симптомов.
- Новообразования, как правило, обнаруживают во время рентгена грудной клетки, выполняемого для диагностики других болезней.
- Если симптомы развиваются, это является классическим показателем того, что опухоль начала свое распространение на окружающие органы, чаще всего – на легкие, со всеми сходными признаками соответствующей патологии.
Симптомы опухоли средостения:
- Кашель
- Сбивчивое дыхание
- Грудная боль
- Лихорадка / озноб
- Ночной пот
- Кашель с кровью
- Необъяснимая потеря веса
- Увеличение лимфатических узлов
- Дыхательная блокировка
- Ночное апноэ
- Охриплость
Методы диагностики опухолей средостения
К наиболее часто используемым методам диагностики опухолей средостения относят:
- Рентгенограмма грудной клетки.
- Компьютерная томография (КТ) грудной клетки.
- КТ-управляемая биопсия.
- Магнитно-резонансная томография (МРТ) грудной клетки.
- Медиастиноскопия с биопсией. Достаточно трудоемкий метод, который проводится под общим наркозом. Это исследование грудной полости используется специальную трубку, вставленную через небольшой разрез под грудной костью. Микроскопия образца полученной ткани способна определить наличие раковых клеток. Медиастиноскопия с биопсией позволяет врачам точно диагностировать от 80% до 90% всех опухолей средостения, из них – 95% до 100% передних опухолей.
Способы лечения и прогноз при наличии новообразований в средостении
Лечение, применяемое против опухолей средостения, зависит от типа новообразования и его расположения.
- Раковые опухоли тимуса требуют обязательного хирургического вмешательства, с последующим облучением или химиотерапией. Типы хирургии включают торакоскопию (малоинвазивный подход), медиастиноскопию (минимально инвазивный) и торакотомию (процедура осуществляется через открытый разрез в грудной стенке.
- Лимфомы рекомендуется лечить с помощью химиотерапии и последующим облучением.
- Нейрогенные опухоли, найденные в задней области средостения, лечатся только хирургическим путем.
По сравнению с традиционной хирургией, пациенты, которых лечат минимально инвазивными способами — такими, как торакоскопия или медиастиноскопия — испытывают меньше страдания при проведении операции.
Преимущества малоинвазивных операций в лечении опухоли средостения:
- Снижение послеоперационной боли.
- Короткое пребывание в больнице после операции.
- Более быстрое восстановление и возвращение к нормальному качеству жизни.
- Другие возможные преимущества включают снижение риска инфекции и меньшее постоперационное кровотечение.
Риски малоинвазивных способов включают осложнения излучения и химиотерапии. Стоит отметить, что любое хирургическое вмешательство предварительно обсуждается с пациентом и проводится ряд дополнительных обследований с целью выбора лучшего метода лечения.
Возможные осложнения малоинвазивного хирургического лечения включают в себя:
- Повреждение окружающих тканей и органов, например — сердца, перикарда или спинного мозга. Плевральной выпот – накопление жидкости между тонкими слоями плевры – частое явление при слишком сильном физическом воздействии на наружные стенки органов дыхательной системы, расположенных в средостении.
- Послеоперационный дренаж.
- Послеоперационная инфекция или кровотечение.
Оцените — (1
Источник: https://www.operabelno.ru/razvitie-opuxoli-sredosteniya-i-prognozy-lecheniya/
Опухоли средостения: виды, симптомы, современные методы лечения
Все опухоли средостения являются актуальной проблемой для современной торакальной хирургии и пульмонологии, т. к. такие новообразования разнообразны по своему морфологическому строению, могут быть изначально злокачественными или склонны к малигнизации.
Кроме этого, они всегда несут потенциальный риск по возможной компрессии или прорастанию в жизненно важные органы (дыхательные пути, сосуды, нервные стволы или пищевод) и удалить их хирургически технически сложно.
В этой статье мы ознакомим вас с разновидностями, симптомами, способами диагностики и лечения опухолей средостения.
К опухолям средостения относят группу расположенных в медиастинальном пространстве различных по морфологическому строению новообразований. Обычно они образуются из:
- тканей органов, находящихся в пределах средостения;
- тканей, расположенных между органами средостения;
- тканей, появляющихся при нарушениях внутриутробного развития плода.
По данным статистики новообразования медиастинального пространства выявляются в 3-7 % случаев всех опухолей. При этом около 60-80 % из них оказываются доброкачественными, а 20-40 % – раковыми. Такие новообразования с одинаковой долей вероятности могут развиваться как у мужчин, так и у женщин. Обычно они выявляются у людей 20-40 лет.
Немного анатомии
Трахея, главные бронхи, легкие, диафрагма. Пространство, ограниченное ними, и есть средостение.
Средостение находится в средней части грудной клетки и ограничено:
- грудиной, реберными хрящами и позадигрудинной фасцией – спереди;
- предпозвоночной фасцией, грудным отделом позвоночного столба и шейками ребер – сзади;
- верхним краем рукоятки грудины – сверху;
- листками медиальной плевры – по бокам;
- диафрагмой – снизу.
В области средостения находятся:
- вилочковая железа;
- пищевод;
- дуга и ветви аорты;
- верхние отделы верхней полой вены;
- подключичные и сонные артерии;
- лимфатические узлы;
- плечеголовной ствол;
- ветви блуждающего нерва;
- симпатические нервы;
- грудной лимфатический проток;
- бифуркация трахеи;
- легочные артерии и вены;
- клетчаточные и фасциальные образования;
- перикард и др.
В средостении для обозначения локализации новообразования специалисты выделяют:
- этажи – нижний, средний и верхний;
- отделы – передний, средний и задний.
Классификация
Все опухоли средостения разделяют на первичные, т. е. образующиеся в нем изначально, и вторичные – возникающее вследствие метастазирования раковых клеток из других органов, находящихся вне медиастинального пространства.
Первичные новообразования могут формироваться из различных тканей. В зависимости от этого факта выделяют такие типы опухолей:
- лимфоидные – лимфо- и ретикулосаркомы, лимфогранулемы;
- тимомы – злокачественные или доброкачественные;
- неврогенные – неврофибромы, параганглиомы, невриномы, ганглионевромы, злокачественные невриномы и др.;
- мезенхимальные – лейомиомы, лимфангиомы, фибро-, ангио-, липо- и лейомиосаркомы, липомы, фибромы;
- дисэмбриогенетические – семиномы, тератомы, хорионэпителиомы, внутригрудной зоб.
В некоторых случаях в медиастинальном пространстве могут образовываться псевдоопухоли:
- аневризмы на крупных кровеносных сосудах;
- увеличенные конгломераты лимфатических узлов (при саркоидозе Бека или туберкулезе);
- истинные кисты (эхинококковые, бронхогенные, энтерогенные кисты или целомические кисты перикарда).
Как правило, в верхнем отделе средостения обычно выявляются лимфомы, загрудинный зоб или тимомы, в среднем – перикардиальные или бронхогенные кисты, в переднем – тератомы, лимфомы, тимомы мезенхимальные новообразования, в заднем – неврогенные опухоли или энтерогенные кисты.
Симптомы
Основной симптом опухоли средостения — умеренной интенсивности боль в грудной клетке, возникающая из-за прорастания опухоли в стволы нервов.
Как правило, новообразования средостения выявляются у людей 20-40 лет. В течении заболевания выделяют:
- бессимптомный период – опухоль может обнаруживаться случайно во время проведения обследования по поводу другого заболевания или на снимках флюорографии, выполняющихся во время профосмотров;
- период выраженных симптомов – из-за роста новообразования наблюдается нарушение в функционировании органов медиастинального пространства.
Продолжительность отсутствия симптомов во многом зависит от размеров и места локализации опухолевого процесса, разновидности новообразования, характера (доброкачественного или злокачественного), скорости роста и отношения к находящимся в средостении органам. Период выраженных симптомов при опухолях сопровождается:
- признаками сдавления или инвазии органов медиастинального пространства;
- специфическими симптомами, характерными для того или иного новообразования;
- общими симптомами.
Как правило, при любых новообразованиях первым признаком заболевания становится боль, возникающая в области грудной клетки. Она провоцируется прорастанием или компрессией нервов или нервных стволов, является умеренно-интенсивной и может отдавать в шею, область между лопатками или надплечье.
Если опухоль располагается слева, то она вызывает боли стенокардического характера, а при компрессии или прорастании пограничного симпатического ствола нередко проявляется синдромом Горнера, сопровождающимся покраснением и ангидрозом половины лица (со стороны поражения), опущением верхнего века, миозом и энофтальмом (западением глазного яблока в орбите). В некоторых случаях при метастазирующих новообразованиях появляются боли в костях.
Иногда опухоль медиастинального пространства может сдавливать стволы вен и приводить к развитию синдрома верхней полой вены, сопровождающемуся нарушением оттока крови от верхней части туловища и головы. При таком варианте появляются следующие симптомы:
- головные боли;
- ощущения шума и тяжести в голове;
- боли в груди;
- одышка;
- вздутие вен в области шеи;
- повышение центрального венозного давления;
- отечность и синюшность в области лица и грудной клетки.
При компрессии бронхов появляются такие признаки:
- кашель;
- затрудненность дыхания;
- стридорозное дыхание (шумное и свистящее).
При сдавлении пищевода появляется дисфагия, а при компрессии гортанного нерва – дисфония.
Специфические симптомы
При некоторых новообразованиях у больного наблюдаются специфические симптомы:
- при злокачественных лимфомах ощущается кожный зуд и появляется потливость в ночное время;
- при нейробластомах и ганглионевромах увеличивается выработка адреналина и норадреналина, приводящая к повышению артериального давления, иногда опухоли продуцируют вазоинтестинальный полипептид, провоцирующий диарею;
- при фибросаркомах может наблюдаться спонтанная гипогликемия (понижение уровня сахара в крови);
- при внутригрудном зобе развивается тиреотоксикоз;
- при тимоме появляются признаки миастении (у половины пациентов).
Общие симптомы
Такие проявления заболевания в большей мере свойственны для злокачественных новообразований. Они выражаются в следующих симптомах:
- частая слабость;
- лихорадочное состояние;
- боли в суставах;
- нарушения пульса (бради- или тахикардия);
- признаки плеврита.
Диагностика
Заподозрить развитие опухоли средостения пульмонологи или торакальные хирурги могут по наличию вышеописанных симптомов, но с точностью поставить такой диагноз врач может только на основании результатов инструментальных методов обследования. Для уточнения места локализации, форм и размеров новообразования могут назначаться следующие исследования:
- рентгенография;
- рентгеноскопия грудной клетки;
- рентгенография пищевода;
- полипозиционная рентгенография.
Более точную картину заболевания и степень распространенности опухолевого процесса позволяют получить:
- КТ;
- ПЭТ или ПЭТ-КТ;
- МРТ;
- МСКТ легких.
При необходимости для выявления опухолей медиастинального пространства могут применяться некоторые эндоскопические методики обследования:
- бронхоскопия;
- видеоторакоскопия;
- медиастиноскопия.
При бронхоскопии специалисты могут исключить наличие опухоли в бронхах и прорастание новообразования в трахею и бронхи. Во время такого исследования может выполняться трансбронхиальная или транстрахеальная биопсия тканей для последующего гистологического анализа.
При другом месте локализации опухоли для забора тканей на анализ может выполняться аспирационная пункционная или трансторакальная биопсия, проводящаяся под контролем рентгена или УЗИ.
Наиболее предпочтительным способом взятия тканей биоптата является диагностическая торакоскопия или медиастиноскопия. Такие исследования позволяют осуществлять забор материала для исследования под контролем зрения. Иногда для взятия биоптата выполняется медиастинотомия.
При таком исследовании врач может сделать не только забор тканей на анализ, но и провести ревизию средостения.
Если при обследовании пациента выявляется увеличение надключичных лимфоузлов, то ему назначается прескаленная биопсия. Эта процедура заключается в выполнении иссечения прощупываемых лимфоузлов или участка жировой клетчатки в зоне угла яремной и подключичной вен.
При вероятности развития лимфоидной опухоли пациенту проводится костномозговая пункция с последующей миелограммой. А при наличии синдрома верхней полой вены выполняется измерение ЦВД.
Лечение
Основной метод лечения опухоли средостения — удаление ее хирургическим путем.
Как злокачественные, так и доброкачественные опухоли средостения должны удаляться хирургическим путем в самые ранние сроки. Такой подход к их лечению объясняется тем фактом, что все они несут высокий риск развития компрессии окружающих органов и тканей и малигнизации. Хирургическая операция не назначается только пациентам со злокачественными новообразованиями на запущенных стадиях.
Хирургическое лечение
Выбор способа хирургического удаления опухоли зависит от ее размеров, типа, места расположения, наличия других новообразований и состояния больного.
В некоторых случаях и при достаточном оснащении клиники злокачественная или доброкачественная опухоль может удаляться при помощи малоинвазивных лапароскопических или эндоскопических методик. При невозможности их применения больному проводится классическая хирургическая операция.
В таких случаях для доступа к опухоли при ее односторонней локализации выполняется боковая или передне-боковая торакотомия, а при загрудинном или двухстороннем расположении – продольная стернотомия.
Больным с тяжелыми соматическими заболеваниями для удаления новообразований может рекомендоваться проведение трансторакальной ультразвуковой аспирации опухоли.
А при злокачественном процессе выполняется расширенное удаление новообразования.
При запущенных стадиях рака проводится паллиативное иссечение тканей опухоли для устранения сдавлений органов медиастинального пространства и облегчения состояния пациента.
Лучевая терапия
Необходимость проведения лучевой терапии определяется типом новообразования. Облучение при лечении опухолей средостения может назначаться как до операции (для уменьшения размеров новообразования), так и после нее (для уничтожения всех оставшихся после вмешательства раковых клеток и профилактики рецидивов).
Химиотерапия
Необходимость проведения курсов химиотерапии определяется типом новообразования. Назначение цитостатиков при опухолях средостения проводится и при комплексном лечении, и для профилактики рецидивов. Химиотерапия может применяться как самостоятельно, так и в сочетании с облучением.
Опухоли средостения относятся к опасным онкологическим заболеваниям, т. к. такие новообразования способны вызывать компрессию жизненно важных органов и структур медиастинального пространства.
Кроме этого, многие доброкачественные новообразования могут перерождаться в раковые.
Раннее обращение к специалисту и своевременное начало лечения таких опухолей существенно улучшает прогнозы на излечение пациента и предупреждает развития тяжелых осложнений.
К какому врачу обратиться
При появлении неприятных ощущений или болей в области груди следует обратиться к пульмонологу или торакальному хирургу.
При подозрении на развитие опухоли средостения для уточнения диагноза врач может назначить больному следующие методики обследования: рентгенография, рентгеноскопия грудной клетки, КТ, МРТ, МСКТ легких, бронхоскопия, видеоторакоскопия, диагностическая торакоскопия или медиастиноскопия, трансбронхиальная или транстрахеальная биопсия и др.
Источник: https://myfamilydoctor.ru/opuxoli-sredosteniya-vidy-simptomy-sovremennye-metody-lecheniya/
Опухоли и кисты средостения
21014
Опухоли и кисты средостения — новообразования различного гистогенеза, объединенные в одну нозологическую группу, благодаря расположению в одной анатомической области — в средостении. Для удобства определения топографии средостения и локализации патологических процессов в нем предложены различные варианты разграничения средостения на 3, 4 и более отделов (Линденбратен Л.Д., 1960; Twining, 1938; Friel, 1958; Stryg, 1968). Большое распространение получило предложение Twining (рис. 1) разделять средостение двумя вертикальными и двумя горизонтальными плоскостями на 9 отделов, включающих три отдела (передний, средний, задний) и 3 этажа (верхний, средний, нижний). На боковой рентгенограмме граница между передним и средним отделами проходит через грудино-ключичный сустав, между средним и задним отделами — по задней стенке трахеи (Давыденко В.А. и соавт., 1971). Верхняя горизонтальная плоскость проходит через V грудной позвонок, нижняя — через VIII грудной позвонок. Хотя эта анатомическая классификация получила большое распространение в клинической практике, чаще средостение при описании локализации опухолей делят на 3 отдела: переднее (передне-верхнее, или преваскулярное), среднее (висцеральное), заднее (паравертебральное). Патоморфологические формы опухолей и кист средостения характеризуются чрезвычайным многообразием, трудностями при ряде заболеваний (тимома, тератома) дифференциации перехода доброкачественных опухолей в злокачественные, большой вариабельностью степени злокачественности.
Рис. 1. Схема условного деления средостения (по Twining)
Развитие опухоли или кисты в средостении среди ряда важных органов и тканей, в ограниченном пространстве, приводит к сдавлению, смещению элементов средостения, создавая риск для жизни больных. При этом угроза для жизненно важных функций органов средостения существует, как при злокачественных процессах, так и доброкачественных. Опухоли могут исходить из самих органов, расположенных между органами тканей, а также тканей, являющихся стенками средостения, смещенных в средостение. Кисты являются следствием патологических процессов и пороков развития с формированием полостей. Особенностями проблемы опухолей и кист средостения являются морфологические и анатомо-физиологические характеристики средостения; высокий риск для жизни патологических процессов и их осложнений, обусловленный локализацией; трудности морфологической верификации при ее обязательности для решения вопроса о программе лечения; неопределенность лечебной тактики при ряде заболеваний и их осложнений. Среди вариантов течения заболевания особое значение имеют: наличие медиастинального синдрома, прежде всего с вовлечением в процесс жизненно важных органов; инфильтрирующий рост злокачественных опухолей с переходом на органы средостения; развитие клиники, обусловленной продукцией биологически активных продуктов; прорывы кист в дыхательные пути; нагноение кист. В структуре онкологических заболеваний опухоли и кисты средостения по литературным данным составляют 3—7%, из них около 80% — доброкачественные новообразования, а 20%— злокачественные. Озлокачествление доброкачественных опухолей средостения отмечают в 17—41% случаев. Среди лимфом у детей и у взрослых превалируют неходжкинские лимфомы. Тимомы составляют 10—20% всех новообразований средостения (Coben, 1986; Nonaka, 1996). К редким видам новообразований средостения относятся кисты грудного лимфатического протока, аденомы и кисты паращитовидных желез, кисты вилочковой железы, мезенхимальные опухоли и др. В структуре новообразований средостения в 80-х годах превалировали кисты, нейрогенные опухоли (Неймарк И.И., 1981; Дедков И.П., Захарычев В.Д., 1982). За период 1959—1996 гг. выявилось увеличение удельного веса заболеваний вилочковой железы (Побегалов Е.С., 1996). По данным T.W. Shield (1994), у взрослых чаще всего наблюдают нейрогенные опухоли, кисты, тимомы. У детей в 2 раза чаще, чем у взрослых, находят нейрогенные опухоли (Silverman N.A. et. al., 1980; Block M.I., 2001). Собирательный характер термина «Опухоли и кисты средостения», трудности определения при ряде опухолей доброкачественного или злокачественного характера, необходимость дифференциации опухолей и кист средостения с другими новообразованиями средостения, развитие методов диагностики, изменения подходов к выбору методов лечения, возросшая эффективность при применении новых технологий с учетом характеристики патологических процессов обусловило на протяжении последних десятилетий разработку множества классификаций: клинико-анатомических, клинико-рентгенологических, гистогенетических, хирургических (Петровский Б.В., Гольберт З.В. и Лавникова Г.А. в модификации Дедкова И.П., Захарычева В.Д. и др.).
- В последнее время часто применяется классификация по источнику происхождения новообразований средостения, включающая:
- Первичные новообразования средостения гистогенетически можно разделить на 3 группы.
- • неврогенные (клеток ганглиев, оболочек нервов, параганглионарные); • производные мезенхимомы (волокнистой соединительной ткани, жировой, мышечной, лимфоретикулярной ткани, сосудов).
- • из зачатков щитовидной и паращитовидной желез (аденома, рак);
- • из мультипотентных клеток (тератома, хорионэпителиома, семинома).
1) первичные новообразования средостения, развившиеся из тканей, присущих медиастинальному пространству, или смещенных в него при нарушениях эмбриогенеза; 2) вторичные новообразования средостения из тканей и органов, расположенных вне средостения, но метастазирующих, прорастающих в него; 3) опухоли органов средостения (пищевода, трахеи, перикарда, грудного лимфатического протока); 4) опухоли из тканей, ограничивающих средостение (плевры, грудины, диафрагмы); 5) псевдоопухолевые заболевания (туберкулез лимфоузлов, паразитарные кисты, аневризмы и пороки развития сосудов, болезнь Бенье—Бека—Шаумена, ограниченные воспалительные процессы); 6) первичные новообразования средостения из тканей, расположение в средостении которых обусловлено эмбриогенетически или является следствием смещения тканей в средостение. 1. Опухоли, возникающие из тканей, типичных для средостения: 2. Опухоли, развившиеся из тканей, смещенных в средостение при нарушении эмбриогенеза: 3. Опухоли вилочковой железы (кисты, гиперплазия, тимома, лимфогранулематоз тимуса). Наиболее распространенной международной классификацией первичных новообразований средостения является классификация T.W. Davis et al. (1995). • Нейрогенные опухоли: шваннома; нейрофиброма; ганглионеврома; ганглионейробластома; нейробластома; параганглиома (феохромоцитома); хемодектома.
- • Кисты: бронхогенные; развившиеся в результате удвоения кишечного зачатка (дупликационные); мезотелиальные (плевроперикардиальные); нейроэнтеральные; неклассифицируемые.
- • Новообразования вилочковой железы: тимома; киста; карцинома; тимолипома.
- • Лимфомы: лимфогранулематоз; неходжкинские лимфомы: первичная медиастинальная лимфома из В-клеток; лимфобластная; крупноклеточная диффузная; прочие.
- • Герминогенные опухоли: доброкачественные (эпидермоидная киста; дермоидная киста; зрелая тератома); злокачественные (семинома; несеминомная герминогенная опухоль).
- • Мезенхимальные опухоли: липома/липосаркома; фиброма/фибросаркома; лейомиома/лейомиосаркома; миксома; мезотелиома; рабдомиома/рабдомиосаркома; гемангиома/гемангиосаркома; гемангиоперицитома; лимфангиома (кистозная гигрома); лимфангиомиома; лимфангиоперицитома.
- • Эндокринная патология: эктопия паращитовидной железы; средостенная локализация щитовидной железы; карциноид.
- • Другие: гигантская гиперплазия лимфоузлов (болезнь Кастельмана); гранулема.
Вторичные опухоли образуются из тканей вне средостения (щитовидная железа, кости, легкие). Эти новообразования мигрируют, прорастают или метастазируют в средостение. В клинических целях для более четкой дифференциации злокачественных и доброкачественных опухолей отдельные их виды были классифицированы. Эпителиальные опухоли: • Тимома: — тип А (веретеноклеточная, медуллярная); — тип АБ (смешанная); — тип Б1 (богатая лимфоцитами, лимфоцитарная, в основном кортикальная, органоидная); — тип Б2 (кортикальная); — тип БЗ (эпителиальная, атипическая, сквамоидная, высокодифференцированная карцинома тимуса); — микронодуллярная тимома; — метапластическая тимома; — микроскопическая тимома; — склерозирующая тимома; — липофиброаденома. • Карцинома тимуса (включая нейроэндокринные эпителиальные опухоли тимуса): — плоскоклеточная карцинома; — базалиоидная карцинома; — мукоэпидермоидная карцинома; — карцинома, похожая на лимфоэпителиому; — саркоматоидная карцинома (карциносаркома); — светлоклеточная карцинома; — аденокарцинома; — папиллярная аденокарцинома; — карцинома с транслокацией t (15;19); — высокодифференцированные нейроэндокринные карциномы (карциноидные опухоли): типичные карциноиды; атипичные карциноиды; — низкодифференцированные нейроэндокринные карциномы: — недифференцированные карциномы: крупно-клеточная нейроэндокринная карцинома; мелкоклеточная карцинома нейроэндокринного типа; — комбинированные эпителиальные опухоли тимуса, включающие нейроэндокринные карциномы. • Герминогенные опухоли одного гистологического типа (чистые герминогенные опухоли): — семинома; — эмбриональная карцинома; — опухоли желточного мешка; — хориокарцинома; — тератома зрелая; — тератома незрелая.
• Герминогенные опухоли более чем одного гистологического типа (смешанные герминогенные опухоли). Вариант: полиэмбриома.
• Герминогенные опухоли со злокачественной опухолью соматического типа. • Герминогенные опухоли с гематологической злокачественной опухолью. • В-клеточная лимфома: — первичная медиастинальная крупноклеточная В-клеточная лимфома; — экстранодальная В-клеточная лимфома маргинальной зоны тимуса из лимфоидной ткани, ассоциированной со слизистой. — Т-клеточная лимфома: — Т-лимфобластная лимфома из клеток-предшественников; — Т-лимфобластный лейкоз из клеток-предшественников; — Т-клеточный острый лимфобластный лейкоз из клеток-предшественников; — острый лимфобластный лейкоз/Т-клеточная лимфобластная лимфома из клеток-предшественников. • Лимфогранулематоз средостения. • Лимфомы неясного генеза (между лимфогранулематозом и неходжкинскими лимфомами). • Гистиоцитарные опухоли и опухоли из дендритных клеток: — гистиоцитоз из клеток Лангерганса; — саркома из клеток Лангерганса; — гистиоцитарная саркома; — злокачественный гистиоцитоз; — фолликулярная опухоль из дендритных клеток; — фолликулярная саркома из дендритных клеток; — опухоль из дендритных клеток; — саркома из дендритных клеток. • Миелоидная саркома и острая миелоидная лейкемия экстрамедуллярного происхождения. Наиболее частые локализации новообразований средостения нашли отражение во многих литературных источниках. Наибольшее распространение в мире получили данные T.W. Shield (1991), M.I. Block (2001). На основании их работ целесообразно использовать схему, представленную в табл. 1. При этом следует учесть определенную взаимосвязь наиболее частых локализаций новообразований средостения в областях средостения с возрастом больных. В переднем средостении у взрослого чаще наблюдается тимома, у ребенка и подростка— лимфома или герминогенная опухоль. В заднем средостении (паравертебрально) у новорожденного чаще отмечается нейробластома (злокачественная), у ребенка— ганглионеврома (доброкачественная), у взрослого — шваннома. Опухоли и кисты средостения наблюдаются в разных возрастных группах, преимущественно в 20—40 лет. Одинаково часто болеют мужчины и женщины. В клинике опухолей и кист средостения можно выделить два периода: скрытый, бессимптомный, выраженных клинических проявлений.
Таблица 1. Наиболее частая локализация первичных новообразований средостения
Диагностика опухолей и кист средостения на стадии бессимптомного течения при случайном или профилактическом рентгенологическом исследовании происходит у 25—50% больных. При кистах средостения симптомы могут отсутствовать у 63,8% больных (Shinichi Takeda et al., 2003). В стадии выраженных клинических симптомов можно выделить несколько групп признаков: • начальные клинические проявления; • местные симптомы; • системные проявления патологии, включающие и внемедиастинальные локальные признаки; • ассоциированные клинические синдромы; • специфические симптомы, обусловленные биологически активными продуктами опухолей. Частота клинических проявлений опухолей и кист средостения связана с возрастом больных, характером патологического процесса. У взрослых клинические признаки отмечаются у 40—60% пациентов, у детей — у 60—80%, при злокачественных новообразованиях — у 80%.
- Наиболее часто в начале клинических проявлений болезни отмечаются боли в грудной клетке, затруднение дыхания, кашель, лихорадка, носящая субфебрильный постоянный или перемежающий фебрильный характер.
- Среди местных клинических проявлений следует отметить болевой синдром, синдром компрессии органов и тканей средостения, признаки воспалительных, деструктивных, геморрагических осложнений.
- Он включает следующие варианты:
- Синдром сдавления верхней полой вены встречается в 6,6—39% случаев.
Источник: https://medbe.ru/materials/khirurgiya-sredosteniya/opukholi-i-kisty-sredosteniya/
Развитие опухоли средостения и прогнозы лечения. Что такое средостение легких
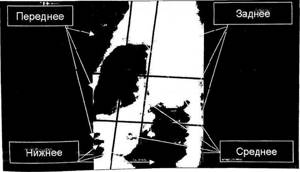
- Опухоли средостения могут развиваться в одной из трех областей: в передней, средней или задней.
- Положение опухоли в средостении, как правило, зависит от возраста пациента.
- Дети более склонны к развитию опухолей в задней части средостения.
Новообразования часто доброкачественные (не раковые). У взрослых патологический рост ткани, наблюдается в передней части и опухоли, как правило, злокачественные (раковые).
Взрослые пациенты с подобного рода патологией чаще всего в возрасте от 30 до 50 лет.
Причины опухолей и симптомы, указывающие на опасное заболевание
Существует целый ряд различных типов опухолей средостения. Причина этих новообразований непосредственно связана с тем местом локализации, где они образуются.
В передней части средостения:
- Лимфомы, включая болезнь Ходжкина и неходжкинские лимфомы.
- Тимома и киста-опухоль тимуса.
- Онкологические патологии щитовидной железы, как правило, показывают доброкачественный рост, но иногда могут быть раковыми.
В среднем средостении опухоли чаще развиваются по причине:
- Бронхогенного кистозно-доброкачественного роста, который начинается в дыхательной системе.
- Увеличения лимфатических узлов средостения.
- Доброкачественной кисты миокарда.
- Щитовидной массы средостения.
- Опухолей трахеи, обычно — доброкачественных.
- Сосудистых осложнения — таких, как отек аорты.
В задней части средостения:
- Экстрамедуллярные редкие наросты, которые начинаются в костном мозге и связаны с тяжелой анемией.
- Патология лимфатических узлов средостения.
- Нейроэнтерическая киста средостения – очень редкий рост с участием, как нервов, так и клеток желудочно-кишечного тракта.
- Нейрогенная опухоль средостения – самый распространенный случай среди задних опухолей средостения. В этом случае основу опухоли составляют раковые клетки нервов. Стоит отметить, что около 70 процентов из них являются доброкачественными.
Опухоли, которые образуются в средостении, известны, как первичные новообразования. Иногда они развиваются по причине метастазов раковых клеток из другой части тела.
Распространение рака из одной части тела в другую – один из показателей злокачественности процесса, поэтому, в этом случае, опухоли средостения всегда имеют сходную структуру.
Стоит отметить, что злокачественные новообразования средостения чаще образуются, как срединные.
- Опухоль средостения может не иметь никаких симптомов.
- Новообразования, как правило, обнаруживают во время рентгена грудной клетки, выполняемого для диагностики других болезней.
- Если симптомы развиваются, это является классическим показателем того, что опухоль начала свое распространение на окружающие органы, чаще всего – на легкие, со всеми сходными признаками соответствующей патологии.
- Симптомы опухоли средостения:
- Кашель
- Сбивчивое дыхание
- Грудная боль
- Лихорадка / озноб
- Ночной пот
- Кашель с кровью
- Необъяснимая потеря веса
- Увеличение лимфатических узлов
- Дыхательная блокировка
- Ночное апноэ
- Охриплость
Диагностика рака средостения
Если есть подозрение на рак средостения, чтобы проверить его, выявить новообразование и поставить диагноз, используют:
- • опрос, знакомство с историей болезни;
- • осмотр (пальце-пальцевая перкуссия, пальпация);
- • тест на онкомаркеры;
- • УЗИ — проявляет другие очаги;
- • рентгенологическое обследование и флюорография (основной способ диагностирования);
- • эндоскопические исследования (бронхоскопия, эзофагоскопия, торакоскопия);
- • ПЭТ-КТ проверка, чтобы определить отдаленное метастазирование;
- • компьютерная или магнитно-резонансная томография, чтобы получить послойные фотографии онкообразования.
Какие методы диагностики используются для постановки диагноза
Прежде всего доктор собирает анамнез и проводит первичный осмотр. Врачу важно знать особенности клинической картины, время и периодичность появления симптомов. Также в данном случае важен семейный анамнез, потому как при генетической расположенности риск развития опухолевого образования значительно повышается.
Если говорить непосредственно о методах диагностики, они будут такими:
| Рентген грудной клетки | Это первое, что нужно сделать. Он позволяет увидеть новообразование, определить место его локализации, получить информацию про размеры и форму. |
| Компьютерная томография | Она позволяет подтвердить ранее полученные сведения, получить информацию о состоянии тканей и лимфоузлов. С помощью этой методики можно выявить метастазы, если они имеют место. |
| МРТ | Применяется для подтверждения или опровержения данных, полученных при проведении предыдущих исследований, на сегодняшний день считается одной из самых точных и информативных методик. |
| Бронхоскопия | Она становится одним из методов эндоскопической диагностики, позволяет оценить состояние бронхов и трахеи, понять, есть ли здесь раковые образования. Выполняется исследование при помощи специального инструмента – эндоскопа, проводится при наличии показаний. |
| Биопсия | Она нужна для определения характера опухоли, предполагает взятие тканей для проведения гистологического исследования. Это очень важная процедура, оказывающая большое влияние на определение схемы лечения. |
Терминальная стадия рака
Безусловно, обязательно проводятся анализы крови: общий, биохимический, на онкомаркеры. Они позволяют оценить состояние здоровья человека, выявить воспалительные процессы, если такие есть в организме, понять, с каким образованием приходится иметь дело – злокачественным или доброкачественным.
Клиническая картина новообразований
Опухоли средостения выявляются преимущественно в молодом и среднем возрасте с одинаковой частотой, как у мужчин, так и у женщин. Несмотря на то, что заболевания средостения могут длительное время не проявлять себя и обнаруживаться только на профилактическом исследовании, выделяют несколько симптомов, которыми характеризуются нарушения данного анатомического пространства:
- Неинтенсивные боли, локализующиеся в месте новообразований и отдающие в шею, плечо, межлопаточную область;
- Расширение зрачка, опущение века, западение глазного яблока – могут возникать в случае произрастания опухоли в пограничный симпатический ствол;
- Осиплость голоса – берет свое начало вследствие поражения возвратного гортанного нерва;
- Тяжесть, шум в голове, одышка, боли в груди, синюшность и отечность лица, набухание вен грудной клетки и шеи;
- Нарушение прохождения пищи по пищеводу.
На поздних стадиях заболеваний средостения наблюдаются повышение температуры тела, общая слабость, артралгический синдром, нарушение сердечного ритма, отеки конечностей.
Почему в средостении появляются образования
Многие специалисты считают, что большинство новообразований являются врожденными. Но, они длительное время находятся в неактивном состоянии, а при создании благоприятных условий начинают развиваться, и проявляются уже в подростковом возрасте или раньше.
Здесь речь идет про герминогенные образования, причиной появления которых становится первичная половая клетка. Такие опухоли диагностируются у детей и подростков. Есть и перечень наиболее распространенных локализаций. В нем кисты и опухоли средостения у детей стоят на одном из первых мест.
Даже если в таком возрасте заболевание не проявляется, оно даст о себе знать позже, когда человек достигнет трудоспособного возраста.
Точные причины пока назвать не удается. Есть мнение, что развитие опухолей средостения становится следствием облучения организма, негативного воздействия на него окружающей среды и других подобных факторов. Также играет роль наследственность. Если у кого-то в роду были диагностированы подобные заболевания, риск их возникновения повышается и у ребенка.
Киста Бейкера коленного сустава — лечение и профилактика
Относят к причинам и серьезные вирусные инфекции, поражающие организм. Они становятся причиной запуска патологических процессов в клетках, следствием которых и становится появление опухоли.
Верхнее и нижнее средостение
Верхнему средостению принадлежат все анатомические структуры, которые лежат выше верхнего края перикарда: его границами являются верхняя апертура грудины и линия, проведенная между углом грудной клетки и межпозвонковым диском Th4-Th5.
Нижнее средостение ограничивается верхними краями диафрагмы и перикарда и, в свою очередь, также делится на переднюю, среднюю и заднюю части.
Переднее, среднее, заднее средостение
Переднее средостение спереди ограничено грудиной, сзади – плечеголовными венами, перикардом и плечеголовным стволом. В данном пространстве находятся внутренние грудные вены, грудная артерия, лимфоузлы средостения и тимус – вилочковая железа.
Строение среднего средостения: сердце, полые вены, плечеголовные вены и плечеголовной ствол, дуга аорты, восходящая аорта, диафрагмальные вены, главные бронхи, трахея, легочные вены и артерии.
Заднее средостение ограничено трахеей и перикардом в передней части, в задней – позвоночником. В этой части органа располагаются пищевод, нисходящая аорта, грудной лимфатический проток, полунепарная и непарная вены, а также задние лимфоузлы средостения.
Клинические проявления заболевания
Чем раньше будет выявлена болезнь, тем проще справиться с ее лечением, в том числе, если речь идет про опухоли средостения.
Особое внимание следует уделить тому, что даже при доброкачественном течении, которое наблюдается в 60% случаев, большинство из образований может перерождаться в раковые, тем самым ухудшая дальнейшие прогнозы.
Ранняя диагностика поможет свести к минимуму вероятность такого развития событий, получить высокие шансы на полное выздоровление. Именно поэтому так важно внимательно изучить симптомы опухоли средостения, которые проявляются достаточно ярко.
Температура после химиотерапии: как себя вести и есть ли повод для волнений?
Сразу отметим, что есть определенный период, на протяжении которого заболевание не показывает клинических проявлений. Его продолжительность в каждом случае отличается, и зависит от таких факторов:
- размеры новообразования;
- особенности расположения;
- характер – злокачественный или доброкачественный;
- интенсивность роста;
- влияние на функционирование других органов.
В таких ситуациях опухоли и кисты средостения выявляются случайно в результате проведения профилактической флюорографии. Но, учитывая то, что большинство людей проходит ее систематически, обычно размеры новообразований достаточно небольшие.
Когда опухоль достигает достаточно крупных размеров или обретает злокачественный характер, человек начинает замечать яркую симптоматику. Первое, что появляется – периодические боли в области грудной клетки.
Они спровоцированы сдавливанием либо прорастанием новообразования в нервные окончания и стволы. Болевые ощущения отличаются степенью интенсивности, могут распространяться на шею, плечо, в межлопаточную область.
Только после полной диагностики возможна постановка диагноза
Есть у взрослых и дополнительные симптомы опухоли средостения, они заключаются в следующих моментах:
- болевые ощущения в области сердца. На самом деле, орган может быть полностью здоров, а боли появляются ввиду особенностей локализации образования, его расположения с левой стороны полости;
- синдром верхней полой вены. В этом случае симптомы появляются в результате нарушенного оттока крови от верхней части тела. В результате человек замечает частое появление шума в ушах, головные боли. Также наблюдается синюшность кожных покровов, одышка. Появляются отечности лица и грудной клетки, набухают вены на шее;
- если сдавлена трахея и бронхи, человека начинает мучить кашель и одышка;
- при сдавливании пищевода отмечается дисфагия.
Есть еще ряд клинических признаков, по которым можно заметить опухолевое образование, это:
- повышенная утомляемость и слабость;
- нарушение сердечных ритмов;
- лихорадка;
- резкое снижение веса без видимых причин;
- суставные боли, которые могут локализоваться даже в нескольких суставах;
- воспаления серозной оболочки легких или плевры.
Перечисленные признаки по большей части характерны для новообразований злокачественного характера. Также последние могут проявляться ночной потливостью, зудом кожи, снижением уровня глюкозы в крови, повышением артериального давления, даже диареей. Все зависит от вида образования, которое имеет место в конкретном случае.
В любой ситуации, если отмечаются перечисленные симптомы, необходимо срочно обратиться за медицинской помощью. Делать это важно, как можно скорее, потому как откладывание визита к врачу способствует только затруднению лечения.
Стадии рака средостения
Стадия характеризует степень распространения рака средостения:
- • нулевая, или in situ (0) — на раннем этапе патология практически не выявляется;
- • первая (1) — инкапсулированная опухоль без инвазии в медиастинальную клетчатку;
- • вторая (2) — есть инфильтрация жировой клетчатки;
- • третья (3) — прорастание нескольких органов средостения и лимфоузлов;
- • четвертая и последняя (4) — есть пораженные метастазами отдаленные органы.
Определить степень помогут фото и снимки компьютерной и магнитно-резонансной томографии, которые прикладываются к заключению врача-диагноста.
Лечение рака средостения
Рак средостения излечим, если пациенты вовремя обратятся к специалисту. Эффективное средство против, которое поможет победить и избавится от рака, предлагает торакальная хирургия. Действия хирурга направлены на полное удаление вовлеченных структур под общим обезболиванием.
Операбельный рак средостения и все пораженные ткани удаляют путем торакотомии, после чего назначают лучевую и химиотерапию. Цель — остановить рост опухоли, замедлить распространение. Облучение и химиотерапию также используют, если есть противопоказания к оперативному вмешательству.
Помочь облегчить состояние на всех этапах может симптоматическая терапия — заболевший принимает сильные обезболивающие препараты, сердечно-сосудистые средства.
Иногда клиническая ремиссия длится недолго. Когда заболевание возникает повторно (рецидивы), продолжительность жизни больного сокращается и тактика лечения меняется. Если рак средостения не лечить, его последствие — летальный исход.
Запущенный рак средостения и распад раковой опухоли также влияют на срок, отпущенный пациенту. Выживаемость составляет 35%, на нее влияют скорость, время протекания и динамика процесса.
Выздоровление возможно при своевременном обнаружении опухоли, что нередко случается при обращении в медицинское учреждение по поводу других заболеваний с похожими симптомами, или на профилактических осмотрах.
Профилактика рака средостения
Поскольку этиология рака средостения разнится и нет возможности полностью исключить повреждающий фактор, чтобы предотвратить его рекомендуется выполнять общие рекомендации, которые уменьшают шанс заболеть и в какой-то мере защищают от рака:
- • активный образ жизни;
- • отсутствие вредных привычек (курение, алкоголь);
- • нормальный сон;
- • режим дня;
- • здоровое питание.
Следует избегать стрессов, переутомления, сильных физических нагрузок, вовремя проходить профилактические осмотры и флюорографию, которая может показать образование. Только вовремя оказанная медицинская помощь поможет избежать смерти.
Направления
Болезни и лечение
- https://www.operabelno.ru/razvitie-opuxoli-sredosteniya-i-prognozy-lecheniya/
- https://med-kvota.ru/oncologya/rak_sredosteniya
- https://oncology24.ru/lechenie-raka/opuhol-sredosteniya.html
- https://www.neboleem.net/sredostenie.php
Источник: https://GolovaNeBoli.ru/kista/opuholi-sredosteniya-klassifikatsiya-i-prognoz-pri-nalichii-zabolevaniya.html
Опухоли средостения: этиология и лечение
Доброкачественные опухоли средостения обнаруживают чаще, чем злокачественные (4:1). Среди доброкачественных опухолей наиболее часты тератомы и невриномы, а среди злокачественных — опухоли лимфоидной ткани. В переднем средостении опухоли регистрируют в 2 раза чаще, чем в заднем.
Классификация
• Доброкачественные опухоли • Тимомы • Тератомы • Нейрогенные опухоли (невриномы) • Соединительнотканные опухоли (липомы, хондромы) • Сосудистые опухоли (гемангионы) • Б-ронхогенные кисты • Перикардиальные кисты • Злокачественные опухоли • Лимфомы • Герминомы • Нейробластомы. Опухоли переднего средостения • Дермоидные кисты (тератомы) • Частота. Тератомы чаще выявляют у подростков. В 80% случаев эти опухоли доброкачественные
•
Этиология
Тератомы исходят из того же эмбрионального глоточного кармана, что и вилочковая железа (III-IV пары) • Патологическая анатомия. В состав тератомы входят производные всех зародышевых листков, включая элементы эктодермального, энтодермального и мезодермального происхождения
• Диагноз. Тератомы диагностируют рентгенографически. На снимках они выглядят как гладкостенные кисты или плотные гомогенные тени, часто с кальцинированными стенками. Внутри опухоли можно обнаружить самые различные структуры (например, зубы). До развития инфекционных осложнений или злокачественных изменений эти кисты обычно бессимптомны
Лечение
торакотомия, полное удаление опухоли. • Тимомы (опухоли вилочковой железы) • Частота. Среди опухолей передневерхнего отдела средостения, поражающих взрослых, тимомы обнаруживают чаще всего. Тимомы могут возникать в любом возрасте, чаш.е в 50-60 лет.
Около 40-50% больных с тимомами имеют сопутствующую тяжёлую псевдопаралитическую миастению • Патологическая анатомия • Опухоли тимуса по клеточной природе могут быть лимфоидными, эпителиальными, веретеноклеточными или смешанными • 2/3 тимом расценивают как доброкачественные; из них 10% представлено простыми кистами • При эпителиальных тимомах прогноз неблагоприятный, при веретено-клеточных тимомах — значительно лучше • Легче всего отличить доброкачественную опухоль от злокачественной по её наклонности к поражению смежных тканей. Доброкачественные опухоли инкапсулированы. Злокачественные опухоли инвазивны, они прорастают в близлежащие органы или плевральные полости. Отдалённое метастазирование возникает относительно редко • Диагноз • У большинства пациентов с тимомами симптоматики нет; опухоль обнаруживают случайно при рентгенографии органов грудной клетки. Появление симптоматики обусловлено инвазией злокачественной опухоли. Возникают боль в груди, одышка и синдром верхней полой вены • Помогают диагностике аномалии, выявленные при рентгенографии, КТ или МРТ органов грудной клетки; сопутствующая тяжёлая псевдопаралитическая миастения. При таких обстоятельствах необходимо исследовать средостение на наличие опухоли тимуса. Наибольшую помощь оказывает боковая рентгенография органов грудной клетки, поскольку в прямой проекции небольшие опухоли могут быть скрыты в тени больших сосудов • Хирургическое лечение. Большинство опухолей тимуса удаляют через срединный стернотомический доступ (возможна торакотомия) • Тимомы, не сопровождаемые тяжёлой миастенией: необходимы обследование средостения и удаление опухоли • Доброкачественные опухоли удаляют • Злокачественные опухоли. При возможности следует удалить все области распространения опухоли. Когда инвазирующую опухоль тимуса невозможно удалить полностью или частично, прибегают к послеоперационной лучевой терапии. Химиотерапия и иммунотерапия не дают клинического эффекта • Тимомы, ассоциированные с тяжёлой миастенией, следует удалять целиком вместе с остальной частью тимуса. • Соединительнотканные опухоли • Частота. Занимают 3 место среди опухолей средостения • Патологическая анатомия. Соединительнотканные опухоли представлены фибромами, липомами, хондромами, миксомами
• Диагноз. Обычно у больных жалоб нет. Диагностика соединительнотканных опухолей рентгенологическая. Опухоли локализуются как в верхних, так и в нижних отделах переднего средостения. Они часто не имеют чётких границ, капсула этих опухолей выражена не во всех отделах
Лечение
хирургическое • Прогноз благоприятный. Опухоли заднего средостения • Нейрогенные опухоли (невриномы) • Частота. Занимают 2 место среди опухолей средостения. Невриномы могут быть проявлением нейрофиброматоза (болезни фон Реклингхаузена)
•
Этиология
Опухоли развиваются из нервных элементов симпатического ствола, ветвей блуждающего нерва, оболочек мозга и межрёберных нервов. Чаще располагаются в верхнем средостении • Патологическая анатомия. Шванномы, невролеммомы, ганглионевромы, нейрофибромы
• Диагноз. У большинства больных с невриномами жалоб нет. При росте опухоли в просвете спинномозгового канала (в виде песочных часов) возможна неврологическая симптоматика. Диагноз устанавливают рентгенологически, при помощи КТ органов грудной клетки. На снимках опухоли выглядят как округлые чётко очерченные тени, расположенные в области рёберно-позвоночного угла.
Лечение
хирургическое -торакотомия, удаление опухоли • Прогноз благоприятный. • Сосудистые опухоли • Частота. Сосудистые опухоли (гемангиомы, лимфангиомы) -достаточно редкая опухолевая патология средостения. Точных данных о частоте нет
•
Этиология
Опухоли развиваются из элементов стенки кровеносных или лимфатических сосудов • Патологическая анатомия. Опухоли представлены сосудистыми образованиями. Достаточно часто происходит их злокачественная трансформация
• Диагноз устанавливают рентгенологически и при помощи КТ
Лечение
хирургическое. • Бронхогенные кисты • Частота. Выявляют достаточно редко, чаще у женщин
•
Этиология
Развиваются из смешанных зародышевых зачатков передней кишки или трахеальнои почки • Патологическая анатомия. Тонкостенные образования, заполненные прозрачным (иногда слизистым) содержимым. Стенка кисты изнутри выстлана мерцательным эпителием
• Диагноз. Как и все опухоли средостения, диагностируют рентгенологически
Лечение
хирургическое. • Перикардиальные кисты обнаруживают редко. Это тонкостенные образования с прозрачным содержимым, легко разрывающиеся при выделении. Изнутри кисты выстланы однослойным плоским или кубическим эпителием, располагаются в нижних отделах средостения. Злокачественные опухоли средостения • Лимфома.
У 50% больных с лимфомами (включая болезнь Ходжкена) в процесс вовлечены медиастинальные лимфатические узлы. Из них только у 5% поражение затрагивает исключительно средостение • Симптомы: кашель, боль в груди, лихорадка и потеря массы тела • Диагноз подтверждают рентгенографически и биопсией лимфатических узлов.
Последнюю выполняют либо при медиастиноскопии, либо при передней медиастинотомии, либо при торакоскопии • Хирургическое лечение не показано. Больные подлежат комбинированной химио- и лучевой терапии. • Герминомы — опухоли, происходящие из эмбриональных зачатков, нормально дифференцирующихся в сперматозоиды и яйцеклетки.
Эти опухоли составляют менее 1% всех опухолей средостения.
Их метастазы регистрируют в лимфатических узлах, плевре, печени, костях и забрюшинном пространстве • Гистологические типы • Семинома • Эмбриональноклеточная саркома • Тератокарцинома • Хориокарцинома • Эндодермальная синусная опухоль • Симптомы: боль в груди, кашель и осиплость голоса при поражении возвратного гортанного нерва • Диагноз. Используют различные методы лучевой диагностики (рентгенография, МРТ, КТ органов грудной клетки) • Хирургическое лечение. По возможности производят полное удаление опухоли • Вспомогательная терапия. Семиномы очень чувствительны к облучению. При прочих клеточных типах хорошие результаты даёт химиотерапия.
См. также Опухоль, лучевая терапия; Опухоль, маркёры ; Опухоль, методы лечения ; Опухоль, стадии
МКБ
• С38 Злокачественное новообразование сердца, средостения и плевры • С78.1 Вторичное злокачественное новообразование средостения • D15.2 Доброкачественное новообразование средостения
Источник: http://therapycancer.ru/opukholi/954-opukholi-sredosteniya-etiologiya-i-lechenie