Ободочная кишка – это отдел желудочно-кишечного тракта, относящийся к толстому кишечнику, который является продолжением слепой кишки и продолжается затем в сигмовидную. Непосредственного процесса пищеварения в ней не происходит, т.к.
он завершается ранее, но идет активное всасывание полезных веществ, электролитов, жидкости и формируются каловые массы.
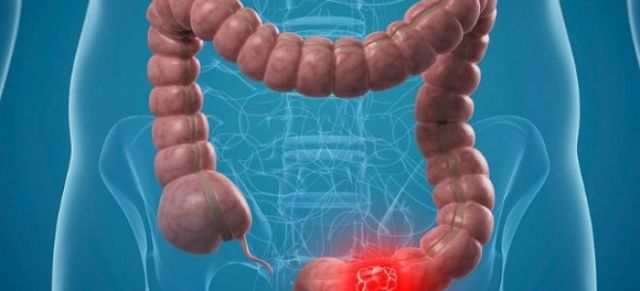
Рак ободочной кишки (обозначается аббревиатурой РОК) – это появление в каком-либо отделе кишки злокачественной опухоли, которое сопровождается соответствующей клинической картиной и течением заболевания.
Статистические данные
Чаще данный недуг диагностируют у жителей Северной Америки и в Австралии, ниже эти показатели в Европейских странах, и наиболее редко встречается в Азии, Южно-Американских и Африканских странах. Рак ободочной кишки составляет 5-6% в общем количестве выявляемых онкологических болезней, а среди всех злокачественных опухолей ЖКТ – занимает 2 место.
Более 70% пациентов, имеющих рак ободочной кишки, обращаются за помощью уже достигнув последних стадий (3-4), что затрудняет лечение.
При этом выяснено, что если производить оперативное вмешательство и химиотерапию, когда процесс еще локализован, то выживаемость в течение пяти лет наблюдается у 92% больных.
Если лечение проведено при уже имеющихся региональных метастатических очагах – пятилетняя выживаемость составляет 63%, с отдаленными метастазами – лишь 7%.
Причины патологии
- Наследственно обусловленная предрасположенность, приводит к раннему появлению опухоли в кишке. Если у Вас есть родственники, столкнувшиеся с РОК не достигнув 50 лет, этот факт скорее всего указывает на высокий риск развития заболевания и наследственную отягощенность.
- Нерациональное несбалансированное питание с доминирующей ролью животных жиров и рафинированных продуктов, а также с пониженным содержанием клетчатки, приводит к нарушению перистальтики в кишке, содержимое слишком долго в ней находится и теряет воду, формируются плотные конкременты с острыми краями.
- Длительные запоры, т.к. в этом случае кал становится твердым и способен серьезно повреждать стенку кишки. Повреждения ведут к воспалительным реакциям и повышенному делению клеток эпителия, что увеличивает вероятность появления раковой опухоли.
- Наличие заболеваний кишки, называемых предраковыми, то есть также часто преобразующихся со временем в раковые опухоли: болезнь Крона, НЯК, железистые полипы, дивертикулез, семейный полипоз и др.
- Преклонный возраст, когда в кишечнике ухудшается кровообращение, часта атония (понижение сократительной способности мускулатуры стенок кишки, приводящее к запорам), накапливаются патологические изменения в тканях.
Частота обнаружения рака ободочной кишки увеличивается после 40 лет и достигает максимума в 60-75 лет. Также заболевание может быть вызвано такими факторами как:
- ожирение, особенно у мужской части человечества;
- работа во вредных условиях, связанная с производственными интоксикациями;
- курение и любовь к алкоголю.
Классификация
МКБ 10 — злокачественная опухоль ободочной кишки обозначается кодом С18 (С18.1, С18.2, С18.3, С18.4, С18.5, С18.6, С18.7).
Под термином «Рак поперечной ободочной кишки» выделяют несколько разновидностей опухолей в зависимости от их происхождения (из какого вида клеток они получили развитие) и морфологии (приведенная классификация важна при гистологическом исследовании тканей новообразования):
- Аденокарцинома – наиболее распространенный вид рака ободочной кишки, происходит из атипично измененных эпителиальных клеток ее внутренней поверхности.
- Слизистая аденокарцинома – происходит из железистого эпителия стенки кишки, выделяющего слизь, соответственно сама всегда сильно покрыта ею.
- Перстневидно-клеточная карцинома – представлена перстневидными клетками, содержащими слизь в цитоплазме, видима как скопление пузырьков, которые не связаны друг с другом.
- Плоскоклеточный рак – образуется из плоскоклеточного эпителия, при микроскопии видны мостики и гранулы кератина, выявляется достаточно редко.
- Железисто-плоскоклеточная опухоль – объединяет в себе качества плоскоклеточного рака и аденокарциномы.
- Недифференцированный рак – клетки, составляющие опухоль, не выделяют слизь и не являются составляющими желез, образуют тяжи, которые отделяются соединительно-тканной стромой.
- Неклассифицируемый рак – ставится, когда опухоль не соответствует ни одному из перечисленных вариантов.
В зависимости от того, как относительно стенок кишки растет опухоль, существует три формы:
- Экзофитный рост – если опухоль выступает внутрь просвета кишки;
- Эндофитный рост – рак начинает врастать в стенку кишки, может распространяться на окружающие органы и ткани;
- Переходная форма – есть признаки обеих форм.
Рак толстого кишечника: симптомы и лечение.
Какой код геморроя по мкб 10 у взрослых?
Как диагностируется рак слепой кишки? Подробнее тут.
Стадии рака ободочной кишки
- 0 стадия – опухолевые клетки находятся в пределах слизистой кишечника и пока не распространились на более глубокие ее слои и в лимфоузлы;
- 1 стадия – затрагивается также подслизистая оболочка стенки кишки;
- 2А стадия – рак ободочной кишки распространяется на мышечный слой ее стенки, на прилегающие ткани, закрывает просвет кишки на половину или более, метастического распространения нет.
- 2В стадия – происходит прорастание рака в плевру, метастаз нет;
- 3А стадия – выше перечисленное и метастазы в регионарных лимфоузлах;
- 3В стадия – рак поражает подсерозный слой кишки и рядом находящиеся ткани, может затрагивать другие органы и плевру, есть метастазы в не более чем 3 регионарных лимфоузла;
- 3С стадия – метастазы распространяются в более чем 4 регионарных лимфоузла, закрывается просвет кишки;
- 4 – появляются отдаленные метастазы в другие органы.
Стадия заболевания определяет прогноз.
Симптомы и клинические проявления
То, какие симптомы будут сопровождать развивающийся рак ободочной кишки, часто коррелирует с локализацией процесса. Рассмотрим это подробнее.
Рак восходящей ободочной кишки. Чаще всего пациенты с опухолями такой локализации страдают болями, которые объясняются тем, что пассаж содержимого из тонкой кишки в слепую нарушается, из-за закрытия просвета опухолью.
Переваренная пища сократительными движениями кишечника постоянно проталкивается вперед и встречает сопротивление, на этом фоне возникают схваткообразные боли, появляются симптомы непроходимости кишечника, нарастает интоксикация.
Часто опухоль возможно ощутить сквозь стенку живота, как твердый патологический узел в кишке.
Рак печеночного изгиба ободочной кишки. В этом месте быстро происходит закрытие просвета кишки с ростом опухоли, часто возникают сложности с введением специального приспособления – эндоскопа, применяемого для осмотра патологического очага и взятия биопсийного материала из опухолевых тканей. Данные трудности вызываются из-за сильного отека слизистой и снижения подвижности кишки.
Рак поперечной ободочной кишки. Рак поперечно ободочной кишки в целом проявляется так же – в связи с нарушенным продвижением каловых масс по кишке, могут возникать резкие боли как основной симптом, развивается непроходимость кишечника, начинают всасываться токсины. Если же рост рака эндофитный, то болей может не быть, пока опухоль не распространится на окружающие ткани.
Опухоль печеночного угла ободочной кишки. В данном случае основную роль в развитии симптомов играет анатомическая близость к петле двенадцатиперстной кишки, то есть опухоль может распространяться и на нее, вызывать стеноз, нарушать отделение желчи в ее просвет.
При росте опухоли, ее распаде, метастазировании, происходит реакция на процесс в других отделах кишечника и органах брюшной полости. Это проявляется в обострении хронических заболеваний и возникновении острых: аппендицит, аднексит, холецистит, язвы двенадцатиперстной кишки и желудка и др.
Также не нужно забывать про развитие непроходимости, а иногда и образование свищей в прямую кишку, или в двенадцатиперстную.
Раковые опухоли нисходящего отдела ободочной кишки. Грозят в общем тем же, что и опухоли печеночного угла ободочной кишки. Различие в месте обнаружения при пальпации, локализации болей и особенностях лечения.
В общем можно описать течение рака ободочной кишки, выделив основные формы, синдромы, появляющиеся при рассматриваемом недуге. Симптомы рака ободочной кишки в различных клинических случаях могут сочетаться, но обычно можно вычленить преобладающие:
- опухолевидная форма рака – когда больной ничего не ощущает, но во время пальпации опухоль чувствуется;
- обтурационная – когда ход по кишке закрывается и симптоматика развивается в основном из-за нарушенного пассажа пищи. Появляются схваткообразные боли, живот вздувается, появляются патогномоничные для непроходимости кишечника симптомы (шум плеска, симптом падающей капли, симптом Обуховской больницы и т.д.), мучает рвота, идет интоксикация;
- токсико-анемическая – снижается гемоглобин, на фоне чего пациент становится бледным, сонным, вялым, слабеет, теряет толерантность к физическим нагрузкам, испытывает головокружение, одышку, перед глазами возникают мушки, темные пятна и т.д;
- псевдовоспалительная – имитирует воспалительный процесс в животе, пациент испытывает боли в животе, небольшие диспепсические расстройства, повышается температура, СОЭ, лейкоциты крови;
- энтероколитическая – как следует из названия в картине заболевания наблюдаются понос или запоры, вздутие, урчание, боли, кал со слизистым, кровянистым, гнойным отделяемым;
- диспепсическая – может развиться отвращение к определенным продуктам, пациенты испытывают тошноту, рвоту, часты отрыжка, тяжесть, боли в эпигастрии, в кишке скапливаются газы.
Такова бывает общая картина. Если вы обнаружили у себя симптомы рака ободочной кишки, то срочно обратитесь в больницу. Как видно, опухоли ободочной кишки могут давать симптомы, проходящие и для других болезней, поэтому всегда надо быть на стороже.
Методы диагностики
Во-первых всегда общий осмотр врача. Оценивается внешний вид больного: состояние кожи, слизистых, конституция.
Заподозрить наличие рака можно при пальпации (ощупывании), если есть довольно большие опухоли, так же выявляют увеличение поверхностных лимфоузлов.
В то же время, используя перкуссию (постукивание), можно определить наличие жидкости в брюшной полости, которое косвенно может указывать на опухолевый процесс.
Во-вторых, лабораторные исследования. Общий анализ крови выявит повышенное СОЭ и лейкоцитоз, которые указывают на имеющееся воспаление в организме. Анализы на специфические онко-маркеры дают уже практически точный результат. Анализ кала на скрытую кровь при положительном результате также косвенно выступает за наличие рака, но только вкупе с другими достоверными признаками.
В-четвертых, изучение биоптатов. Диагноз рака является точным только после проведения биопсии (забор тканей опухоли) и изучения полученных материалов под микроскопом. При обнаружении четких признаков злокачественной опухоли, выставляется диагноз Рак ободочной кишки, при сомнительном результате проводят еще и иммуно-гисто-химическое исследование биоптата.
Особенности лечения: видео операции, рецидивы
Перед выбором тактики врачом тщательно оценивается стадия опухолевого процесса, его распространение, состояние организма больного – сопутствующие патологии, возраст.
Наиболее эффективным является радикальное (полное) удаление всех опухолевых клеток, метастаз, пораженных лимфоузлов с адъювантной (то есть проводимой после хирургического вмешательства против рака) химиотерапией и/или лучевой терапией.
Однако то, насколько это осуществимо, в каждом конкретном случае лимитируется запущенностью процесса и общим состоянием организма.
Если опухоль появилась справа, то реализуется правосторонняя гемиколонэктомия, когда удаляется слепая кишка, восходящая ободочная кишка, 1/3 поперечной ободочной кишки и конечная часть подвздошной. Регионарные лимфоузлы также убирают, т.к. там могут остаться опухолевые клетки, которые в будущем вызовут новое появление рака.
Напоследок формируется анастомоз (сшивание) тонкой и толстой кишки «конец в конец».
При опухоли, наличествующей в левых частях ободочной кишки, выполняют левостороннюю гемиколэктомию, где убирается дистальная 1/3 поперечной ободочной кишки, нисходящая ободочная, частично сигмовидная кишка, плюс прилегающая брыжейка и лимфоузлы.
По окончании сшивают кишку конец в конец, либо (зависит от условий) формируют колостому, и уже потом, через месяцы, на следующей операции, сшивают оба конца.
Часто пациенты появляются у онколога с процессом, распространившимся на другие органы. В таком случае по возможности удаляют не только часть кишки, но и все пораженные части органов.
Когда метастазы множественные и отдаленные, радикальная операция не возможна, проводятся паллиативные вмешательства. Например, колостома, делается при непроходимости кишечника из-за обтурации опухолью, чтобы вывести содержимое кишки и облегчить страдания больного, либо формирование свищей.
Лучевую терапию начинают примерно через три недели после операции, она может обусловить тошноту, рвоту, что объясняют повреждающим воздействием на слизистую кишки, и другие многочисленные осложнения, однако необходима для предотвращения рецидивирования.
После лучевой терапии могут возникнуть временные и долговременные осложнения:
- чувство повышенной слабости;
- нарушения целостности кожи в местах воздействия;
- понижение функции половой системы;
- воспаление мочевого пузыря, дизурические расстройства, поносы;
- симптомы лучевой болезни (лейкоз, появление участков некрозов, атрофия тканей).
Борьба против рака долгая, упорная и трудная, однако очень часто не безнадежная.
Химиотерапия обычно проходит легче для больного с появлением современных препаратов.
Перед оперативным лечением и после него назначается специальная диета.
До вмешательства запрещены блюда из картошки, овощные, выпечка, два дня больным дают касторовое масло, делают клизмы.
После оперативного вмешательства больным прописывают нулевой стол на первые сутки, что означает запрет приема через рот любой пищи и жидкости, назначают парентеральное питание. С наступлением вторых суток начинают прием жидких и полужидких блюд без твердых частиц, чтобы облегчить переваривание и не навредить кишке.
Ректоцеле — что это такое у женщин.
Прогноз выживаемости
Прогноз рака ободочной кишки в отсутствие лечения однозначен – летальный исход наступает в ста процентах. После радикальных операций люди живут пять и более лет в 50-60%, при поверхностном расположении рака (не достигнув подслизистой) – в 100%. Если метастаз в лимфоузлах еще нет – пятилетняя выживаемость – 80%.
Естественно, чем запущеннее и выше стадия, тем сложнее вылечиться от рака, и шансы на долгую жизнь падают. Именно поэтому важно внимательно относиться к своему здоровью и вовремя обращаться за медицинской помощью.
Источник: https://gemor.guru/zabolevaniya/rak-obodochnoj-kishki.html
Рак ободочной кишки — классификация, первые симптомы, диагностика и лечение — БольВЖелудке
Ободочная кишка является самым большим по протяжённости и площади отделом толстого кишечника. В неё происходит переваривание, всасывание пищевых волокон и элементов. То, что не подлежало перевариванию, формируется в каловые массы и выходит наружу.
Рак ободочной кишки – это злокачественное поражение одного или нескольких её отделов с прогрессивным течением, метастазированием, нарушением функций и различными осложнениями.
Анатомия
В анатомии кишки выделяют самостоятельные отделы и изгибы.
К отделам относят:
Располагается в правых отделах живота. Является продолжением слепой кишки.
Занимает верхний этаж брюшной полости. Проецируется в надпупочной области, следует за восходящим отделом.
Лежит в левой половине живота, служит продолжением поперечного сегмента, является конечным отделом ободочной кишки. Заканчивается переходом в сигмовидную кишку.
Между частями имеются изгибы:
- Печёночный изгиб ободочной кишки.
Расположен под печенью, справа, в верхнем правом квадранте брюшной стенки. Лежит между концом восходящей части и началом поперечной. Там орган имеет некое расширение.
Находится слева, в верхнем левом квадранте. Простирается между концом поперечного отдела и началом нисходящего, граничит с селезёнкой.
Классификация
Выделяют несколько критериев классификации. В зависимости от типа тканей и клеток, из которых сформирована опухоль, различают:
Формируется из тканей эпителиального типа. Является самой распространённой формой. Хорошо поддаётся химиотерапевтическому лечению.
В ней преобладает мутация и перерождение железистых элементов. Стоит на втором месте по распространённости. Склонен к быстрому прогрессированию. Не всегда поддаётся лечению химиопрепаратами.
Образуется из слизьпродуцирующих клеток и слизистых оболочек. Встречается не так часто, около 10% всех типов.
- Перстневидно-клеточная карцинома.
Ставится только на основании исследования биоптатов под микроскопом. В клетках ядра огромного размера, напоминают по форме перстень, отсюда и название. Агрессивная опухоль, имеет тяжёлое течение.
- Недифференцируемая карцинома.
Запущенная форма, тип клеток определить практически не удаётся. Плохо поддаётся лечению, имеет малоблагоприятный прогноз.
В зависимости от формы, прогрессирования и объёма поражения различают стадии:
Начинают формироваться первые атипичные клетки, жалоб и симптомов ещё нет. Может проявляться гиперемией слизистых. Хорошо поддаётся лечению, прогноз выздоровления близится к 100%.
Истинный рак, самая начальная и лёгкая по течению. Характеризуется небольшой опухолью, на слизистом слое, без прорастания вглубь, не даёт метастазов.
Клинически себя может не проявлять, поэтому диагностируется не часто. При своевременном обнаружении и лечении прогноз хороший, излеченность составляет 90%.
Опухоль принимает размеры больше, затронут подслизистый слой, без метастазирования, появляются ранние симптомы. Может беспокоить болевой синдром, диспепсические явления, хорошо подлежит лечению. Выживаемость при раке 2 стадии составляет 70-90%.
Опухоль большая, прорастает в глубокие слои. Загораживает более чем на половину просвет кишечника. Имеет метастазы и поражения лимфатических узлов.
Выражена симптоматика: боль в месте локализации, непроходимость, запоры, астеновегетативный синдром. Не всегда подлежит лечению, прогноз умеренно благоприятный. Пятилетняя выживаемость составляет 30-50%.
Самая тяжёлая и запущенная. Обширное поражение органа, обтурация просвета. Множественные отдалённые метастазы и поражения лимфатических узлов.
Выражены осложнения в виде кишечной непроходимости, кровотечений, инфекционных процессов. Прогноз не благоприятный, лечению практически не поддаётся. Трёхлетняя выживаемость составляет до 20%.
Первые симптомы рака ободочной кишки
Симптомы на ранних стадиях не всегда возникают. Чаще они развиваются на поздних этапах. Это и осложняет тактику лечения и прогноз.
- Чувство дискомфорта в месте опухоли или болевой синдром.
Может формироваться в левой или правой половине живота. Всё зависти от локализации злокачественного очага. Сначала боль периодическая, приглушённая. Затем становится ноющей постоянной. Не связана с приёмом еды.
- Частым признаком служат запоры.
Человек не может опорожнить кишечник по 3-4 суток, иногда неделями. При этом сильно раздувается живот.
Явление обильного газообразования и вздутия кишечных петель. Может быть единственным признаком патологии.
- Кал с патологическими примесями.
Сначала присоединяется слизь, затем гной. На крайних степенях появляются прожилки крови или явные кровотечения, это грозный признак, при его появлении срочно обратиться к врачу.
Связана с нарушением пищеварительных функций кишечника.
- Быстрое похудание.
- Кишечная непроходимость.
Обусловлена закупоркой опухолью просвета ободочной кишки:
- Бледность кожных покровов, сменяющаяся нарастающей желтухой.
- Общая слабость, недомогание, хроническая усталость.
- Диспепсические явления: тошнота, рвота, диарейный синдром.
- Стойкое и длительное повышение температуры тела.
При присоединении осложнений могут появиться такие признаки:
- Нагноение опухоли, гнойное расплавление. Протекает с острыми болями.
- Присоединение вторичной инфекции. Клиника септических поражений.
- Кровотечения внутренние скрытые и наружные явные.
- Разрыв стенки кишки. Вызывает шоковое состояние, потерю сознания, кому.
- Прободение стенки.
Симптомы поражения печени
При онкологии ободочной кишки первым органом, который страдает от метастатических поражений, является печень. Чаще всего это происходит тогда, когда первичный очаг локализуется в печёночном изгибе.
Сама опухоль может прорастать в капсулу и паренхиму печени. Чем характеризуется данное явление:
- Пациент будет отмечать общее недомогание.
Мучает бессонница, тревожность, снижение работоспособности.
- Важным синдромом является желтуха.
В ярко жёлтый цвет окрашиваются склеры, видимы слизистые, а затем и вся кожа. Желтушность постоянная, не пропадает.
Признак холестатического поражения и застойных явлений желчи, присоединяется на 3-4 стадии:
- Тупая боль в правом подреберье.
- Обесцвечивания кала. Он становится практически белым.
- Моча приобретает тёмный окрас, становится цвета пива.
- Кожные сыпи, кровоизлияния.
- Отёчный синдром.
Сначала отёки появляются на конечностях, затем в брюшной полости. Формируется асцит.
- Синдром портальной гипертензии – стойкое повышение цифр артериального давления.
- Варикозное расширение вен пищевода с последующим кровотечением из них.
Симптомы у женщин
- В связи с особенностями репродуктивной системы и анатомо-физиологическими нюансами, симптомы рака ободочной кишки у женщин могут отличаться.
- Из-за иной иннервации болезненность может распространяться не только в месте очага, но и в низу живота, паховых зонах.
- При нарушениях менструального цикла, не связанного с гормональными сбоями или беременностью, у некоторых лиц прекрасного пола менструации становятся обильными, напоминающие маточное кровотечение.
- Основные признаки у женщин:
- Увеличение размеров живота как при беременности.
- Болезненность и уплотнение паховых лимфатических узлов.
- Гормональные сбои, эндокринопатии.
- Резкая смена настроения, ломкость ногтей, сильное выпадение волос.
Рак печёночного изгиба ободочной кишки
Возникает относительно не часто, локализуется в верхней правой половине живота. Опухоль прогрессирует умеренно, в процесс часто вовлекается печень, так как она граничит с отделом.
Какими симптомами себя выдаёт рак:
- Боль разлитого тупого характера.
Распространяется в правом подреберье, в околопупочной области справа. Может отдавать в пупок, эпигастрий, спину, поясницу.
Ранее развитие желтушности склер, кожи, видимых слизистых. Желтуха не устраняется лекарственными препаратами.
- Наличие на коже конечностей кровоизлияний.
- Обтурационная кишечная непроходимость. Пациент не способен опорожнить кишечник.
- Наличие асцита, отёчного синдрома.
- При 4 степени формируется расширение вен на коже брюшной стенки.
- В крайних случаях формируется коматозное состояние, печёночная энцефалопатия.
Лечится патология комбинированным путём: сочетание оперативных методов и химиотерапевтических. Прогноз при раке печёночного изгиба зависит от стадии. На 1-2 степени лечится хорошо, не длительно.
Выживаемость после операции составляет 80-90%. На 3-4 степени прогноз сомнительный, больше в неблагоприятную сторону.
Рак селезёночного изгиба ободочной кишки
Процент его распространённости не велик. Как самостоятельный очаг появляется редко, является метастатическим поражением из других отделов кишечника, при этом в процесс вовлекается селезёнка.
Симптомы:
- Тупая боль в левом подреберье, слева от пупка. Иррадиация в левую лопатку, ключицу, эпигастральную область
- Сильная тошнота, частая рвота.
- Носовые, десневые кровотечения.
- Появление множественных синяков на коже туловища.
- Частые поносы.
- Может присоединяться кишечная непроходимость.
- Желтуха лимонного оттенка.
Лечение требует особого внимания, так как задействован нежный орган — селезёнка. На первом этапе назначают курсы химиопрепаратов, следом идёт оперативный доступ, удаляют весь участок с поражёнными лимфоузлами.
Прогноз при раке селезёночного изгиба ободочной кишки сомнительный. Если нет прорастания в селезёнку, то выживаемость высокая, в иных случаях — большой риск летального исхода.
Симптомы рака восходящей ободочной кишки
Для рака этого отдела органа характерна вся общая симптоматика. Выделяют отдельные моменты:
- Боль ноющего характера распространена по всей правой половине живота, от самого низа до грудной клетки. Усиливается через пар часов после еды, когда растягиваются петли кишечника.
- Рано появляется кишечная непроходимость. Такие больные с острым приступом попадают по экстренности в больницу.
- Нарушение аппетита, резкое похудание.
- Длительные запоры.
- Слабость, головокружения, тошнота.
Прогноз выживаемости при раке восходящего отдела ободочной кишки
Прогноз при этой форме связан со степенью. Ранние стадии активно поддаются химиотерапии. Затем поражённый участок удаляют, совершая анастомоз. Выживаемость высокая, свыше пяти лет 70%, 3-5 лет – 90%.
На поздних стадиях из-за метастатического распространения и осложнений лечение осложняется. Пятилетняя выживаемость составляет до 40%, 3 летняя – до 50%. Вот почему так важна ранняя диагностика.
Симптомы и прогнозы при раке поперечно-ободочной кишки
Патология встречается часто среди всех онкологических поражений кишечника. Имеет симптоматику, характерную для всей ободочной кишки.
- Болевой дискомфорт в повреждённой зоне. Больные отмечают болезненность тупого или острого характера сверху над пупком, она увеличивается через пару часов после еды.
- Астеновегетативные проявления.
- Чередование запоров и поносов.
- Рвота пищей, съеденной накануне.
- Тошнота.
- Формирование затруднение прохождения пищевого комка по кишечнику.
- Изжога.
- Вздутие, повышенное газообразование.
- Стойкая лихорадка.
Прогноз при заболевании связан с ранней диагностикой. Чем раньше выявлена болезнь, тем больше шансов на благоприятный исход. При полной резекции поперечного отдела выживаемость составляет 75%.
Если есть метастазы, то процент снижается до 50. При 4 степени исход не благоприятный. Врачи дают срок жизни 3-5 лет при соблюдении всех рекомендаций.
Симптомы рака нисходящей ободочной кишки
Заболевание характеризуется:
- Тяжестью в левых отделах живота и поясницы.
- Непроходимостью кишечника.Обильными поносами.
- Примесью слизи, гноя, крови в кале.
- Похудением человека за месяц на 10-15 кг.
- Сухостью и бледностю кожи.
- Отсутствием рвоты.
- Быстрым прогрессированием болезни.
Хирургическое лечение рака
Для терапии онкологии ободочной кишки используют комбинацию методов: химиотерапию, лучевую терапию и хирургические операции. Оперативная тактика занимает ведущую роль.
Что делают при оперативном доступе. Всё зависит от распространённости локализации, объёмов поражения. Если очаг расположен в правых отделах, то прибегают к операции гемиколонэктомии, удаляют всю слепую кишку, восходящий отдел ободочной кишки, участок поперечной кишки.
Лимфатический регионарный аппарат полностью вырезается. Оставшиеся участки кишечника соединяют, совершая анастомоз между петлями. При необходимости накладывают стому – выводят отдел петли наружу на брюшную стенку.
Если задеты левые отделы – выполняют левостороннюю эктомию. Иссекают левые отделы кишечника с наложением анастомозов и стомы при необходимости.
Если опухоль маленькая на ранней стадии, кишку полностью не удаляют. Производят её резекцию – иссечение участка или нескольких петель. Обязательно удаляют мезентеральные лимфоузлы.
При поздних стадиях совершают паллиативные операции, направленные на сохранение и продления жизни пациента, облегчения его страданий и осуществления удобств.
Выживаемость при раке
Зависит напрямую от длительности течения, объёмов поражения, стадии патологии. Если опухоль маленькая, без метастазов и осложнений, то прогноз благоприятный. Люди вылечиваются полностью без рецидивов, выживаемость близится к 90%.
Если есть метастазы, то процент существенно снижается, смотрят на форму и объём операции.
Цифры выживаемости колеблются от 50 до 70%. На поздних стадиях выживаемость маленькая. При паллиативной тактике люди живут 5 и более лет – 15%, 2-3 года до 30%.
Дифференциальная диагностика
Рак ободочной кишки стоит отличать от иных патологий со схожей симптоматикой.
Они отличаются острым течением, болезненность более выраженная. Особенность — жидки стул и обильная рвота. Высокая лихорадка, выражен синдром интоксикации. Поддаётся антибактериальному и противовоспалительному лечению, не носит длительный характер.
Сильная боль в правой подвздошной области, высокая лихорадка. При этом положительны аппендикулярные симптомы. При пальпации области болезненность усиливается.
В общем анализе крови отмечаются воспалительные изменения, нет кишечной непроходимости, желтухи. По УЗИ определяется воспалённый аппендикулярный отросток.
- Неспецифический язвенный колит.
Боль локализуется в нижних отделах живота, не возникает непроходимости. Примеси слизи в кале, характерен диарейный синдром, подтверждается эндоскопически. Активно лечится антибактериальной терапией.
Протекают без интоксикации и температуры, без боли. Часто встречается зуд в прианальной области. В общем анализе крови выявляется эозинофилия. Поддаётся терапии противоглистными препаратами.
Источник: https://bolvzheludke.ru/onkologiya/rak-obodochnoi-kishki/
Рак ободочной кишки. О заболевании
Диагностика и лечение рака ободочной кишки 1,2,3,4 стадии (степени) в Украине в Киеве в Онкоцентре «Добрый прогноз»
Многие пациенты и их родственники тратят время (1-6 мес), пытаясь самостоятельно разобраться в своей болезни и вариантах лечения. Время в онкологии это главный ресурс: чем раньше начато лечение — тем лучше прогноз. Вам кажется, что просидев неделю / месяц в интернете, вы сможете разобраться в процессах на уровне онкологов с 20-ти летним опытом? Поверьте, это не так!
Читайте, узнавайте, НО, не теряйте время!
Найдите врача, которому доверяете и начинайте лечение!
Рак ободочной кишки — это новообразование злокачественной природы, развивающееся из клеток слизистой толстого кишечника. Среди онкозаболеваний пищеварительной системы эта патология занимает третью позицию, уступая лишь раку желудка и пищевода, а в числе прочих видов рака этот показатель составляет около 5%.
Диагностируется, как правило, у пациентов от 50 до 75 лет, причем частота встречаемости не зависит от пола. Заболевание достаточно распространено в странах с высоким уровнем жизни. Чаще всего оно диагностируется среди жителей Соединенных Штатов и Канады, большое количество случаев в европейских странах.
В то же время патология редко развивается у населения Африки и Азии.
Рак ободочной кишки. КАК ЛЕЧИТЬ РАК?
Ободочная кишка составляет основную часть толстого кишечника. Ее функция заключается не в переваривании пищи, а всасывании из химуса воды и электролитных соединений, в результате чего его консистенция становится более плотной.
Этот вид онкопатологии отличается медленным ростом, поздним поражением регионарных лимфоузлов и отдаленным метастазированием. Несмотря на это, наблюдается тенденция к возрастанию числа летальных исходов от рака ободочной кишки. Доказано, что без адекватного лечения более 90% больных с этим диагнозом умирают на протяжении двух лет.
Специалисты выделяют несколько основных причин развития заболевания:
- Несбалансированное питание — преобладание в ежедневном рационе жирного мяса, молочной продукции, других животных жиров, недостаточное поступление витаминов и растительной клетчатки. При расщеплении животных жиров образуются канцерогены, а их избыток активирует выработку желчи, что негативно влияет на кишечную микрофлору. Недостаток клетчатки обусловливает угнетение моторики толстого кишечника, в результате чего выделяющиеся канцерогенные соединения на протяжении продолжительного времени воздействуют на слизистую кишечника. Степень риска увеличивается при недостаточном поступлении в организм витаминов, выступающих природными ингибиторами злокачественного перерождения.
- Хронические запоры — вызывают застой каловых масс и травмирование ими кишечной стенки.
- Наследственная предрасположенность.
- Некоторые заболевания (болезнь Крона, семейный полипоз, дивертикулез).
- Работа на вредном производстве, связанном с постоянным воздействием токсических веществ.
- Недостаток физической активности, избыточный вес.
- Атония и гипотония кишечника у пожилых пациентов.
В зависимости от гистологических особенностей, выделяют:
- аденокарциному — встречается чаще всего, развивается из эпителиальных клеток;
- слизистую аденокарциному — развивается из железистого эпителия слизистой кишечной стенки;
- перстневидно-клеточную карциному — напоминающие пузырьки злокачественные клетки не объединены друг с другом;
- плоскоклеточную и железисто-плоскоклеточную — возникают при злокачественном перерождении клеток плоского или железистого эпителия;
- недифференцированная карцинома.
Выделяют следующие разновидности аденокарциномы, различающиеся скоростью роста, распространением и прогнозом:
- Высокодифференцированная — морфологически раковые клетки мало отличаются от нормальных, продолжают выполнять функции здоровых. Процесс медленно прогрессирует.
- Умеренно дифференцированная — клетки аденокарциномы увеличиваются в размерах, рост опухоли вызывает непроходимость кишечника, разрыв кишечной стенки, кровотечение. Возможно развитие перитонита и свищей.
- Низкодифференцированная — быстрый рост и распространение, раннее метастазирование в близлежащие ткани и органы. Положительный прогноз возможен только при диагностировании и проведении комплексного лечения на начальном этапе.
Особенности роста обусловливают разделение рака ободочной кишки на такие подтипы:
- экзофитный (узловой, полиповидный, ворсинчато-папиллярный);
- эндофитный (инфильтрирующий, циркулярно-структурирующий, язвенно-инфильтративный);
- смешанный.
По международной классификации TNM выделяют такие стадии заболевания:
- 0 стадия — преинвазивная форма рака, отсутствие метастазов в регионарных лимфоузлах и отдаленного метастазирования.
- 1 стадия — опухолевый очаг не более 1,5 сантиметров, поражает подслизистый, а в некоторых случаях и мышечный, слои, метастазов в регионарных лимфоузлах и отдаленного метастазирования не наблюдается.
- 2 стадия — выделяют подстадии 2А (новообразование более 1,5 сантиметров, в злокачественный процесс вовлечены все слои кишечной стенки, наблюдается распространение в жировую клетчатку, без поражения ближайших органов), 2В (прорастание брюшины) и 2С (поражение соседних органов). Отдаленного метастазирования и поражения регионарных лимфоузлов нет.
- 3 стадия — выделяют подстадии 3А (неоплазия затрагивает более половины окружности кишки, новообразование прорастает за кишечную стенку, выявляются метастазы в одном регионарном лимфоузле), 3В (первичная опухоль любого размера, множественные метастазы в регионарных лимфоузлах) и 3С (повреждение тканей и внутренних органов, множественные метастазы в регионарных лимфоузлах. Отдаленное метастазирование на 3-й стадии отсутствует.
- 4 стадия — разделяют подстадии 4А и 4В, которые характеризуются любым размером первичной опухоли, поражением регионарных лимфоузлов, выявлением метастатических очагов в одном или нескольких внутренних органах.
На начальных стадиях болезненные симптомы практически не возникают. Выраженные боли пациент начинает ощущать после распространения новообразования за пределы кишечной стенки и вовлечения в злокачественный процесс брюшины.
Характерными симптомами являются:
- тупая ноющая боль в животе;
- тошнота, рвота;
- отрыжка;
- вздутие живота, метеоризм;
- появление примесей крови и гноя в каловых массах;
- анемия;
- потеря массы тела;
- утомляемость, слабость.
Признаки заболевания в большой степени зависят от локализации новообразования в определенном отделе ободочной кишки.
- Рак восходящей ободочной кишки — выраженный болевой синдром возникает гораздо чаще, чем при расположенном слева раке нисходящего сегмента, что вызвано нарушением перемещения содержимого тонкого кишечника в толстый.
- Рак поперечно-ободочной кишки — интенсивные боли обусловлены затрудненным продвижением каловых масс через суженный опухолью просвет кишки, болевой синдром усугубляется в результате воспаления кишечной стенки, вызванным распадом опухоли. На первых стадиях, до момента распространения новообразования за стенку кишки и поражения брюшины и соседних органов, не проявляется болью.
- Рак нисходящей ободочной кишки — болевые ощущения сопровождаются высокой температурой, повышением количества лейкоцитов, напряжением мускулатуры левой стороны передней брюшной стенки. Скапливание выше новообразования и застой обусловливает процесс брожения и гниения каловых масс, вызывает задержку газов и стула, тошноту, приступы рвоты. Наличие кровянистых примесей в каловых массах.
Проявления также различаются при различных формах онкозаболевания:
- энтероколитическая — кишечные расстройства (диарея и запоры), метеоризм, вздутие живота, болевой синдром, наличие примесей гноя и крови в каловых массах;
- обтурационная — основным симптомом является непроходимость кишечника, проявляющаяся распиранием, вздутием и урчанием в животе, схваткообразная режущая боль (в случае острой кишечной непроходимости необходима срочная операция);
- диспепсическая —тошнота, приступы рвоты, отвращение к еде, отрыжка, вздутие и тяжесть в животе, боли в верхней части живота;
- псевдовоспалительная — болевой синдром, высокая температура, незначительные кишечные расстройства, повышенный уровень СОЭ и увеличение числа лейкоцитов;
- токсико-анемическая — в результате развития анемии возникает бледность кожных покровов, повышенная утомляемость, слабость;
- опухолевидная — болезненные симптомы практически не проявляются, но опухоль определяется при пальпации стенки брюшины.
- Для выявления патологии, определения ее типа и стадии развития требуется физикальный осмотр, инструментальные обследования и лабораторные исследования образца опухоли.
- На первичном осмотре врач выслушивает жалобы пациента, собирает подробный анамнез, в ходе физикального осмотра проводят пальпацию живота и пальцевое ректальное исследование (оценка общего состояния кишечника, наличие новообразования, жидкости в брюшной полости).
- При подозрении на рак ободочной кишки пациента направляют на инструментальную диагностику:
- Тотальная колоноскопия — наиболее точный диагностический метод, в ходе которого проводится визуальный осмотр слизистой кишки, выявление опухоли, определение ее размера, локализации. В ходе обследования осуществляется биопсия с забором опухолевых образцов для дальнейшего патогистологического исследования.
- Ирригоскопия — позволяет обнаружить патологические изменения кишки, проводится при невозможности тотальной колоноскопии.
- КТ-колонография.
- Компьютерная томография и ультразвуковое исследование органов брюшной полости — определение распространенности злокачественного процесса.
Лабораторная диагностика включает:
При подозрении на наличие метастазов в легких, печени и костях проводится рентгенография органов грудной клетки, МРТ органов брюшной полости и сцинтиграфия. В случае подозрений на метастазирование в головной мозг пациенту показана компьютерная или магнитно-резонансная томография головного мозга.
Другая диагностика:
- Генетическое тестирование — при подозрении на наличие генных мутаций, обусловливающих некоторые наследственные патологии.
- Определение наличия в опухолевом материале, полученном при биопсии, мутации RAS и BRAF — проводится при подозрении на отдаленное метастазирование для выбора подходящего таргетного препарата.
Лечение зависит от стадии заболевания, локализации и распространенности патологии, возраста и общего состояния пациента.
На ранних стадиях показана органосохраняющая эндоскопическая резекция слизистой. На более поздних этапах, при значительном размере новообразования, обнаружении метастазов в регионарных лимфатических узлах, соседних тканях и органах показано оперативное лечение, адъювантная (послеоперационная) химиотерапия.
При отдаленном метастазировании рассматривается возможность хирургического удаления метастатических очагов. При невозможности оперативного удаления опухоли и нерезектабельности метастазов показана паллиативная химиотерапия.
Для перевода метастазов в резектабельную форму, увеличения продолжительности и улучшения качества жизни у ослабленных пациентов возможно применение моноклональных антител, других таргетных препаратов.
При данном виде онкозаболеваний распространение метастазов происходит чаще всего лимфогенным путем, по лимфатическим сосудам ободочной кишки и брыжейки. Также метастазирование осуществляется гематогенным путем, по кровеносным сосудам, или имплантационным способом.
- На 1 и 2 стадиях заболевания не наблюдается поражение регионарных лимфатических узлов и отдаленных органов.
- На 3-й стадии метастазы могут обнаруживаться в одном лимфоузле (3А стадия), диагностироваться множественное метастазирование регионарных лимфоузлов.
- На 4-1 стадии метастатические очаги развиваются в регионарных лимфоузлах, печени, легких, головном мозге.
- Имплантационный путь заключается в прорастании новообразованием стенки кишки и распространении злокачественных клеток по брюшной полости с развитием канцероматоза брюшины.
Прогноз онкозаболевания определяется с учетом стадии, на которой была проведена диагностика и комплексное лечение злокачественного процесса.
В случае первой стадии пятилетняя выживаемость пациентов достигает 95-100%, второй — 70-75%, третьей — 25-30%. На терминальных стадиях излечение невозможно.
Источник: https://onco-center.clinic/lechenie-raka/rak-obodochnoj-kishki/rak-obodochnoj-kishki-o-zabolevanii
Рак ободочной кишки
Рак ободочной кишки (или рак толстой кишки) – заболевание конечного отдела кишечной трубки, при котором на определённом её участке начинает расти опухоль, постепенно суживающая её просвет.
В зависимости от конкретной локализации к этой группе заболеваний относятся: рак аппендикса (или рак червеобразного отростка), рак слепой кишки, рак восходящей ободочной кишки, рак печёночного изгиба ободочной кишки, рак поперечной ободочной кишки, рак селезёночного изгиба ободочной кишки, рак нисходящей ободочной кишки, рак сигмовидной кишки, рак ректосигмоидного отдела толстой кишки. Подходы к лечению всех этих заболеваний одинаковы. Отдельно следует рассматривать только рак прямой кишки, информация о нём приведена в следующем разделе.
Основная опасность рака ободочной кишки состоит в том, что на поздних стадиях развития он может вызывать кишечную непроходимость (то есть полностью перекрывать просвет кишки и препятствовать прохождению пищи), а также может метастазировать (т.е.
формировать новые очаги болезни) в окружающих лимфатических узлах и других органах. К счастью, на сегодняшний день большинство даже запущенных форм рака ободочной кишки могут успешно излечиваться, при условии, что лечением исходно занимается квалифицированный специалист в этой области.
Большинство пациентов могут полностью выздороветь и полноценно вернуться к привычному образу жизни. Исключение составляют ситуации, когда исходно выявляются множественные метастазы рака ободочной кишки в других органах.
Но даже в таких случаях, при невозможности полного излечения, пациентам можно значительно увеличить продолжительность жизни и облегчить симптомы заболевания.
Лечение рака ободочной кишки – задача не одного специалиста.
В зависимости от конкретной ситуации, требуется наличие в клиники квалифицированного хирурга-онколога, специализирующегося на лечении рака толстой кишки, химиотерапевта, специалиста по лучевой диагностике, патоморфолога, терапевта, анестезиолога, реаниматолога, хирурга-гепатолога и торакального хирурга.
В НМИЦ Онкологии им. Н.Н.Блохина индивидуально подходят к лечению каждого пациента, план лечения составляется и обсуждается на консилиуме до госпитализации, привлекаются все необходимые специалисты с учёной степенью не ниже кандидата медицинских наук.
Как проявляется рак ободочной кишки? Симптомы рака ободочной кишки.
Как и многие другие онкологические заболевания, рак ободочной кишки может длительное время протекать бессимптомно. Поэтому большое значение имеет профилактическое обследование и скрининг рака ободочной кишки. При локализации опухоли в левых отделах толстой кишки ближе к заднему проходу возможно выделение крови с калом.
Не только многие пациенты, но и многие врачи не придают значения этому важному симптому, трактуя его как проявление гораздо более распространённого заболевания – геморроя. Появление крови в кале, особенно появление его впервые, обязательно должно быть поводом обращения к врачу.
Другие распространённые проявления заболевания – нерегулярный стул, чередование запоров и поносов – могут наблюдаться и при ряде доброкачественных заболеваний. Симптомом заболевания может быть внезапное выявление анемии (снижение гемоглобина).
Снижение гемоглобина редко происходит без какой-то определённой причины и должно быть поводом для проведения обследования. Назначение препаратов железа без выяснения причины анемии является большой ошибкой.
Нередко первым проявлением рака ободочной кишки может быть кишечная непроходимость. Подобная ситуация развивается при полном или практически полном перекрытии просвета кишки и проявляется вздутием живота, отсутствием отхождения стула и газов, рвотой.
В таких случаях требуется срочная госпитализация в скоропомощную клинику. В ряде случаев первый приступ кишечной непроходимости удаётся устранить без операции с использованием различных лекарств и процедур. Часто требуется операции.
Если пациент попадает в подобную ситуацию – необходимо уточнить, есть ли в штате скоропомощной клиники хирург-онколог. Если такого специалиста нет, то пациент может и должен настаивать на том, чтобы операция по устранению кишечной непроходимости проводилась без удаления опухоли.
В данном случае отсрочка удаления опухоли значительно менее опасна, чем возможные последствия операции по удалению опухоли, проведённой специалистом без должно подготовки.
Диагностика рака ободочной кишки. Какие обследования необходимо выполнить при выявлении рака ободочной кишки до начала лечения?
Постановка диагноза рака ободочной кишки невозможна без проведения колоноскопии и биопсии. Лечение нельзя начинать до получения результатов гистологического исследования образца ткани, взятого при биопсии.
Колоноскопия может быть неприятным для пациента исследованием, однако опытные специалисты знают, как минимизировать дискомфорт во время данной процедуры. Врачи отделения эндоскопии НМИЦ Онкологии им. Н.Н.
Блохина имеют большой опыт проведения таких исследований и могут сделать эту процедуру максимально быстрой и безболезненной. После постановки диагноза проводится уточняющая диагностика. Она проводится с целью решения нескольких задач:
- Оценка локализации опухоли в кишке и её распространения. С этой целью проводится колоноскопия и ирригоскопия. Оба метода требуют предварительного очищения кишечника слабительными средствами. При колоноскопии используется специальная тонкая камера. При ирригоскопии кишка через специальную клизму заполняется взвесью бария, после чего выполняется рентгенологический снимок, на котором становятся видны контуры ободочной кишки. Если опухоль достигает больших размеров, целесообразно дополнительное проведение компьютерной томографии (КТ), которая позволяет оценить наличие врастания опухоли в другие структуры.
- Исключение наличия метастазов в другие органы. Рак ободочной кишки наиболее часто метастазирует в печень и лёгкие. Обследование этих органов обязательно должно быть выполнено до начала лечения. Минимальное обследование включает проведение УЗИ органов брюшной полости и малого таза и рентгенографии органов грудной клетки. Желательно выполнение компьютерной томографии (КТ) грудной и брюшной полости с внутривенным контрастированием. [u5]
- Исключение наличия других опухолей или полипов в толстой кишке. Оптимальный метод – колоноскопия. Часто встречаются ситуации, при которых во время колоноскопии невозможно исследование участков ободочной кишки, находящихся выше опухоли из-за значительно сужения просвета кишки. В такой ситуации выполняется ирригоскопия. Если при ирригоскопии также не получается добиться достаточно информативных изображений, врач должен рекомендовать выполнение колоноскопии в течение 3 месяцев после операции по удалению опухоли.
- Оценка прогноза заболевания, возможностей дальнейшего контроля эффективности лечения. Выполняются анализы крови на маркеры РЭА, СА 19.9. Маркеры не имеет смысла использовать для профилактического обследования здоровых людей. У большинства пациентов с ранними формами рака ободочной кишки маркеры не повышены. Их повышение является одним из факторов, отражающих более агрессивное течение заболевания. Однако у пациентов с исходно повышенными маркерами их измерение после лечения может служить удобным и эффективным методом контроля эффективности проведённого лечения.
- Оценка общего состояния пациента, степени риска проведения операции. Эти обследования назначаются индивидуально и обычно включают ЭКГ, консультацию терапевта, ЭХОКГ, гастроскопию, УЗИ вен нижних конечностей.
- Молекулярно-генетические исследования для определения подтипа опухоли. Включают анализы ткани опухоли на мутации KRAS, NRAS, BRAF. Обычно назначаются пациентам с распространёнными формами рака ободочной кишки, которым в дальнейшем может потребоваться проведение таргетной терапии.
Как устанавливается стадия рака ободочной кишки? Что такое TNM?
У больных раком ободочной кишки стадия заболевания окончательно устанавливается только после операции и тщательного морфологического исследования удалённого препарата.
Врач на основании данных обследования может лишь разделить пациентов на три группы для выбора правильной тактики лечения: «ранний рак ободочной кишки», «рак ободочной кишки без метастазов», «рак ободочной кишки с метастазами в другие органы».
Более детальная оценка стадии заболевания может повлиять только на тактику послеоперационного лечения.
Стадия выставляется на основании 3 параметров:
— Т (с возможными значениями is, 1, 2, 3, 4) – отражает глубину врастания опухоли в стенке кишки, от Тis – единичные клетки рака на фоне полипа до Т4 – врастание в соседние органы;
— N – наличие поражения регионарных лимфатических узлов (с возможными значениями 0, 1, 2). Наличие метастазов в лимфатических узлах рядом с опухолью не приравнивается к метастазам в другие органы. Это локальное распространение заболевания и даже при наличии таких метастазов у большинства пациентов возможно достичь полного излечения заболевания.
- — М (с возможными значениями 0 или 1) – отражает наличие отдалённых метастазов.
- На основании сочетания параметров Т, N и М устанавливается стадия заболевания – I, II, III или IV.
- I стадия – небольшая опухоль без метастазов
- II стадия – более крупная опухоль без метастазов
- III стадия – любая опухоль с метастазами только в ближайшие лимфатические узлы
- IV стадия – любая опухоль с метастазами в другие органы, вне зависимости от наличия метастазов в ближайших лимфатических узлах.
Лечение рака ободочной кишки. Что нужно знать перед тем, как соглашаться на лечение?
Существует 3 наиболее распространённые ситуации, требующие различных лечебных подходов:
- Рак ободочной кишки на фоне полипа ободочной кишки. Данная ситуация встречается редко, в основном у пациентов, которые проходят профилактическое обследование. Такие формы рака не имеют симптомов. Возможно безболезненное удаление опухоли во время колоноскопии. Однако такую процедуру может выполнить не любой эндоскопист.
В идеале врач должен обладать техникой выполнения эндоскопической подслизистой диссекции для более полноценного удаления поражённого участка. Специалисты отделения эндоскопии НМИЦ Онкологии им. Н.Н.Блохина могут проконсультировать Вас о преимуществах данной методики. После удаления опухоль обязательно должна отправляться на морфологическое исследование.
Исследование полностью удалённого полипа гораздо информативнее биопсии. При окончательном морфологическом исследовании могут выявляться дополнительные факторы риска, в том числе может встать вопрос о необходимости выполнения более крупной операции с удалением соответствующего участка ободочной кишки.
- В большинстве случаев рака ободочной кишки без метастазов в соседние органы лечится хирургически. В некоторых случаях при наличии у пациента исходно распространённой формы заболевания до операции проводится несколько курсов химиотерапии. Операция по поводу рака ободочной кишки подразумевает удаление поражённого участка кишечника с комплексом регионарных лимфатических узлов.
Лимфатические узлы должны удаляться профилактически, вне зависимости от данных обследованиях об их поражении. Для большинства пациентов удаление участка ободочной кишки не имеет долгосрочных последствий, и пациенты могут полноценно вернуться к привычному образу жизни.
За исключением случаев, когда на момент операции имеются признаки кишечной непроходимости, не требуется формирования кишечной стомы. Такие операции могут выполняться как традиционным открытым способом (с использованием большого разреза), так и лапароскопически (через проколы с использованием маленького разреза только для удаления опухоли).
При любом хирургическом доступе по показаниям выполняются как стандартные (D2), так и расширенные (D3) объёмы лимфодиссекции. Объём и качество операции не зависят от использованного открытого или лапароскопического доступа. Операции в НМИЦ Онкологии им. Н.Н.
Блохина проводятся с использованием самого современного оборудования, включая современные электроинструменты, ультразвуковой скальпель, сшивающие аппараты. Использование данного оборудования позволяет снизить кровопотерю во время большинства стандартных операций до минимальных значений.
Во время лапароскопических операций используется камера, которая позволяет получать трёхмерно изображение брюшной полости для максимально точного и тщательного проведения любых манипуляций.
Также используются методики так называемой «хирургии под визуальной навигацией» с использованием индоцианинового зелёного для уточнения индивидуальных особенностей лимфооттока и кровоснабжения ободочной кишки у пациента. В проктологическом отделении НМИЦ Онкологии им. Н.Н.
Блохина [u7] широко используется методика ускоренной реабилитации пациентов, благодаря которой большинство пациентов могут вставать и принимать жидкую пищу уже через несколько часов после операции, а использующиеся методы комбинированного обезболивания позволяет практически исключить неприятные ощущения со стороны послеоперационных ран.
После операции, в зависимости от результатов морфологического исследования удалённого заболевания, может быть назначена профилактическая (или адъюватная) химиотерапия. Назначение такой химиотерапии вовсе не означает, что в организме остались проявления заболевания.
Такая химиотерапия назначается, если при изучении удалённых тканей морфолог выявил определённые факторы риска более агрессивного течения болезни. Наиболее часто это бывает при выявлении метастазов в удалённых лимфоузлах. В этом случае проведение профилактической химиотерапии может снизить риск возврата заболевания на 10-15%.
При условии проведения профилактической химиотерапии возможное полное выздоровление у большинства пациентов даже при наличии факторов негативного прогноза.
- Рак ободочной кишки с метастазами в другие органы. Выбор плана лечения зависит от количества метастазов и риска развития кишечной непроходимости.
До определения плана лечения пациент должен обязательно получить консультацию химиотерапевта, при наличии небольшого количества метастазов, локализующихся только в печени или лёгких – консультацию хирурга-гепатолога или торакального хирурга. При наличии небольшой опухоли в кишке и метастазов в других органах на первом этапе лечения может проводиться не операция, а химиотерапия.
Каждый из очагов рака ободочной кишки является самостоятельным, и, при невозможности удаления всех проявлений заболевания, удаление отдельных метастазов или первичной опухоли может быть нецелесообразным. В НМИЦ Онкологии им. Н.Н.Блохина используется индивидуальный подход к лечению больных с метастатическим раком ободочной кишки. К обсуждению плана лечения привлекаются все необходимые специалисты. Доступен широкий спектр методов лечения, выполняются одномоментные и последовательные операции на кишке и печени или лёгких, используются методы радиочастотной аблации (РЧА) метастазов в печени («выжигание» метастазов через тонкие проколы без необходимости удаления участка печени).
Основным методом лечения для большинства пациентов с метастатическим раком ободочной кишки является химиотерапия. В НМИЦ Онкологии им. Н.Н.Блохина применяются все современные схемы химиотерапии, включая использование таргетных препаратов (моноклональных антител). Кроме того, в клинике постоянно проводятся национальные и международные клинические исследования, в рамках которых пациенты могут получить лечение с использованием новейших научных разработок. Вы можете узнать об участии в клинических исследованиях на консультации у врача-онколога в поликлинике или у химиотерапевта.
Наблюдение после лечения
Правильный контроль после завершения основного этапа лечения – залог успеха в борьбе против рака ободочной кишки. Наблюдение после лечения проводится для пациентов в поликлинике НМИЦ Онкологии им. Н.Н.Блохина по индивидуальным программам.
Контрольные визиты после операции обычно проводятся не реже 1 раза в 6 месяцев и не чаще 1 раза в 3 месяца. На каждом осмотре выполняются осмотр хирурга-онколога, анализ крови на маркеры, УЗИ брюшной полости и малого таза. Не реже одного раза в год должна выполняться колоноскопия и рентгенография органов грудной клетки.
По показаниям выполняется компьютерная (КТ) или магнитно-резонансная (МРТ) томография брюшной полости.
Генетическое консультирование. Наследуется ли рак ободочной кишки?
Рак ободочной кишки чаще всего не наследуется. Только у 5%-10% пациентов наследственность может играть роль в развитии заболевания. В НМИЦ Онкологии им. Н.Н.
Блохина можно получить консультацию генетика для исключения наследственных форм заболевания.
Проводится генетическое тестирование с изучением всех клинически значимых мутаций для исключения синдрома Линча, Диффузного Семейного Аденоматоза и других заболеваний.
Источник: https://www.ronc.ru/grown/treatment/diseases/rak-obodochnoy-kishki/